My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Medicina Militar
On-line version ISSN 1561-3046
Rev Cub Med Mil vol.45 no.4 Ciudad de la Habana Sept.-Dec. 2016
PRESENTACIÓN DE CASO
Espondilodiscitis secundaria a herida por arma blanca
Spondylodiscitis Secondary to Stab Wound
Rafael Sánchez Concepción,I Lázaro Germán González Robaina,I Saimer Bello Gonzalez II
I Facultad Finlay-Albarrán. Hospital Militar Central "Carlos. J. Finlay". La Habana, Cuba.
II Facultad Finlay-Albarrán. Hospital "Frank País". La Habana, Cuba.
RESUMEN
La Espondilodiscitis es una de las formas de presentación de procesos infecciosos en el raquis. Se puede observar en pacientes inmunodeprimidos o secundaria a intervenciones locales como bloqueos o procederes de mínimo acceso sobre la columna. Teniendo en cuenta la inusual aparición de la espondilodiscitis secundaria a traumas punzantes, y a la presencia de signos imagenológicos tempranos capaces de mostrar la propagación de la infección desde el sitio de la lesión hasta el segmento vertebral, se presenta este caso de espondilodiscitis secundaria a herida por arma blanca. Se presenta un paciente masculino de 48 años de edad con antecedentes de salud anterior, que sufrió una herida por arma blanca en la región lumbar izquierda, posterior al trauma comenzó a presentar dolor en columna lumbar e impotencia funcional absoluta. Se le realizan estudios de laboratorio y de imágenes. Los parámetros hematológicos inclinaban al diagnóstico de un proceso infeccioso en la columna y la Resonancia Magnética Nuclear evidenció una espondilodiscitis lumbar, así como el trayecto fistuloso de la infección desde la piel hasta el segmento afectado. El tratamiento consistió en la administración de antibióticos e inmovilización con un corsé por 6 meses. El paciente presentó mejoría de los síntomas a las 3 semanas, con alivio total del dolor al mes. Los resultados hematológicos mejoraron paulatinamente hasta alcanzar la normalidad a los 6 meses. La Espondilodiscitis producida por herida de arma blanca constituye una condición infrecuente, pero debe ser sospechada en todo paciente que sufra este tipo de lesión.
Palabras clave: infección de columna; espondilodiscitis; herida por arma blanca.
ABSTRACT
Spondylodiscitis is one of the forms of presentation of infectious processes in the rachis. It can be observed in immunocompromised patients or secondary to local interventions such as blockages or procedures of minimal access to the spine. Given the unusual occurrence of spondylodiscitis secondary to sharp trauma, and the presence of early imaging signs capable of showing the spread of the infection from the site of the lesion to the vertebral segment, a case of spondylodiscitis secondary to stab injury is presented. We report a 48-year-old male patient with previous health history, who suffered a stab wound in the left lumbar region. After trauma, he began to present pain in the lumbar spine and absolute functional impotence. Laboratory and imaging studies are performed. The hematological parameters inclined to the diagnosis of an infectious process in the column and the nuclear magnetic resonance evidenced lumbar spondylodiscitis, as well as the fistulous path of the infection from the skin to the affected segment. Treatment consisted of administration of antibiotics and immobilization with a corset during 6 months. The patient presented improvement of symptoms at 3 weeks, with total pain relief at one month. The hematological results gradually improved until reaching normality at 6 months. Spondylodiscitis produced by knife wounding is uncommon condition, but it should be suspected in any patient suffering from this type of injury.
Keywords: column infection; spondylodiscitis; stab wounded.
INTRODUCCIÓN
La espondilitis infecciosa, espondilodiscitis u osteomielitis vertebral es una infección poco frecuente que afecta el disco intervertebral, los cuerpos vertebrales adyacentes y ocasionalmente los elementos posteriores de la columna.1
La incidencia de esta enfermedad ha aumentado en los últimos años como resultado del aumento de la expectativa de vida de los ancianos, asociado a la presencia de enfermedades crónicas como la diabetes, inmunosupresión, abuso de drogas intravenosas y pacientes que se realizan hemodiálisis por insuficiencia renal.2,3
Se han descrito tres formas clínicas: hematógena, secundaria a infecciones de origen extraespinal; posquirúrgica o postraumática, por inoculación directa de bacterias tras cirugía o traumatismo vertebral; y por contigüidad, por extensión a la columna vertebral de procesos infecciosos de vecindad. 4 Esta última, aunque poco frecuente puede ser causada por un traumatismo punzante directo en los tejidos vecinos y propagarse hasta el espacio discal o vertebral, originando el proceso infeccioso.
Teniendo en cuenta la inusual aparición de la espondilodiscitis secundaria a traumas punzantes, y a la presencia de signos imagenológicos tempranos capaces de mostrar la propagación de la infección desde el sitio de la lesión hasta el segmento vertebral, se presenta este caso de espondilodiscitis secundaria a herida por arma blanca.
PRESENTACIÓN DEL CASO
Se presenta un paciente masculino de 48 años de edad con antecedentes de salud anterior, que sufrió una herida por arma blanca en la región lumbar izquierda, 15 días posterior al trauma comenzó a presentar dolor en columna lumbar e impotencia funcional absoluta con imposibilidad para realizar esfuerzos físico. El dolor se fue incrementando y era más intenso en horas nocturnas, no se aliviaba con los analgésicos y se acompañaba de toma del estado general. El paciente no refería otros síntomas.
Al examen físico constatamos que la fuerza muscular, sensibilidad, así como los reflejos de los miembros inferiores estaban conservados, la movilización del tronco era muy dolorosa y la palpación de la zona lumbar sobre las apófisis espinosas era sensible. Además tenía en la región del flanco izquierdo la cicatriz de la herida con discretos signos de inflamación.
Los estudios de laboratorios revelaron una leucocitosis de 16,2 a predominio de neutrófilos, la eritrosedimentación era de 102 mm y la P.C. Reactiva (PCR) estaba en 48, el resto de los complementarios hematológicos fueron negativos incluyendo 3 hemocultivos.
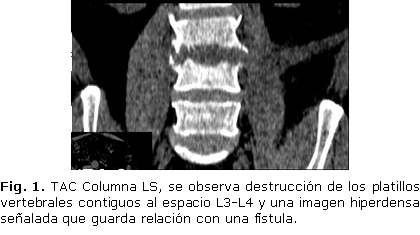
Los estudios de Rx de columna L-S en las dos vistas mostraron una ligera disminución del espacio L3-L4, con destrucción de los platillos vertebrales. La TAC de la región lumbosacra comprobó la destrucción del espacio antes señalado además de una imagen hiperdensa que comunicaba el espacio vertebral afectado con el exterior al parecer vinculado con un trayecto fistuloso (fig. 1).
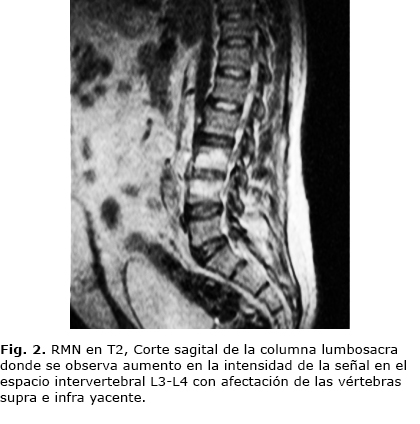
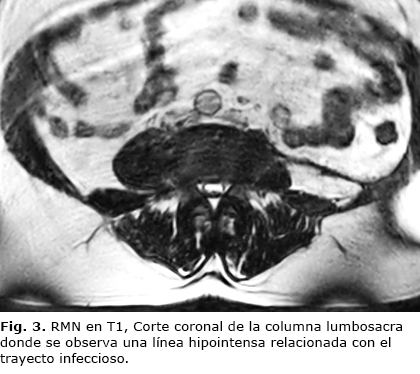
Se le realizó una resonancia magnética (RM) en diferentes cortes y en las dos modalidades T1 y T2 mostrando un aumento en la intensidad de la señal en el cohorte sagital en T2, relacionado con una espondilodiscitis (fig. 2) y en la vista coronal en T1 se aprecia un línea hipointensa que comunica el espacio vertebral con el exterior (fig. 3).
Una vez identificado el diagnóstico de espondilodiscitis en el paciente, se le realizó una punción guiada por fluoroscopio en el sitio de la lesión con el objetivo de identificar el germen causante, teniendo como resultado un estafilococo aureus.
El tratamiento fue conservador basado en el reposo, la inmovilización del segmento de la columna con un corsé de yeso y la administración de antibiótico apropiado y suficiente. Se comenzó con Vancomicina® a dosis de 2g por día hasta 6 semanas, continuamos con antibiótico oral (co-trimoxazol®) hasta completar los 3 meses de tratamiento.
El seguimiento fue por el cuadro clínico y los exámenes complementarios, especialmente la PCR, comenzando a tener descenso a las 72 horas de iniciado el tratamiento y se normalizó a los 30 días.
A los 3 meses se le retiró la inmovilización, el cuadro clínico era normal, así como los exámenes complementarios.
DISCUSIÓN
Las infecciones de columna se pueden dividir en discitis, espondilodiscitis, osteomielitis vertebral y los abscesos epidurales y paravertebrales1. La espondilodiscitis representa de 2 a 4 % del total de casos de osteomielitis y tiende a afectar sobre todo a la población adulta.5 Esta enfermedad no es una causa frecuente de dolor dorsolumbar y su incidencia no sobrepasa el 0,01 % en los centros de atención primaria.6,7
Según la etiología existen tres tipos de espondilodiscitis la piógena, granulomatosa (tuberculosa, brucella, aspergilus y hongos), y por parásitos.8,9 En el caso presentado el estafilococo aureus fue el germen causal, resultado que se relaciona con lo revisado en la literatura.8-10
Se describen tres rutas en que el microorganismo puede alcanzar la columna; por vía hematógena, por contigüidad de los tejidos vecinos, y por inoculación directa a través de cirugías espinales, punciones epidurales o lumbares.11 Aunque no frecuente y guardando relación con el caso antes expuesto, aparecen en la literatura algunas citas, Frederic Savall y cols. publicaron un caso de espondilodiscitis lumbar por hongos secundaria a una herida por arma blanca en la región del abdomen.12 Otro caso en que se describe el mismo agente etiológico pero a nivel cervical es el publicado por Anna Voelker, donde mencionan un paciente con espondilodiscitis vertebral a nivel cervical con absceso epidural provocado por una herida de arma blanca en la región del cuello.13
El segmento de la columna que se afectara estará en dependencia del lugar por donde este la puerta de entrada del agente punzante, en el caso presentado se afectaron las vértebras lumbares ya que la herida afectó la región lumbar, en otros casos revisado en la literatura se describen otras localizaciones.12,13
El diagnóstico se basó fundamentalmente en el cuadro clínico, exámenes complementarios, y los estudios de imagen. La RM fue un estudio muy útil no solo para identificar el diagnóstico sino para determinar la posible puerta de entrada constituyendo el Gold standard para el diagnóstico por imagen de la espondilodiscitis, debido a su alta sensibilidad (96 %), especificidad (94 %), y la gran capacidad para identificar detalles anatómicos de los tejidos blandos, coincidiendo con lo que reporta la literatura sobre la importancia de este proceder.3,14
En la mayoría de los casos con espondilodiscitis, el tratamiento es conservador, basado en la administración de antibiótico apropiado según el germen identificado, y suficiente en cuanto el tiempo de administración, reposo en cama y el uso de una ortesis para inmovilizar el segmento afectado,3,15,16 el paciente respondió bien con este tratamiento no necesitando en su evolución una intervención quirúrgica.
Como conclusión se muestra que la espondilodiscitis puede ser una complicación de un paciente que haya presentado una herida por arma blanca, aunque su diseminación por contigüidad no es la más frecuente, esta se puede presentar. La resonancia magnética continúa siendo un método muy útil para su diagnóstico mostrando detalles anatómicos muy certeros. En todos los casos la etiología puede ser diferente y el tratamiento conservador sigue teniendo muy buenos resultados.
REFERENCIAS BIBLIOGRÁFICAS
1. Guerado E, Cervan A. Surgical treatment of spondylodiscitis. An update. Int Orthopaed. 2012;36(2):413-20.
2. Cervan AM, Colmenero JD, Del Arco A, Villanueva F, Guerado E. Spondylodiscitis in patients under haemodyalisis. IntOrthop. 2012;36(2):421-26.
3. Paolino S, Botticella G, Fasciolo D, Casabella A, Molfetta L, Cutolo M, et al. Spondylodiscitis in a Geriatric Male. J Osteopor Phys. 2015 [cited 2016 Nov 11];3:125. Available from: http://dx.doi.org/10.4172/2329-9509.1000125
4. Bouza E, Barberán J. Infecciones óseas y osteoarticulares. Infecciones asociadas a material de osteosíntesis y prótesis articulares. En: Ausina V, Moreno S, editores. Tratado SEIMC de Enfermedades Infecciosas y Microbiología Clínica. Madrid: Editorial Médica Panamericana; 2005. p. 1381-96.
5. Khan IA, Vaccaro AR, Zlotolow DA. Management of vertebral discitis and osteomyelitis. Orthopedics. 1999;22:758-65.
6. Carragee EJ. Pyogenic vertebral osteomyelitis. J Bone Joint Surg Am.1997;79:874-80.
7. Goel V, Young JB, Patterson CJ. Infective discitis as an uncommon but important cause of back pain in older people. Age Ageing. 2000; 29:454-6.
8. Sánchez Concepción R, Pereda Cardoso O, Montesino Hernandez E, Blanco Plasencia H. Discitis hematógena aguda en un adulto. Rev CubanaOrtopTraumatol. 2012;26(2):167-74.
9. Cheung WY, LukKDK. Pyogenic spondylitis. IntOrthop. 2012;36(2):397-404.
10. Amit R. Patel, Timothy B. Alton, Richard J. Bransford, Michael J. Lee, Carlo B. Bellabarba, Jens R. Chapman. Spinal epidural abscesses: risk factors, medical versus surgical management, a retrospective review of 128 cases. The Spine Journal. 2014 [cited 2016 Nov 11];14(2):326-30. Available from: http://dx.doi.org/10.1016/j.spinee.2013.10.04
11. M. Duarte R, R. Vaccaro A. Spinal infection: state of the art and management algorithm. Eur Spine J 2013; 22:2787-2799
12. Savall F, Dedouit F, Telmon N, Rouge D. Candida albicansspondylodiscitis following an abdominal stab wound: Forensic considerations. Journal of Forensic and Legal Medicine . 2014 [cited 2016 Nov 11]; (23):1-3. Available from: http://dx.doi.org/10.1016/j.jflm.2013.12.027
13. Voelker A, Von der Hoeh N, Gulow J, Eckhard H. CH (2015) Cervical spondylodiscitis with epidural abscess after knife stab wounds to the neck: A case report. Injury. 2015 [cited 2016 Nov 11];46(8):1684-8. Available from: http://dx.doi.org/10.1016/j.injury.2015.05.043
14. Endress C, Guyot DR, Fata J, Salciccioli G. Cervical osteomyelitis due to i.v. heroin use: radiologic findings in 14 patients. AJR Am J Roentgenol. 1990;155:333-5.
15. JPHJ Rutges1, DH Kempen, M van Dijk, FC Oner .Outcome of conservative and surgical treatment of pyogenic spondylodiscitis: a systematic literature review Eur Spine J. 2016;25:983-99.
16. Zarghooni K, Rollinghoff M, Sabottke R, Eysel P. Treatment of spondylodiscitis. IntOrthop. 2012;36(2):405-11.
Recibido: 15 de diciembre de 2016.
Aprobado: 30 de enero de 2017.
Dr. Rafael Sánchez Concepción . Facultad Finlay-Albarrán. Hospital Militar Central "Carlos. J. Finlay". La Habana, Cuba. Dirección electrónica: rafaelsc1975@nauta.cu