INTRODUCCIÓN
La gangrena de Fournier es una enfermedad infecciosa caracterizada por una fascitis necrotizante, de evolución fulminante que afecta a la región perineal, genital o perianal, presenta rápida progresión y alta letalidad. La etiología es identificable en el 95 % de los casos. La enfermedad ha sido descrita en ambos sexos, con edad promedio de presentación de 40 años y una mayor prevalencia en hombres, con una relación 10:1.
El primer caso lo publicó Baurienne en 1764,1 pero su nombre se debe a Fournier, un dermatólogo francés que describió en 1883 un síndrome infeccioso en la piel del periné y genitales, que afectaba a varones jóvenes y sanos, de aparición súbita, de evolución rápida hacia la gangrena y sin un factor etiológico conocido.2 En 1871, Joseph Jones elaboró la primera descripción en América, con una evolución clínica similar a la descrita por Jean Alfred Fournier, que se caracterizaba por edema escrotal doloroso, de comienzo abrupto, con rápida progresión a gangrena, sin causa definida, en hombres jóvenes previamente sanos.3
Es una enfermedad con una incidencia estimada de 1,6 casos por cada 100 000 hombres, con un pico entre la quinta y sexta década de vida; sin embargo, va en aumento debido al incremento de la expectativa de vida poblacional, así como el incremento de pacientes inmunocomprometidos e infectados por el virus de inmunodeficiencia humana (VIH). Potencialmente letal, de alta mortalidad (40 %), especialmente en pacientes mayores, con factores predisponentes como diabetes y alcoholismo.
Se presenta un caso de interés, con el propósito de describir la sintomatología y mostrar que a pesar de que el paciente presentaba varios factores de mal pronóstico para esta enfermedad tales como la edad, la diabetes mellitus y la extensión del proceso infeccioso localizado en el escroto, con un tratamiento adecuado, logró la supervivencia.
CASO CLÍNICO
Paciente de 77 años de edad, con antecedentes de diabetes mellitus tipo 2 hace 20 años e hipertensión arterial desde los 30 años, para las cuales lleva tratamiento regular con glibenclamida (5 mg) 3 tabletas al día y enalapril (20 mg) 1 tableta al día.
Acudió al cuerpo de guardia del hospital, porque comenzó con prurito en el escroto derecho y aumento de volumen, luego de ponerse un calzoncillo nuevo. Se le diagnosticó alergia por contacto y se indicó dexclorfeniramina (2 mg), 1 tableta cada 8 horas.
Al tercer día observó una lesión celulítica en el mismo escroto y enrojecimiento en la región pubiana e inguinal. Regresa al hospital y fue ingresado por la especialidad de urología, con el diagnóstico de periuretritis aguda.
Durante 17 días de estadía en sala, según el protocolo de terapia antimicrobiana para dicha infección genital, recibió tratamiento con antimicrobianos de amplio espectro; inicialmente ceftriaxone (1 g) 1 bulbo cada 12 h y metronidazol (500 mg) 1 frasco cada 8 h durante 10 días. Luego, al no mejorar, se utilizó vancomicina (500 mg) 1 bulbo cada 8 h y amikacina (500 mg) 2 ampolletas al día, en infusión.
Se recibió un estudio microbiológico de la secreción periuretral, en el cual se aisló una Klebsiella multirresistente, sin sensibilidad antimicrobiana. La evolución fue desfavorable, con fiebre, marcada toma del estado general, sin mejoría local de la periuretritis aguda, además de trastornos hidroelectrolíticos. Se solicitó valoración por especialistas de cuidados intensivos y fue admitido en ese servicio.
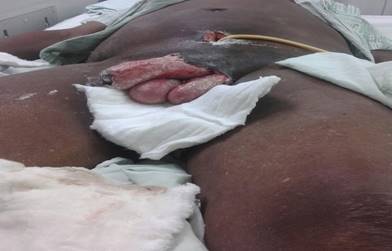
Se traslada a cuidados intensivos polivalentes, con somnolencia marcada, estable hemodinámicamente, afebril, taquicárdico, con edema blando de fácil godet, no doloroso e isotérmico, en miembros superiores e inferiores. Las regiones inguinales, pubiana y escrotales, cruentas, con abundantes esfacelos y secreciones purulentas. Tenía además, aumento de volumen en región lateral derecha del abdomen, que se extendía desde el flanco derecho hasta el hipocondrio homolateral, fluctuante y doloroso. Orinaba por la sonda de cistostomía (Fig. 1).
En la química sanguínea, se destacó: glucemia, 331 mg/dl; creatinina, 5,1 mg/dl. Hemograma completo: Hb, 82 g/L; Hto, 0,27; Leuc, 10,8 x 109/L (Seg, 0,70; Mon, 0,02, Linf, 0,28); ionograma, K 5,6 mmol/L, Ra 13 mmol/L.
En ese momento, tenía los diagnósticos de diabetes mellitus tipo 2 descompensada, gangrena de Fournier y enfermedad renal crónica agudizada. Esta última fue diagnosticada a su ingreso en el área de atención al grave, luego de los estudios humorales e imagenológicos.
Fue evaluado por un equipo multidisciplinario (intensivistas, anestesiólogos, urólogos y especialistas en oxigenación hiperbárica). Consideraron iniciar tratamiento antimicrobiano de amplio espectro con colistin sulfato (bulbo de 100 mg) 1 bulbo i.v. cada 12 h, cada 48 h; meropenem (bulbo de 1 g) 1 bulbo i.v. cada 8 h; clindamicina (bulbo de 600 mg) 1 bulbo i.v. cada 12 h, cada 48 h. Se realizó incisión y drenaje de la lesión abdominal, con desbridamiento quirúrgico en el salón de operaciones y cura local de las lesiones inguinales, periuretrales y escrotales. Se transfundió con concentrados de eritrocitos (2 unidades). Se trató el trastorno metabólico con insulina simple y mejoró el débito urinario con furosemida (20 mg) 1 ámpula i.v. cada 8 h.
A las 48 horas el paciente no mostraba mejoría; presentó cetonuria y tiempo de protrombina prolongado. Se interpretó como una cetoacidosis diabética y una hepatitis reactiva, con la sepsis como factor precipitante. Se continuó el esquema insulínico y el desbridamiento quirúrgico. Se trató con fitomenadiona (10 mg) 1 ámpula i.m. cada 12 h y plasma fresco congelado, 2 unidades al día, por tres días.
A partir del tercer día, comenzó a mejorar. Se corrigieron paulatinamente los trastornos hidroelectrolíticos, metabólicos, hematológicos y la función renal. Se mantuvo el sistemático desbridamiento quirúrgico y al cuarto día de ingreso se comenzó a utilizar oxigenación hiperbárica, en un equipo multiplaza, con una sesión diaria durante 10 días, hasta su egreso a sala abierta.
COMENTARIOS
La gangrena de Fournier, a pesar de su baja incidencia, fue descrita sobre todo en varones, de edades comprendidas entre los 50 y 70 años. En niños y en mujeres, es excepcional.5,6,7,8
La mayoría de los casos son secundarios a algunos de los siguientes mecanismos: trastorno genitourinario uretral subyacente, enfermedad anorrectal y traumatismo o lesión de la piel perineanogenital. La presentación en el sexo femenino, puede tener su origen en instrumentaciones e infecciones ginecológicas.9,10 Hay enfermedades subyacentes, hasta en un 90-95 % de los casos. Se consideran como factores predisponentes más destacables, la diabetes mellitus (40-60 % de los casos), el alcoholismo crónico o la inmunodepresión. En enfermos con esta última, el pronóstico es francamente peor.2,4
La etiopatogenia de la enfermedad no está bien definida. Tras producirse la infección, se origina una celulitis subcutánea limitada por las fascias musculares, con posterior necrosis tisular y de la piel. Una vez instaurada la gangrena, puede avanzar aproximadamente 2-3 cm/h.9,10 La afección del testículo es insólita, al estar protegido por varias túnicas y tener vascularización independiente.
El diagnóstico de este cuadro es fundamentalmente clínico; las pruebas complementarias de laboratorio y radiológicas sirven de apoyo.7 El diagnóstico diferencial se realizará con orquitis, epididimitis, balanopostitis, edema y celulitis escrotal, torsión testicular, hidrocele, hematocele y neoplasia.2,10
El tratamiento es multidisciplinario y urgente, se combina el tratamiento médico con el quirúrgico.3 El tratamiento antibiótico debe hacerse de forma empírica, mediante la combinación de tres fármacos de amplio espectro, a dosis máximas.3 El desbridamiento quirúrgico, bajo anestesia general o locorregional, debe realizarse según la evolución y el aspecto de la herida. Algunos autores remarcan que el aspecto más importante del tratamiento de la gangrena de Fournier es un desbridamiento quirúrgico agresivo.3,4
El ingreso en unidades de vigilancia intensiva es fundamental por el estado de sepsis. Se realizan medidas de reanimación y soporte nutricional, enteral o parenteral; estabilización del balance hidroelectrolítico y control de la presión venosa central. La vacunación antitetánica y la profilaxis tromboembólica con heparina de bajo peso molecular subcutánea, son obligadas. También es esencial el tratamiento de factores asociados como diabetes mellitus, insuficiencia renal o hepática.2,8
La oxigenación hiperbárica, parece ser de ayuda en las gangrenas provocadas por Clostridium, puesto que el oxígeno hiperbárico, reduce la toxicidad sistémica y previene la extensión de la infección. En ocasiones se ha aplicado localmente miel no elaborada, junto a la administración de antibióticos, con buenos resultados.2,8 La reparación plástica con injertos libres de piel o colgajos miocutáneos, se pueden realizar tras la negativización de los cultivos y cuando exista un buen tejido de granulación.
Las complicaciones más frecuentes son el fallo renal, la insuficiencia respiratoria, insuficiencia cardíaca aguda, sepsis, neumonía, coagulopatías y extensión de la gangrena al tronco.2 El pronóstico depende del estado previo del paciente, de la demora de la intervención quirúrgica y del tratamiento antibiótico.5 La tasa de mortalidad es de aproximadamente 40 %.1,3,8,9
Los factores que empeoran el pronóstico son: origen anorrectal, edad superior a 60 años, diabetes mellitus, gran extensión de las lesiones necróticas, fallo renal y retraso en el tratamiento.1 A pesar de los avances técnicos y de los antibióticos de amplio espectro, en la actualidad la mortalidad es similar a las series más antiguas, lo cual refleja una enfermedad grave y una verdadera urgencia urológica.1,4
Este paciente a pesar de tener varios factores que afectan su pronóstico, con el tratamiento médico quirúrgico intensivo y la utilización de oxigenación hiperbárica, tuvo una evolución favorable hasta su egreso de la institución.