INTRODUCCIÓN
El envejecimiento y la vejez están entre los desafíos más notables que enfrenta la medicina en este siglo. El proceso de envejecimiento es el principal factor de riesgo para la enfermedad y discapacidad en los países en desarrollo.1 El aumento de la expectativa de vida y la disminución de la natalidad han aumentado la probabilidad de que los adultos jóvenes alcancen la vejez.2) Se produce un aumento de la población geriátrica, aquejados de enfermedades crónicas, lo cual repercute en la demanda de la atención sanitaria, especialmente en los servicios de urgencias, e incluye a las unidades de cuidados intensivos.3
El envejecimiento produce cambios a nivel tisular, celular y se desarrollan disfunciones orgánicas. Los cambios pueden acelerarse por diversos factores como: uso de sustancias tóxicas, enfermedades crónicas, factores genéticos, reproducción precoz en mujeres, forma de vida y estrés.4
Existen estudios en los cuales se estima que los adultos mayores tienen relevancia en la medicina intensiva, debido a las particularidades que presentan en la enfermedad aguda y el requerimiento diferenciado en estas unidades.5
Es un reto lograr mejores resultados en la atención hospitalaria de los pacientes geriátricos críticos. La determinación de los factores modificables que muestren asociación con la mortalidad de estos pacientes, permitiría establecer las medidas para su reducción y con ello mejorar el pronóstico.
Este estudio se propuso determinar los factores asociados a la mortalidad de los pacientes geriátricos graves, ingresados en la sala de cuidados intensivos.
MÉTODOS
Se realizó un estudio descriptivo a partir de un universo de 263 pacientes geriátricos ingresados en la unidad de cuidados intensivos (UCI) del Hospital Militar Central “Dr. Luis Díaz Soto”, durante el período comprendido desde enero hasta diciembre del 2014. La serie fue conformada por 220 pacientes, con edad mayor o igual a 65 años y el tiempo de evolución en la UCI, mayor de 24 horas.
Fueron excluidos los pacientes con datos incompletos en la información recogida en la historia clínica, y los remitidos desde otras unidades de cuidados intensivos, con más de 24 horas de evolución.
Las variables estudiadas fueron edad (agrupada en: 65 - 70 años, 71 - 80 años, 81 - 90 y más de 90 años), sexo, índice APACHE II (Acute Physiology and Chronic Health Evaluation) e índice SOFA (Sequency Organ Failure Assessment)6,7 al ingreso, el perfil diagnóstico (clínico y quirúrgico - este último de urgencia y electivo), diagnóstico al ingreso, estado al egreso (vivo, fallecido), letalidad, medidas terapéuticas y de soporte aplicadas (ventilación mecánica invasiva (VM), traqueostomía, trombolisis y uso de drogas vasoactivas), tiempo de ventilación mecánica y causa de muerte (directa y básica).
Se evaluó diariamente el índice de SOFA, para diagnosticar la presencia del síndrome de disfunción múltiple de órganos (SDMO).
Las causas directas y básicas de muerte fueron obtenidas del resultado de las necropsias. Los datos de las variables, se contrastaron con el estado al egreso de la UCI.
El procesamiento se realizó con el paquete SPSS v. 11.5. Se emplearon como medidas de resumen para variables cualitativas la frecuencia absoluta y el porcentaje. Para evaluar la asociación entre variables cualitativas se aplicó el chi cuadrado (X2) de Pearson. En todos los casos se trabajó con un nivel de confianza del 95 %.
Desde el punto de vista bioético, en ausencia de cualquier intervención, los datos fueron obtenidos desde las historias clínicas, para el análisis como grupo, de las variables estudiadas. Se mantuvo la confidencialidad de la procedencia de los datos.
RESULTADOS
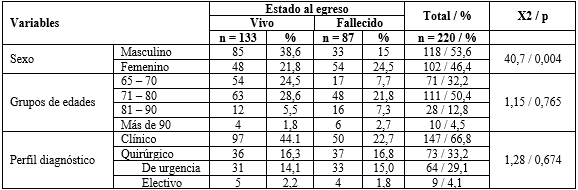
De los 220 pacientes estudiados, fallecieron 87 (39,5 %), (tabla 1). Predominó el sexo masculino (53,6 %) tanto de forma general, como en los egresados vivos (38,6 %). La presencia del sexo femenino fue mayor (24,5 %) en los fallecidos. La asociación del sexo con el fallecimiento fue estadísticamente significativa (p = 0,004).
El mayor número de pacientes tuvo 80 años o menos y dentro de estos, el grupo de 71 - 80 años (50,4 %). La frecuencia fue menor en los grupos de 81 - 89 años (12,7 %) y más de 90 (4,5 %). Hubo predominio de egresados vivos en pacientes con edad menor o igual a 80 años (28,6 % en pacientes de 71 - 80 años y 24,5 % en los de 65 - 70 años). La mortalidad fue mayor en el grupo de 71 - 80 años (21,8 %), sin que resultaran estadísticamente significativas la relación (p = 0,765).
Según el perfil diagnóstico (tabla 1), fue mayor el porcentaje de pacientes clínicos (66,8 %) y también de estos, los egresados vivos (44,1 %). En el quirúrgico de urgencias, fue mayor el porcentaje de fallecidos (15 %). Entre estos valores no hubo relación estadísticamente significativa (p = 0,764).
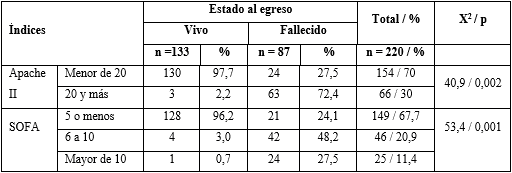
En la tabla 2 se observa la distribución de los pacientes según los índices APACHE II, SOFA y el estado al egreso. El 72,5 % de los fallecidos tuvo un índice APACHE II de 20 y más puntos. En el caso del índice SOFA, EL 48 % tuvo entre 6 y 10 puntos. La relación de ambos índices, respecto al estado al egreso, fueron estadísticamente significativas.
En la tabla 3 se muestra la distribución de los pacientes según estado al egreso y los procedimientos terapéuticos y de soporte. Recibieron VMI 149 pacientes y fallecieron 61, para una mortalidad del 27,7 % y una letalidad de 40,9 %. No hubo relación estadísticamente significativa entre este procedimiento y el estado al egreso.
La traqueostomía fue realizada en el 23,4 % de los pacientes en los que se utilizó VMI. Para estos, la mortalidad fue del 11,4 % y la letalidad del 48,5 %. No hubo relación estadísticamente significativa en estos resultados.
Tabla 3- Relación según procedimientos terapéuticos y de soporte, y estado al egreso
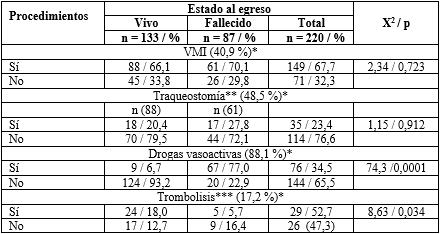
*Letalidad calculada para cada uno de los procedimientos.
**Traqueostomía respecto del total de pacientes con VMI
***Trombolisis respecto del total de pacientes con infarto agudo del miocardio
Hubo 76 pacientes (34,5 %) que recibieron drogas vasoactivas, fallecieron 67, para una mortalidad del 30,4 % y una letalidad del 88,1 %. La relación entre estas variables fue estadísticamente significativa.
Hubo 55 pacientes con infarto agudo del miocardio y elevación del segmento ST (IMACEST), de ellos recibieron trombolisis 29 (52,7 %), fallecieron 5 (9,09 %). En este caso hubo también relación estadísticamente significativa, según se observa en la tabla 3.
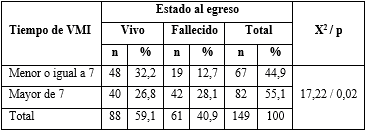
El estudio del tiempo de VMI y su relación con el estado al egreso, se muestra en la tabla 4.
De los 149 pacientes con VMI, el 44,9 % (67 pacientes) tuvo un tiempo de VMI igual o menor de 7 días, de ellos 19 fallecieron (12,7 %). Se identificaron 82 pacientes con un tiempo de VMI mayor de 7 días y de ellos 42 fallecieron (28,1 %). Hubo relación estadísticamente significativa entre el tiempo de VMI y el estado al egreso.
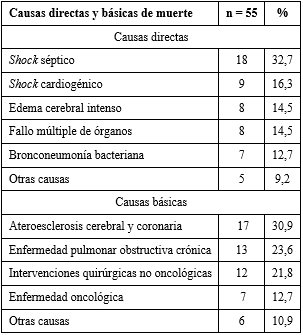
Las causas directas y básicas de muerte (tabla 5) se conocieron en 55 pacientes, a los cuales se les realizó la necropsia.
La causa directa de muerte más frecuente fue el shock séptico (32,7 %), mientras que en la causa básica, fue la ateroesclerosis cerebral y coronaria (30,9 %).
DISCUSION
Sodhi y otros1) reportaron una mortalidad en la UCI del 20,1 %. Hubo predominio del sexo masculino, lo cual coincide con Lai y otros.8) La distribución según la edad coincide con Tripathy,9 al mostrar mayor porcentaje en el grupo con 80 años y menos, acompañado de un descenso, según aumenta la edad. Roch y otros,7 en pacientes de 80 años y más, reportaron una mortalidad del 55 % y consideraron que no es la edad per se la que determina la mortalidad. Señalaron otros factores asociados, que incluyen el diagnóstico, las comorbilidades, el estado cognitivo y funcional.
Se destacó la presencia de afecciones clínicas y se explica por la prevalencia elevada de enfermedades crónicas, tales como las afecciones cardiovasculares, cáncer, diabetes mellitus y la enfermedad pulmonar obstructiva crónica (EPOC). La mayor mortalidad correspondió a pacientes con cirugía de urgencia, al igual que en otros estudios.10,11
El índice de APACHE II mostró un alto poder predictivo, al asociarse los valores elevados con la mortalidad a corto plazo. Esto coincide con otras investigaciones.9) El índice SOFA al ingreso, permitió diferenciar la población con riesgo de fallecer, lo cual evidenció su poder predictivo.12
Entre los procedimientos terapéuticos y de soporte, la ventilación mecánica (VM) fue la más utilizada. El porcentaje de pacientes ingresados en las cuidados intensivos con VM, se sitúa entre el 33 y 53 %.13) En este estudio, la frecuencia fue de un 67,7 %, pero corresponde a pacientes geriátricos quienes presentan afecciones respiratorias y cardiovasculares crónicas, que pueden requerir este proceder.
En este trabajo, se estudió la aplicación de la VMI, por ser la forma más utilizada, debido a las condiciones de los pacientes que requieren cuidados intensivos. La aplicación de la VM sin vía aérea artificial, o no invasiva, ha mostrado utilidad en los pacientes con insuficiencia respiratoria,14 pero sus limitaciones impiden la aplicación general.15) Hay que considerar que la VMI condiciona complicaciones que pueden ser graves.16) La mortalidad en la serie no se asoció de forma significativa al uso de la VMI, de forma similar a lo reportado por otros autores.13
La traqueostomía fue realizada al 23,5 % de los pacientes con VMI. La traqueostomía forma parte del protocolo institucional, en pacientes con 7 o más días de VMI. Sin embargo, el momento en que debería realizarse es discutible.17,18) Se ha reportado que la no disponibilidad de traqueostomía en la VM prolongada, para realizar el destete, es un factor asociado al pronóstico, en pacientes ancianos graves.19) No existió asociación significativa del estado al egreso y la realización de traqueostomía. La letalidad en pacientes a quienes se realizó este procedimiento, es menor que lo reportado por Ho y otros.20
La aplicación de drogas vasoactivas predominó en los fallecidos, con una letalidad elevada y es expresión del deterioro hemodinámico.21 Estos fármacos poseen efectos vasculares, pulmonares y cardíacos, directos o indirectos, con respuesta dosis dependiente y efecto rápido.22
En pacientes con IMACEST, la reperfusión del territorio isquémico es una medida que debe realizarse en el menor tiempo posible.23) La coronariografía urgente y la angioplastia primaria, son estrategias con mejores resultados, pero requieres de recursos no disponibles en todas las instituciones de salud.24) La alternativa a la coronariografía urgente, es la fibrinólisis o trombolisis, si no tiene contraindicaciones. Las contraindicaciones, que pueden ser absolutas o relativas, son más frecuentes en el paciente geriátrico.25
El tiempo de VMI mayor de 7 días, se asoció a una mortalidad superior. A pesar del mejoramiento de las condiciones técnicas, pueden desarrollarse complicaciones, con un pronóstico desfavorable.26) Estas son más evidentes en los pacientes ancianos.26) La separación del ventilador o destete, es componente un esencial de la VMI,17) su fracaso favorece la VMI prolongada27 y los protocolos que lo regulen, pueden ser de utilidad.
La importancia de la sepsis y sus manifestaciones, como causas directas de muerte, se expresa por la presencia del shock séptico, el fallo múltiple de órganos y la bronconeumonía bacteriana en los resultados de las necropsias.28) La identificación del shock cardiogénico, evidenció el deterioro cardíaco tras un evento coronario agudo, secundario a la cardiopatía isquémica.29
Las enfermedades vasculares ateroescleróticas (cardíaca y encefálica) fueron las primeras causas básicas de muerte, lo cual coincide con el reporte estadístico nacional.30) La EPOC fue otra causa básica de muerte con una frecuencia elevada; su prevalencia aumenta con la edad y la tasa de mortalidad ha aumentado más de un 150 % en los últimos 30 años.31
En este investigación no se consideró la presencia clínica de sepsis, la cual está vinculada a la mortalidad de estos pacientes, como se observé en las causas de muerte. El estudio mostró factores asociados a la mortalidad, que pueden ser modificables, y que al aplicarse las medidas correspondientes, puede influir y mejorar la evolución del paciente geriátrico grave. Estos resultados motivan el desarrollo de investigaciones analíticas para profundizar en estos factores, ya que los resultados presentados, están limitados por su diseño descriptivo.
Se concluye que la mortalidad se asoció con la edad, el sexo femenino, los índices elevados (APACHE II y SOFA) al ingreso, el estado de choque, la no utilización de trombolíticos en el síndrome coronario agudo y el tiempo de VMI. Predominó la presencia de sepsis como causa directa de muerte.