Introducción
Las plaquetas han demostrado su capacidad para estimular la regeneración de diferentes tejidos lesionados y acelerar su curación. Esta capacidad es atribuida a los factores de crecimiento (FC) y proteínas bioactivas que son sintetizadas y están presentes en ella.1,2
En los últimos años se ha producido un extraordinario impulso de la medicina regenerativa, ella se sustenta en conductas usadas por el propio organismo para reemplazar por células sanas a las células dañadas en determinados tejidos por diversos procesos. Su objetivo es estimular o regenerar células, tejidos u órganos con la finalidad de restaurar o establecer una función normal, y no se limita al empleo de las células madre, pues también incluye la aplicación de diversos factores solubles que intervienen en varios procesos biológicos, la ingeniería de tejidos, tanto in vitro como in vivo, y la terapia génica. De estos procederes, los que más han avanzado, son la aplicación de células madre adultas y el empleo del concentrado de plaquetas, teniendo en cuenta que estas últimas constituyen verdaderas bolsas biológicas repletas de múltiples factores con capacidad regenerativa.3,4)
En las últimas décadas el uso de las plaquetas con fines regenerativos se ha empleado ampliamente en diferentes especialidades médicas como ortopedia, estomatología, cirugía estética, oftalmología, angiología, entre otras.1,2,3,4,5
Dentro de los mecanismos más conocidos que están presentes en la regeneración, los componentes de los gránulos plaquetario que se liberan durante su activación, influyen sobre otras células. Uno de ellos es el factor de crecimiento derivado de la plaqueta (PDGF), del inglés (platelet derived growth factor), potente agente quimiotáctico que estimula la proliferación celular. Por otra parte, el factor de crecimiento transformante beta estimula el depósito de matriz extracelular. Ambos factores han demostrado desempeñar una actividad significativa en la regeneración y reparación del tejido conectivo.6,7,8
Otros factores de crecimiento producidos por las plaquetas y asociados con los procesos regenerativos incluyen: factor de crecimiento del fibroblasto, factor de crecimiento-1 asociado con la insulina, factor de crecimiento epitelial (EGF), del inglés (epidermal growth factor), factor de crecimiento del hepatocito y el factor de crecimiento del endotelio vascular (VEGF), del inglés (vascular endotelial growth factor.8
La aplicación local de altas concentraciones de estos factores de crecimiento (FC) mediante el uso de plasma rico en plaquetas (PRP) ha sido utilizada con anterioridad y de manera actual, se menciona el concentrado de plaquetas (CP), con la finalidad de acelerar el proceso curativo de diferentes lesiones.8
Desde hace varias décadas, la aplicación local de los factores de crecimiento provenientes del PRP ha sido empleada para acelerar el proceso curativo en diferentes lesiones. Algunos autores plantean que el lisado plaquetario (LP) ofrece ventajas al aplicar un producto donde ya se ha producido la activación y liberación de los FC de los gránulos alfa.
El Instituto de Hematología e Inmunología (IHI) de Cuba, ha sido promotor del uso de plaquetas con fines regenerativos desde hace más de una década y ha logrado avances en la aplicación como terapéuticas diagnosticas como parte de la medicina regenerativa.2
En este trabajo se reportó el caso de paciente femenina con necrolisis tóxica epidérmica (NTE) que con el uso de fomentos de LP alogénico isogrupo ABO en las extensas lesiones de piel, presentó rápida mejoría.
Presentación del caso
Paciente femenina, 53 años de edad, con antecedentes patológicos personales de diabetes mellitus e hipertensión arterial, por lo que llevaba tratamiento con insulinoterapia y enalapril. En octubre de 2019 se le diagnosticó un mieloma múltiple con una afectación renal crónica, llevó tratamiento con quimioterapia. Se egresó a su hogar en el que se encontraba en su período de recuperación. Llegó al centro de recepción de ingresos y por su estado clínico fue evaluada por el hematólogo y el intensivista de guardia y se ingresó en terapia intensiva con diagnóstico de bronconeumonía adquirida en la comunidad, insuficiencia renal crónica agudizada y mucositis.
Se reportó de grave, se optimizó el aporte de líquidos y se inició antibioticoterapia, con ceftriazona, azitromicina, oseltamivir y fluconazol como antimicótico. Presentó una evolución favorable en la terapia intensiva y se egresó a sala, donde continuó tratamiento antibiótico. Luego de 14 días de tratamiento en la sala, se realizaron cambios en la política antimicrobiana y se decidió iniciar tratamiento con Meronem.
Alrededor del segundo día de tratamiento con Meronem comenzaron a aparecer lesiones en piel, eritematosas, no pruriginosas, a lo que siguieron lesiones diseminadas por todo el cuerpo, con el paso de los días aparecieron lesiones ampollares que se desbridaban de forma espontánea con facilidad y que llegaron a extenderse en grandes áreas de piel denudadas, dejando una superficie cruenta, dolorosa, con una pérdida de más del 40 % del tejido celular subcutáneo (Fig. A).
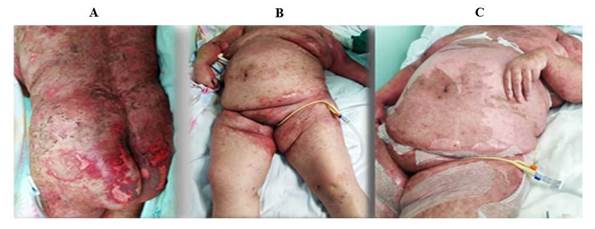
Fig. Evolución de paciente con necrolisis tóxica epidérmica tratada con lisado plaquetario. A: lesiones ampollares que se desbridan de forma espontánea con facilidad, diseminadas por el cuerpo B y C: reepitelización cutánea de la mayoría de las lesiones a la semana de tratamiento con lisado plaquetario.
La paciente refirió sensación de quemazón, dolor, dificultad para tragar y orinar. Se interconsultó con los servicios de dermatología y caumatología y se diagnosticó clínicamente una necrolisis tóxica epidérmica (NTE).
El diagnóstico fue por la aparición de lesiones típicas de desprendimiento en colgajo con extensión desde la cara, tronco y las extremidades. Se observó el signo de Nikolsky positivo, con una escala de SCORTEN, del inglés score of toxic epidermal necrosis (Tabla)9,10,11 en 4 puntos en el momento del diagnóstico, que arrojó un riego de muerte de 58,3 %, con afectación total de la piel, más del 30 % del tejido celular subcutáneo.
Se discutieron las posibles causas, dentro de ellas las infecciosas, ya que la paciente tenía lesiones micóticas concomitando con las áreas de piel denudadas y las medicamentosas por el uso de antimicóticos y carbapenémicos.
Se discutió en colectivo la conducta a seguir y se decidió:
Retirar todos los fármacos sospechosos, especialmente los que se habían usado durante el mes previo al inicio de las lesiones dermatológicas.
Cambio de ropa de cama después de cada fomento.
Espolvorear talco antiséptico en las sábanas.
Fomentos de suero fisiológico al 0,9 %, al menos 3 veces al día por 20 minutos en áreas denudadas.
No desbridar tejido y no colocar cremas, hasta que las lesiones no sequen.
Administrar prednisona 60 mg diario y reducir paulatinamente según evolución de la paciente.
Perfil glucémico cada 6 horas.
Seguimiento estricto con gasometría e ionograma para vigilar los desórdenes ácido- base y electrolíticos.
Manejo multidisciplinario y seguimiento estricto por terapia intensiva.
Se evaluó en colectivo la utilidad de fomentos y el uso cada día más frecuente de los factores de crecimiento derivados de plaquetas (FCP) para la terapia celular regenerativa ya que múltiples investigaciones han demostrado la participación directa de estos factores en la regeneración y cicatrización de diferentes tejidos.12
A partir de las 72 horas sin mejoría clínica se decidió utilizar en las lesiones de la piel, fomentos de lisado plaquetario, al menos 3 veces al día.
El lisado plaquetario se preparó bajo estrictas condiciones de esterilidad. Se obtuvo a partir de concentrados de plaquetas alogénicos isogrupo ABO de la paciente, procedentes del banco de sangre, obtenidas por aféresis que ya habían perdido su poder hemostático para ser utilizados como hemocomponentes en la terapia transfusional, de forma similar a la empleada por otros autores.2
Con la conducta establecida se observó, que alrededor de la semana de tratamiento había desaparecido la eritrodermia, con reepitelización cutánea en la mayoría de las lesiones iniciales (Fig. B y C). Sin embargo, a pesar de la mejoría de la NTE, debido a su enfermedad de base y las comorbilidades de la paciente, su evolución fue desfavorable y falleció 10 días después por una agudización de la enfermedad renal crónica que requirió uso terapia de remplazo renal.
Discusión
Dentro de los síndromes mucocutáneos graves se encuentra la NTE, con una incidencia de 1-4 casos por millón de habitantes, que aumenta con la edad, con la presencia de secuelas y limitaciones físicas, con una mortalidad entre el 25 y 70 %.13,14
Al igual que el caso presentado por Misiara Álvarez y otros,9 el diagnóstico fue clínico. No fue posible realizar biopsia de piel, que solo está indicada cuando existen dudas en el diagnóstico. Es preciso comentar que tanto en el caso que se describe, como en el descrito en la referencia no se determinó la causa del síndrome.
Estudios realizados por Arias y otros14 y por Misiara Álvarez9) refieren que no pudieron aplicar la escala de SCORTEN9 como indicador pronóstico de riesgo a morir ya que no tenían registradas todas las variables clínicas y de laboratorios necesarias para poderlo medir de manera adecuada, a diferencia de nuestro caso, que sí aplicó la escala y se obtuvo un riesgo de muerte de 58,3 %.
El manejo terapéutico de la NTE se realiza en unidades de cuidados intensivos con la presencia de un equipo multidisciplinario integrado por médicos intensivistas, dermatólogos y caumatólogos, que abarcan y se ocupan del adecuado y estrecho balance hidroelectrolítico, albúmina parenteral para reponer las pérdidas, balance nutricional positivo para combatir el estado hipercatabólico, cura de las lesiones como las quemaduras de grado II de intensidad, antibióticos de amplio espectro para combatir la infección desde el tracto digestivo, respiratorio así como la sobre infección de la piel por el rascado y contigüidad de las lesiones y la administración de medicamentos específicos como inmunosupresores (ciclosporina), agentes antiapoptóticos (inmunoglobulina humana administrada de forma endovenoso), y los anti-TNF (medicamentos biológicos), sin que haya unificación de criterios sobre el tratamiento.14,15) En el caso que se presenta el manejo de la enfermedad fue similar, por el equipo multidisciplinario, de dermatólogos, caumatólogos, hematólogos e intensivistas.
Se llevó un estricto seguimiento clínico y hemodinámico, el balance hidromineral de la paciente, la corrección de desequilibrios ácido- base e hidroelectrolíticos, apoyo nutricional, optimización de los antibióticos y líquidos parenterales. Se le administraron inmunosupresores y agentes antiapoptóticos y teniendo en cuenta, que no existe unificación de criterios de tratamiento y el uso cada vez más frecuente con resultados excelentes de la medicina regenerativa, se decidió en colectivo el uso del LP de forma tópica.
El empleo de los FC en la medicina, no es un hecho reciente, incluso en los años 50 Cohen y Levi-Montalcini obtuvieron el Nobel por su trabajo con FC en tejido nervioso. En períodos posteriores otros trabajos han mostrado el efecto de los FCP en fenómenos de reparación de tejidos. Sin embargo, es en los últimos años del siglo pasado y los primeros del actual, es que los FCP han tomado un papel importante en su uso en la reparación de diferentes tejidos.2,8
La última década ha experimentado un notable crecimiento en el uso satisfactorio de los FC de origen plasmático, en diferentes especialidades médicas.
La hipótesis del efecto positivo del PRP en la regeneración y mineralización ósea ha sido la base de su aplicación en ortopedia, fundamentalmente en la consolidación de fracturas y en la implantología ósea. Se ha comunicado la formación de unión sólida en pacientes con fracturas de difícil consolidación. También se ha empleado en ruptura e inflamación de tendones y ligamentos, en pseudoartrosis y en función de la aceleración de la regeneración ósea.
En Cuba, en el Hospital General Docente "Roberto Rodríguez," en Morón, se observó acortamiento del período de consolidación ósea en pacientes con injertos óseos y sin estos; además, se trataron pacientes con pseudoartrosis, osteomielitis, fracturas de huesos largos y traumas raquimedulares. En todos los casos se usaron preparaciones con concentrados de plaquetas.1
El lisado plaquetario ha sido muy bien tolerado en la epicondilitis. Se observó una disminución importante de la sintomatología dolorosa, conforme a la escala del dolor análoga. La utilización del método clínico evidenció restablecimiento completo de los arcos de movilidad, (flexo-extensión y prono-supinación), fuerza muscular íntegra, en comparación con la extremidad contralateral y permitió la incorporación completa a las actividades.16
La aplicación tópica del LP alogénico es una alternativa efectiva y factible para el tratamiento de la úlcera maleolar en el paciente con anemia drepanocítica, que ha probado sus beneficios como terapia única en enfermos que no habían tenido resultados con los tratamientos habituales, por lo que contribuye a la mejoría en la calidad de vida de los pacientes y a la reducción de los costos para el sistema de salud.17
También se ha utilizado FC en el tratamiento de las úlceras postrombóticas o posflebíticas. Los resultados alcanzados evidencian la efectividad del uso ambulatorio de LP alogénico en el tratamiento de las úlceras posflebíticas de miembros inferiores, como alternativa sencilla al tratamiento convencional.8
Se ha descrito también, la utilidad de las plaquetas en la neoformación vascular y se plantea que la adecuada respuesta encuentra fundamento en la composición del lisado. Con este principio también se reporta el uso del LP en el cierre efectivo de las heridas con adecuada cicatrización, tras producirse necrosis del colgajo. El LP permitió una rápida restauración tisular, otros estudios reportan resultados similares.10
Otras de las aplicaciones de los FC ha sido el colirio de LP autólogo en el tratamiento del ojo seco, muy bien tolerado por los pacientes, refiriendo mejoría de las manifestaciones clínicas, sin efectos adversos.18
En estudio realizado en Chile, se menciona que la función de las plaquetas en la regeneración de la piel, presenta acción directa en la neovascularización y la posterior revitalización de los tejidos, permitiendo la recuperación del paciente en un período menor de 30 días.15
Podemos concluir que el lisado plaquetario hoy en día es una de las terapias regenerativas más utilizadas, con múltiples aplicaciones. En el caso que se expone se observó una excelente respuesta al uso del mismo de forma tópica en la NTE y que permitirá utilizar la experiencia para futuras aplicaciones según las necesidades terapéuticas de los pacientes. Este es el segundo caso en el IHI en que utilizamos fomentos de lisado plaquetario en la NTE y obtuvimos excelente resultado. Según la bibliografía revisada es el primer estudio que reporta el uso de la medicina regenerativa en la necrolisis tóxica epidérmica en Cuba y el mundo.















