Introducción
Las cardiopatías complican alrededor del 4 % de los embarazos; y representan la principal causa no obstétrica de muerte materna.1 Según datos del registro mundial prospectivo de mujeres con Embarazo y Enfermedad Cardíaca (ROPAC), la enfermedad valvular fue el diagnóstico cardiovascular más prevalente en países emergentes (55 %).1,2
En las últimas décadas, la causa reumática de las valvulopatías ha ido en descenso, sin embargo, en países no industrializados, el 60 % de las lesiones valvulares son de origen reumático, siendo la estenosis mitral la de peor pronóstico durante el embarazo.3,4
Durante el período 2000 a 2021 en Cuba, fueron atendidas por el Servicio Nacional de Cardiopatía y Embarazo (SNCE) 115 gestantes con diagnóstico de estenosis mitral, 47 (40,87 %) pacientes con lesiones moderadas y 51 con estenosis mitral severa (44,35 %), en su mayoría de origen reumático.5
El riesgo de descompensación de la enfermedad, depende del grado de severidad de la EM. La fibrilación auricular sostenida puede llevar a la insuficiencia cardiaca en mujeres embarazadas con EM moderada o severa (área de la válvula < 1,5 cm2), especialmente durante el segundo y el tercer trimestre, incluso en mujeres previamente asintomáticas.6 El riesgo para el feto durante el embarazo es mayor en mujeres con clase funcional III/IV de la NYHA. La tasa de prematuridad es de un 20-30 % y la de retraso del crecimiento intrauterino (CIUR), de un 5-20 %.7
En los últimos 20 años el SNCE, reportó como complicación cardiovascular más frecuente el edema agudo del pulmón (10,43 %), y como complicación obstétrica el parto pretérmino (16,5 %).5
Los avances en los medios diagnósticos y el desarrollo de opciones terapéuticas más seguras y menos invasivas han permitido perfeccionar los indicadores de morbimortalidad de la gestante cardiópata en el mundo, proporcionando a la mujer en edad fértil la posibilidad de tener al menos un hijo, producto de una gravidez con reducción de los riesgos y con la calidad de vida adecuada para el disfrute y la crianza de ese hijo. El presente artículo tiene como objetivo exponer las recomendaciones del Servicio Nacional de Cardiopatía y Embarazo para el manejo de la estenosis mitral durante la gestación.
Repercusión de los cambios hemodinámicos durante el embarazo en pacientes con estenosis mitral
En respuesta al embarazo se producen importantes adaptaciones del sistema cardiovascular para suplir las necesidades de la madre y el feto. La incapacidad de adaptación de la gestante cardiópata, puede causar descompensación de la enfermedad cardiaca previa, ser responsable del inicio de los síntomas, o ser la primera manifestación de una enfermedad hasta ese momento desconocida.8
El gasto cardíaco en el embarazo se incrementa en torno a un 50 % del basal y puede llegar a duplicar el gradiente a través de la válvula. El aumento fisiológico de la frecuencia cardíaca y la volemia, limitan el llenado diastólico y colaboran con el incremento de la presión en la aurícula izquierda y del capilar pulmonar.3,6 Las contracciones uterinas en el momento del parto, favorecen un aumento del retorno venoso y de la frecuencia cardíaca, que son deletéreos para la paciente con EM. Después del parto, la contracción definitiva del útero aporta al retorno venoso sistémico cerca de 500 ml de sangre, que junto con la descompresión súbita de la vena cava inferior favorecen el edema pulmonar.8,9) Por esta razón, las lesiones estenóticas son mal toleradas durante la gravidez, parto y puerperio, y tienen peor pronóstico que las insuficiencias valvulares.9
Conducta a seguir en gestantes con diagnóstico de estenosis mitral
En pacientes con diagnóstico de EM resulta crucial la evaluación de la anatomía valvular y la severidad de la enfermedad, ya que de ello depende la conducta a seguir. (Fig. 1).
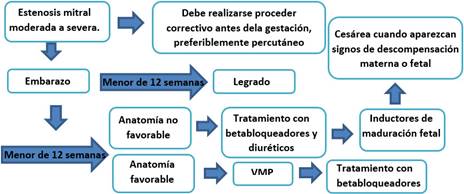
Fig. 1 Conducta a seguir para el manejo de la estenosis mitral moderada a severa durante el embarazo.
El manejo de las gestantes debe ser multidisciplinario, en un equipo que incluya obstetras y cardiólogos con experiencia en el seguimiento de este tipo de patologías. Las lesiones moderadas o severas deben ser tratadas antes de la gestación, de preferencia mediante comisurotomía mitral percutánea. Cuando se reciben en el curso del embarazo, varios factores deben ser tomados en consideración.
En primer lugar, es importante la edad gestacional con que se evalúa por primera vez a la paciente. Si la EM es clasificada como moderada o severa y la gestante tiene menos de 12 semanas, se les debe proponer legrado como método de interrupción del embarazo, que no es un proceder contraindicado y que le daría la opción a la paciente de reparar o mejorar la anatomía valvular con la perspectiva de planificar una nueva gestación. Si llega con más de 12 semanas, los métodos de interrupción de la gestación disponible, estarían contraindicados o serían de muy alto riesgo.7 El legrado no sería opción por la edad gestacional; y las prostaglandinas no son recomendadas para este tipo de patología cardiovascular. Podría considerarse entonces, una histerotomía ante obstrucciones muy severas, teniendo en cuenta la relación riesgo beneficio de someter a una gestante con EM a una cirugía no cardíaca.
En las pacientes que sobrepasen el primer trimestre, se debe evaluar la anatomía valvular mitral, buscando los criterios favorables para la realización de comisurotomía percutánea. El proceder debe ser realizado de forma electiva, entre las 18 y las 24 semanas de gestación, momento óptimo para todos los procederes intervencionistas.1,3,7 A las 18 semanas el útero está por debajo de la cicatriz umbilical y la organogénesis está completa disminuyendo el riesgo de daño por radiación. No se recomienda sobrepasar las 24 semanas, considerando que antes de este tiempo, el tiroides fetal está formado, pero todavía inactivo y esto lo hace menos susceptible al efecto de los contrastes yodados. Además, a medida que progresa la gestación el útero se acerca al sitio de máxima radiación.
En el servicio se han realizado un total de 34 valvulotomías percutáneas durante las dos últimas décadas, mejorando el pronóstico de las pacientes, con sólo 1 proceder complicado y resuelto con cirugía de sustitución valvular.5
En las pacientes con anatomía desfavorable o contraindicaciones para comisurotomía quedaría como opción, el tratamiento farmacológico.
Las drogas de elección para portadoras de EM moderada a severa son los betabloqueadores cardioselectivos, de preferencia metroprolol (categoría de riesgo C), que prolongan la diástole y con ello el tiempo para el llenado ventricular; y deben ser indicados en todas las pacientes.1,3,7 Es importante recordar, que el atenolol (categoría de riesgo D) está contraindicado en el embarazo.1,10
En nuestro medio se usa propranolol (categoría de riesgo C) debido a la falta de disponibilidad del betabloqueador de elección. Las dosis son individuales, ajustadas al perfil de tensión arterial y frecuencia cardíaca de la gestante, teniendo la precaución de no bajar la frecuencia por debajo de 70 latidos por minuto; cifras asociadas en la literatura con CIUR.6,11 Las gestantes en uso de propranolol tienen indicación de maduración fetal por cardiología, dado su carácter no selectivo, que además del bloqueo de los receptores B1 y B2 del miocardio, aumenta el tono muscular del útero y puede provocar amenaza de parto pre término.1
El uso de esteroides en estas pacientes, si bien pudiera ser beneficioso para el feto, trae aparejado un incremento del riesgo de complicaciones maternas.6,12 Por esta razón, el SNCE emplea dosis fraccionadas de betametasona de 4 mg cada 8 horas por dos días, generalmente asociados a furosemida endovenosa, y con seguimiento clínico al menos por 72 horas.
Si la paciente presenta signos de congestión pulmonar en cualquier momento de la gestación, es conveniente usar diuréticos de ASA, siendo el más empleado la furosemida (categoría de riesgo C). Se debe evitar la depleción excesiva de volumen que puede conducir a la hipoperfusión uteroplacentaria.1,7
Se recomienda la anticoagulación en caso de FA paroxística o permanente, trombosis auricular izquierda o embolia previa. Además, se debe considerar para las mujeres en ritmo sinusal con EM significativa y contraste ecocardiográfico espontáneo en la aurícula izquierda, o una aurícula izquierda con volumen mayor o igual a 60 ml/m2.4,13
El esquema de anticoagulación será seleccionado en conjunto con la paciente, bien informada sobre las opciones disponibles, y teniendo en cuenta la edad gestacional y las patologías asociadas.1,7 El SNCE recomienda emplear el esquema combinado de heparina y warfarina, considerando que es el más equilibrado en relación al riesgo de complicaciones maternas y fetales.7
Entre las drogas de uso obstétrico están contraindicadas las prostaglandinas, el nifedipino y el fenoterol.14) Las prostaglandinas producen vasodilatación sistémica, con la consecuente disminución de las resistencias vasculares sistémicas y la tensión arterial sistólica, por lo que aumenta el gradiente a través de la válvula estenótica. Situación similar se presenta con el nifidipino, que aunque genera una vasodilatación más controlada por la vía de administración y las dosis empleadas, también puede aumentar el gradiente. El fenoterol aumenta considerablemente la frecuencia cardiaca, acortando la diátole. Además puede inducir arritmias y Síndrome de Takotsubo.
Se puede emplear con precaución la oxitocina en infusión y la ergonovina, evitando la hipertensión sistémica.1
El momento de terminación del embarazo depende de la edad gestacional y sobre todo, de la aparición de signos de descompensación materna o fetal. Debe ser realizado en un hospital con soporte técnico y personal capacitado para el manejo de complicaciones. Las directrices para el manejo de la gestante cardiópata sugieren el parto vaginal para pacientes con EM leve o con EM significativa en clase funcional NYHA I-II sin hipertensión pulmonar. La cesárea se considera para las pacientes en NYHA III-IV o con hipertensión pulmonar, o aquellas a las que no se puede practicar una comisurotomía mitral percutánea o cuando esta haya fracasado, (sobre todo si el área valvular mitras es menor de 1,5 cm2).7
El 58,26 % de las pacientes atendidas con estenosis mitral en el SNCE fueron cesárea; de ellas el 64,17 % por indicación cardiovascular.5
El puerperio inmediato de estas pacientes constituye un período de alto riesgo de descompensación hemodinámica por el aumento brusco de la precarga a consecuencia de la descompresión del útero,8 motivo por el cual se recomienda administrar 20 mg de furosemida endovenosa inmediatamente después del alumbramiento.
La sobrehidratación puede llevar a la paciente a un cuadro de edema pulmonar, con elevado riesgo para el binomio materno fetal y una mortalidad que oscila entre 5 y 15 %.15,16 Por ello, es importante llevar hoja de balance hidromineral y tener en cuenta la restricción de volumen. Para lesiones moderadas a severas, nuestro servicio recomienda calcular el aporte de líquidos a 30 ml/m2SC, sin pasar de una velocidad de infusión de 78 ml/h, esquema que se ha asociado con mejores resultados clínicos.1,16
Conclusiones
Nunca se debe desestimar la estenosis mitral durante el embarazo. La evaluación y el seguimiento de mujeres con estenosis mitral que consideren gestar, deben comenzar antes de la gravidez, con el fin de establecer un plan de cuidado que permita reducir los riesgos. Durante el embarazo las pacientes deben ser evaluadas y acompañadas por un equipo multidisciplinario. Se establecerá un régimen terapéutico individualizado, que incluya tratamiento farmacológico, intervencionista y otros procederes necesarios según la evolución de las gestantes. La vía del parto estará condicionada por factores obstétricos y el riesgo de descompensación materno y fetal. Durante el puerperio existe riesgo de descompensación hemodinámica por lo que es importante las medidas de restricción de volumen.















