Introducción
En la actualidad, las unidades de cuidados intensivos (UCI) tienen un impacto importante en la recuperación del paciente con COVID-19, por ello se hace necesario incrementar el conocimiento y los cuidados de los profesionales de enfermería.
El síndrome de distress respiratorio agudo (SDRA) es una alteración que afecta la estructura y función pulmonar, caracterizado por hipoxemia severa, disminución de la capacidad residual pulmonar secundaria a una lesión inflamatoria de la membrana alvéolo capilar, con aumento de su permeabilidad.1,2
Una de las estrategias no convencionales para el tratamiento del SDRA es la técnica de pronación, utilizada desde la década del 70 como alternativa terapéutica destinada a mejorar la oxigenación en los pacientes ventilados ingresados en la UCI.1,2,3,4,5
Bryan la describió por primera vez en el año 1974, donde se evidenció una mejoría en la oxigenación arterial de pacientes con neumonía y SDRA. Después se publicaron distintos estudios, pero sin evidenciar que este tratamiento postural disminuyera la mortalidad.6
La pandemia de la COVID-19 ha transformado la práctica de la medicina hospitalaria en estos últimos tiempos, donde el equipo médico enfrenta un desafío sin precedentes al tratar a estos pacientes.7
La posición en decúbito prono (DP) es una de las alternativas utilizadas para mejorar la oxigenación arterial en estos pacientes, mejora la relación ventilación/perfusión (V/Q), optimiza la mecánica de la pared torácica y facilita el drenaje de secreciones traqueobronquiales y el flujo sanguíneo pulmonar.7,8
En el mundo, los profesionales sanitarios han estado expuestos a una sobrecarga de trabajo, acompañado de un alto nivel de agotamiento físico y estrés, a este contexto se añade la inexperiencia en la práctica de esta técnica por parte del personal que ha reforzado las UCI.9
La responsabilidad de este cambio de posición recae en el equipo de enfermería, que debe estar capacitado y poseer los conocimientos necesarios de las posibles complicaciones que se relacionan con este procedimiento.3,10,11,12,13
Durante el proceso de revisión bibliográfica se encontraron pocas publicaciones sobre la utilización del DP como tratamiento del SDRA en pacientes con COVID-19 en Cuba. Se reconoce el artículo de Rodríguez y otros14) sobre el DP en pacientes ventilados y el de Naranjo15) sobre la ventilación en DP en el síndrome de dificultad respiratoria aguda del adulto por el virus SARS-CoV-2.
El objetivo de este trabajo fue sintetizar los cuidados de enfermería en el paciente con COVID-19, SDRA y ventilación mecánica en DP versus otros decúbitos, para mejorar la oxigenación y disminuir el riesgo de complicaciones.
Métodos
Se realizó una revisión bibliográfica sistemática entre noviembre de 2021 y enero de 2022, con la siguiente secuencia de pasos: identificación de la pregunta guía; establecimiento de los criterios de inclusión y exclusión y búsqueda sistemática, revisión y selección de estudios, extracción de datos y análisis y reporte de los resultados.16
La pregunta guía se diseñó a través del acrónimo PICO (Problema, Intervención, Comparación, Resultados), P (paciente con COVID-19 y SDRA), I (Cuidados de enfermería en la ventilación en Decúbito prono), C (Cuidados de enfermería en la ventilación mecánica en otros decúbitos), O (mejorar oxigenación y disminuir complicaciones). Por lo tanto, la investigación se guio por la siguiente pregunta: ¿Cuáles son los cuidados de enfermería en el paciente con COVID-19, SDRA y ventilación mecánica en decúbito prono versus otros decúbitos para mejorar la oxigenación y disminuir el riesgo de complicaciones?
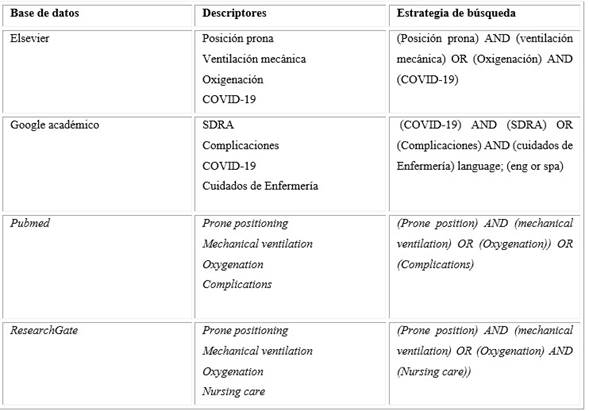
Para la selección de descriptores, se consultaron las páginas de Descriptores en Ciencias de la Salud (DeCS) en español y MeSH (Medical Subject Headings) en inglés. La estrategia de búsqueda se realizó en las siguientes bases de datos considerada para fines de investigación: Elsevier, Google académico, Pubmed, ResearchGate.
Se utilizó el diagrama de flujo Preferred Reporting Items for Systematic Review and Meta-Analyses (PRISMA) para contribuir a la formulación de la estrategia de búsqueda.17 Los descriptores utilizados fueron: “posición prona”, “ventilación mecánica”, “Síndrome de distress respiratorio agudo”, “COVID-19”, “cuidados de Enfermería”, “Oxigenación” y “Complicaciones”. Las estrategias de búsqueda se describen en el cuadro 1.
Criterios de inclusión: artículos originales y de revisión, ensayos clínicos en idioma inglés, español o portugués presentes en las bases de datos declaradas con anterioridad en la estrategia de búsqueda.
Criterios de inclusión: artículos publicados en otros idiomas, editoriales, resúmenes, casos clínicos y artículos que no guardaban relación con el tema.
Para la revisión y selección de los artículos, fueron identificados y eliminados los que estaban duplicados, se procedió a leer los títulos y resúmenes para identificar los que tenían pertinencia con el tema tratado, se eliminaron aquellos que no cumplían con este criterio.
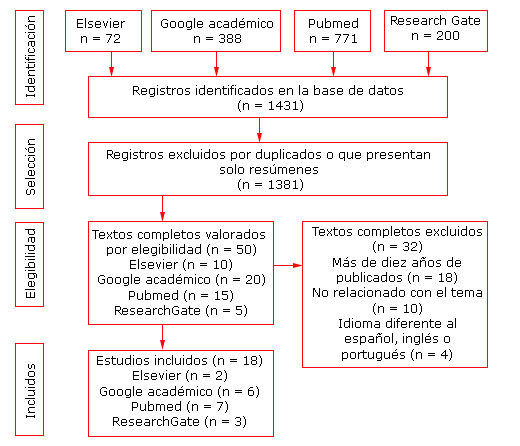
Se realizó una evaluación crítica de todos los estudios a través del análisis de su contenido. Se encontraron 1431 artículos y documentos, por efecto de cumplimiento de los criterios expuestos con anterioridad, de ellos fueron seleccionados 18 para ser discutidos. El flujo de sistematización de la búsqueda se muestra en la figura 1.
Desarrollo
Se confeccionó una matriz útil para el análisis de las referencias bibliográficas que fueron incluidas en el estudio, donde se visualiza el posicionamiento de los autores, el propósito, los resultados fundamentales y las conclusiones de cada estudio (cuadro 2).
Cuadro 2 -Matriz de discusión de resultados
| Autor/ Año/ Base de datos / País | Propósito | Resultado | Conclusiones |
|---|---|---|---|
| 1-Mitchell DA18) / 2018 /Pubmed / Estados Unidos | Determinar los beneficios del DP en pacientes con SDRA | Mejora los niveles de oxigenación en el SDRA y disminuye la mortalidad | Existen diferentes estrategias para tratar el SDRA y la ventilación DP |
|
|
Conocer los efectos del DP en la oxigenación (Pa2/Fi2) en pacientes con COVID-19 | En 32 (76 %) hombres y 10 (24 %) mujeres, con hipoxemia refractaria y SIRA moderado (PaO2/FiO2< 200) a severo (PaO2/FiO2< 100 | Se encontró mejoría en el índice PaO2/FiO2. No se evidencian cambios significativos en los valores de PaO2 y PaCO2 |
| 3- Díaz. JA y otros20) / 2021 / Google Scholar / México | Identificar los cuidados de la enfermera durante la técnica DP en pacientes con COVID -19 | Mantener la PAM>70 mmHg, valorar los índices de oxigenación SAFI>90mmHg, evaluar la escala RASS | Cuidar la hemodinamia, oxigenación y sedación del paciente |
|
|
Conocer la percepción de las enfermeras sobre el DP en pacientes con COVID - 19 | Se identifican los cuidados antes, durante y después | Existe una percepción favorable sobre la efectividad del DP |
| 5-Campello VC y otros3) /2015/ Google Scholar /España | Determinar la importancia de la intervención de enfermería y la conformación del equipo de pronación | El equipo de pronación debe estar conformado por seis personas y una de ellas con habilidades en la intubación endotraqueal, la enfermera debe dirigir el giro | El cuidado de enfermería a pacientes ventilados en DP en la UCI influye en la oxigenación. |
| 6-García J y otros (21 / 2018 / Google Scholar / España | Analizar los cuidados de Enfermería después de realizar el giro | Mantener los ojos del paciente bien cerrados, postura del nadador, verificar TET, rotación de la cabeza cada 4 horas | Elaboración de un plan de cuidados |
|
|
Incrementar el conocimiento de Enfermería sobre las contraindicaciones del DP | Absolutas: hipertensión intracraneal, columna cervical inestable Relativas: cirugía abdominal, lesión ocular, embarazo entre otras | Analizar riesgos y beneficios |
|
|
Identificar las diferentes maniobras para realizar el giro | Colocar al paciente en el borde contralateral de la cama y mantener el brazo sobre el que se gira pegado al cuerpo | Individualizar al paciente y seleccionar la técnica de giro en dependencia de sus características (obesidad, tamaño, etc.) |
|
|
Conocer las recomendaciones sobre la duración del DP | Entre 8 - 36 horas, evaluar riesgo/beneficio o realizar ciclos de prono de mínimo 16/8 o 18/6 | El tiempo debe programarse según respuesta del paciente |
|
|
Determinar una guía práctica para realizar la maniobra de pronación | Guía: contraindicaciones, complicaciones, técnica, duración y cuidados de enfermería | Recursos humanos, materiales y equipamiento adecuado |
|
|
Analizar la efectividad del DP en el SDRA y la actuación de Enfermería | Iniciarlo entre las primeras 48 - 72 horas, las complicaciones son el edema facial y lesiones por presión | La Sociedad Española de Medicina Intensiva elaboró indicadores de calidad para evaluar el trabajo asistencial. |
|
|
Conocer las recomendaciones sobre el inicio del DP en el paciente ventilado con COVID-19 | En 43 pacientes se inició en las 24 horas de la ventilación con porcentaje de supervivencia a 60 días 55,8 %, otro grupo se inició entre los días 2-5 (15 pacientes) otro grupo después del 6to día (cuatro pacientes), con una supervivencia a 60 días de 53,3 % y 50 %, respectivamente. | Mayor supervivencia y mejores índices de Pa2/Fio2 en los que inició dentro de las 24 horas; sin embargo, no existió diferencia significativa con el resto |
| 13-Asociación Brasileña de Medicina Intensiva28 / 2020 / ResearchGate/Brasil | Conocer las recomendaciones sobre la duración del DP en pacientes con COVID -19 | Se recomiendan tiempos de 16 horas | Consideran el tiempo ideal para lograr resultados favorables |
|
|
Evaluar efecto de la duración del DP en pacientes con COVID-19 y trabajo de Enfermería | Sesiones medias de 48horas de ventilación en DP disminuye el riesgo inherente y reduce las cargas de trabajo de Enfermería | Se precisa tiempo y enfermeras experimentadas para disminuir los riesgos. |
|
|
Identificar la incidencia de complicaciones | En 38 pacientes, se observó: lesiones por presión (25,7 %), edema facial (22,8 %) y edema conjuntival (14,3 %) | Las complicaciones se relacionan con el procedimiento |
|
|
Identificar las complicaciones hemodinámicas menos frecuentes observadas en pacientes en DP | Disminución del flujo de la vena cava inferior y disminución del débito cardiaco por compresión abdominal | Se considera otro aspecto a tener presente al colocar los pacientes en posición prona |
| 17-Manohar N y otros30 / 2019 / PubMed / India | Identificar las complicaciones hemodinámicas del paciente en DP | Hipotensión arterial, elevación de la presión intraabdominal | El DP puede generar inestabilidad hemodinámica debe ser valorado riesgo/beneficio |
| 18-Souto de Araujo M y otros (31) / 2021 / Pubmed / Brasil | Describir algunas de las evidencias científicas que señalan al DP como estrategia terapéutica en pacientes COVID-19 con SDRA | Revierte la hipoxemia, mejora la mecánica pulmonar, el intercambio gaseoso | Es necesario capacitar al equipo de pronación |
Nota: PaO2 (presión parcial de oxígeno), FiO2 (fracción inspirada de oxígeno), SAFI (saturación de oxígeno/fracción inspirada de oxígeno), SIRA (insuficiencia respiratoria aguda), RASS (Richmond Agitation Sedation Scale), PaCO2 (presión de dióxido de carbono).
La ventilación mecánica en DP se asocia con una mejor oxigenación en comparación con la posición supina; reduce la lesión pulmonar, lo que disminuye con ello la mortalidad en pacientes con compromiso severo.6,18 Sin embargo, en un estudio desarrollado en una UCI en México, en pacientes con hipoxemia refractaria e insuficiencia respiratoria aguda, se concluyó que la ventilación mecánica invasiva en DP, a pesar de que mejora el índice PaO2/FiO2, no muestra cambios importantes en los valores de PaO2 y PaCO2.19
En la UCI del Instituto Mexicano de Seguro Social se realizó un estudio longitudinal analítico para verificar los cuidados de enfermería que incluyen: vigilar la presión arterial media (PAM) < 70 mmHg, valorar los índices SAFI > 90 mmHg, evaluar la escala de RASS, asegurar los dispositivos invasivos y puntos de presión.20
En un hospital de Ecuador se realizaron entrevistas semiestructuradas a enfermeras, estas permitieron descubrir la experiencia vivida y la percepción del cuidado con pacientes en DP, se evidenció que esta técnica no había sido utilizada antes, hasta que comenzó la pandemia COVID-19.10
Las lesiones por presión se observan en zonas poco habituales, antes de iniciar el giro se deben evaluar los puntos de apoyo y deben ser amortiguados con almohadillas. Tratar de mantener cerrados y lubricados los ojos del paciente para evitar posibles abrasiones.21,22
En un protocolo realizado por enfermeras intensivista del Hospital de Albacete en España, señalan que antes de girar al paciente se debe comprobar la suficiente longitud de las tubuladuras del ventilador mecánico y debe ser retirada la monitorización frontal para ser colocada en la espalda.23,24
En un artículo publicado en el año 2021 por la Revista Sanitaria de Investigación, sobre los cuidados de enfermería en el paciente en DP, hacen referencia a la técnica tipo sándwich como la más utilizada.25
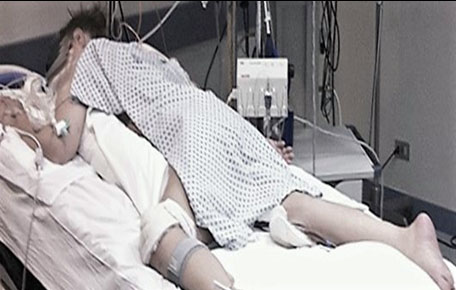
Después de la pronación es importante verificar que el TET no quede ocluido, todos los circuitos de acceso al paciente deben ser abiertos, el paciente debe estar en la posición correcta (postura del nadador) (fig. 2), con la cara girada hacia el brazo prominente y el otro brazo extendido junto al cuerpo, el codo debe estar flexionado 90º.10,21,26
Existe falta de consenso sobre el inicio y la duración del DP; Valencia27) afirma que al iniciarla dentro de las primeras 24 horas de la ventilación mecánica hay mayor supervivencia al término de los 60 días. Campello y otros3 plantean que no está definido el tiempo de espera.
En relación con el tiempo de pronación se describen pacientes que logran mejorar la oxigenación después de un episodio de corta duración (entre 15 minutos y 3 horas) y un episodio de larga duración (de 6 a 12 horas) y se alterne con la posición decúbito supino (DS).26 LaAmerican Association of Critical-Care Nursesy la Asociación de Medicina Intensiva Brasileira recomiendan una duración de 16 horas.18,28
A pesar de la eficacia de este procedimiento en la evolución de pacientes con SDRA, se evidencian algunas de las complicaciones graves del DP, como: obstrucción del TET; pérdida accidental de accesos vasculares, drenajes y sondas; lesiones cutáneas; edema facial, palpebral y conjuntival; úlceras cornéales; contracturas músculoesqueléticas; lesión del plexo braquial; regurgitación e intolerancia a la nutrición enteral y alteraciones del estado hemodinámico y/o respiratorio.6,20
Diversos estudios destacan que el DP establece desafíos hemodinámicos peculiares. Un estudio prospectivo y observacional mostró que la compresión del abdomen puede restringir el flujo sanguíneo de la vena cava inferior.29
En el paciente con insuficiencia respiratoria aguda grave por COVID-19, la combinación de hipotensión arterial, presión intraabdominal elevada e hipovolemia en el paciente pronado puede desencadenar una mala perfusión para otros sistemas y generar un cuadro de inestabilidad hemodinámica significativo.30
En otro estudio publicado por la Revista Enfermagem, las complicaciones más destacadas son: la extubación accidental en un 78 %, lesión por presión y el edema facial cada una vista en un 50 %; además de reflujo esofágico y hematomas en región peribucal.31
Como limitación en este estudio, no fue posible encontrar investigaciones desarrolladas por el personal de enfermería cubano, en relación con este tema que permita establecer comparaciones con los criterios expresados en trabajos publicados por enfermeras de otros países.
La evidencia científica hace referencia a las recomendaciones relacionadas con el cuidado de enfermería durante la pronación de un paciente ventilado, con el objetivo de garantizar una atención integral y efectiva. Se confeccionó una lista de chequeo (Cuadro 3) basado en estas evidencias, lo que posibilita la disminución de complicaciones y una mejor seguridad para el paciente y el personal responsable de realizar la maniobra.
Cuadro 3 - Lista de chequeo para la colocación del paciente ventilado en decúbito prono
| Recursos Humanos (5 o 6 personas) | Sí | No | Observación |
|---|---|---|---|
| Médico o enfermera con habilidades en la intubación (Líder de la maniobra, encargado de la vía área) | |||
| Enfermera 1 (Lado derecho de la cama a la altura del tórax del paciente, encargada del control accesos vasculares, catéteres, drenajes, etc.) | |||
| Enfermera 2 (Lado izquierdo de la cama a la altura del tórax del paciente, encargada del control de accesos vasculares, catéteres, drenajes, etc.) | |||
| Enfermera 3 (Lado derecho de la cama, a la altura de las extremidades inferiores) | |||
| Enfermera 4 (Lado izquierdo de la cama a la altura de las extremidades inferiores) | |||
| Enfermera 5 o personal auxiliar (Cerca del área del paciente en caso de que se necesite ayuda o material extra) | |||
| Recursos Materiales | |||
| Carro de paro | |||
| Ambur | |||
| Electrodos | |||
| Dispositivos para fijación de sondas, catéteres y TET | |||
| TET, guías y laringoscopio | |||
| Almohadillas y almohadas (para proteger tórax, pelvis, miembros superiores e inferiores, cabeza) | |||
| Previo a la rotación | |||
| Verifica valores hemogasométricos | |||
| Mide e interpreta de signos vitales (presión arterial, SO2, frecuencia cardiaca) | |||
| Verifica la correcta fijación de los accesos vasculares (Catéter venoso central, líneas arteriales, catéteres periféricos, catéter de hemodiálisis) | |||
| Realiza curaciones si es necesario (accesos vasculares, heridas quirúrgicas, drenajes, etc.) | |||
| Asegura tubo endotraqueal y verificar el neumotaponamiento (aspirar secreciones si es necesario) | |||
| Asegura fijación de la sonda nasogástrica, aspirar el débito enteral y detener la alimentación | |||
| Mantiene ojos del paciente permanezcan bien cerrados y lubricados | |||
| Detiene infusiones no esenciales (mantener sedación, drogas vasoactivas) | |||
| Pre oxigena al paciente | |||
| Comprueba distancia del ventilador y longitud de las tubuladuras | |||
| Asegura los frenos de la cama antes de realizar el giro y mantenerla en posición horizontal | |||
| Comprueba que el paciente tenga un nivel de sedación adecuado | |||
| Retira los electrodos del tórax antes de realizar el giro | |||
| Después del giro | |||
| Mide e interpreta de signos vitales (presión arterial, SO2, frecuencia cardiaca) | |||
| Coloca la cama en trendelemburg invertido | |||
| Mantiene al paciente en la posición del nadador. Mantener la cabeza alejada de la dirección de la parte superior del brazo para prevenir la lesión del plexo braquial | |||
| Verifica posición correcta del TET | |||
| Verifica el correcto funcionamiento de catéteres, sondas y drenajes | |||
| Realiza gasometría | |||
| Reinicia las infusiones detenidas y alimentación enteral sino existe contraindicación | |||
| Mantiene la cara liberada | |||
| Coloca protección en los puntos de apoyo | |||
Nota: TET (tubo endotraqueal).
Conclusiones
La atención de enfermería, apoyada en la evidencia científica, garantiza la seguridad del paciente ventilado en decúbito prono. El personal que interviene en la maniobra debe ser entrenado, se necesita la instauración de protocolos de actuación en las UCI y estandarizar la utilización de esta técnica como alternativa terapéutica, con criterios más uniformes que permita la obtención de resultados positivos como es la mejora en la oxigenación y disminución de complicaciones. Es importante contar con el número de personas necesarias para realizar la pronación, la postura del nadador y mantener la cama en Tredelemburg invertido son de los aspectos más recomendados para evitar complicaciones, el análisis de los valores hemogasométricos antes y después posibilita establecer la efectividad de la técnica, las lesiones por presión según reportan el mayor número de estudios constituyen las complicaciones más frecuentes.