My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Medicina General Integral
On-line version ISSN 1561-3038
Rev Cubana Med Gen Integr vol.13 no.3 Ciudad de La Habana May-June 1997
Experiencia Médica
Atención al paciente con neuropatía epidémica. Consideraciones sobre el diagnóstico y el seguimiento
Ricardo Batista Moliner y Carmen Serrano Verdura
Descriptores DeCS: NEURITIS/diagnóstico; ATENCION DIRIGIDA AL PACIENTE; BROTES DE ENFERMEDADES; CUBA.
La aparición y el desarrollo de la neuropatía epidémica (NE) a partir de 1992, ha llevado al Sistema Nacional de Salud, con el apoyo permanente del gobierno y el resto de las instituciones del estado, económicas, de investigación y las organizaciones sociales, a tomar una serie de medidas para enfrentar este nuevo problema de salud. La creación de una comisión nacional y la elaboración del programa nacional para la atención y el control de la enfermedad, con la participación de un grupo de especialistas (epidemiólogos, clínicos, neurólogos, oftalmólogos, psicólogos, fisiatras, licenciados en cultura física, enfermeras, trabajadores sociales, entre otros), son un ejemplo de esas medidas, lo que ha permitido coordinar las acciones para lograr el control de la enfermedad y una atención adecuada a los enfermos.
A continuación se presenta una serie de consideraciones para la atención de esta enfermedad, desde la prevención hasta la rehabilitación, pasando por el diagnóstico, el tratamiento y el seguimiento. Se hace un especial énfasis en las actividades que debe desarrollar el médico de la familia. La mayoría de los aspectos que se estudian en este trabajo constituyen la base del Programa de Control de la Neuropatía Epidémica, el cual se mantiene en proceso de perfeccionamiento continuo, de acuerdo con los cambios en el comportamiento de la enfermedad, así como los resultados de las investigaciones que se realizan.
Prevención
La estrategia preventiva se basa en el empleo de 3 componentes básicos: información, educación y comunicación. El primero consiste en suministrar de forma organizada, clara y oportuna, los elementos fundamentales relacionados con el comportamiento de la enfermedad, su situación epidemiológica, la aparición de nuevos casos, etcétera; se hace llegar esta información a todos los que deben conocerla en los diferentes niveles del sistema. El segundo consiste en capacitar y adiestrar a todo el personal técnico y profesional que interviene en la atención a los pacientes con NE; médico y enfermera de la familia, clínicos, neurólogos, oftalmólogos, educadores o promotores de salud y muchos otros; mediante talleres, debates, conferencias, demostraciones, etcétera. Deben incorporarse, además, la comunidad y sus diferentes sectores sociales (educación, cultura, deportes, recreación, comercio y gastronomía, etcétera) al trabajo de orientación y prevención de la enfermedad.
La labor educativa debe estar dirigida a disminuir los factores de riesgo que intervienen en la aparición de la enfermedad: tabaco, alcohol, la corrección de malos hábitos nutricionales, así como promover el consumo sistemático del suplemento vitamínico.
El componente de comunicación se basa en el uso de diferentes métodos para difundir conocimientos y conductas adecuadas con respecto a la prevención de la NE: uso de plegables, carteles, videos, debates radiales y televisivos sobre la enfermedad y los factores de riesgo. Un elemento importante es el uso correcto de la comunicación interpersonal. Otro aspecto que se debe tener en cuenta en este componente, es la retroalimentación acerca del nivel de conocimientos y actitudes de la población sobre la enfermedad, mediante encuestas y entrevistas periódicas, después de un diagnóstico de comunicación inicial.
Pesquisaje y detección temprana
La búsqueda activa de casos entre individuos susceptibles, por la presencia de los principales factores de riesgo: fumadores, alcohólicos, con alimentación inadecuada, con actividad física excesiva y que no consumen suplemento vitamínico, resulta decisiva para detectar los casos en las etapas tempranas, en presencia de las formas leves de la enfermedad. El grupo de edad más afectado para ambas formas clínicas es el de 15 a 64 años y por sexo, los hombres son más propensos a presentar la forma óptica, mientras que la periférica predomina entre las mujeres.
Diagnóstico
Esta enfermedad se presenta como un síndrome polimorfo con manifestaciones clínicas adversas, donde se destacan, por su relevancia, las manifestaciones neuroópticas y polineuropáticas. Sin embargo, también hay un amplio cortejo sintomático, que incluye manifestaciones digestivas, dermatológicas, auditivas, renales, nutricionales, psicológicas y cardiovasculares, entre las más frecuentes. Estas manifestaciones, a su vez, pueden corresponder, tanto a la sintomatología propia de factores que intervienen en la génesis de la enfermedad, como a manifestaciones de la entidad en sí a los trastornos secundarios a este cuadro clínico.
Ha sido significativo, que el predominio inicial de la forma óptica en los casos reportados en 1992 y en el primer cuatrimestre de 1993, ha cedido a una proporción muy amplia de enfermos con forma polineuropática a partir de esa fecha, incluyendo el relativamente pequeño grupo de pacientes confirmados en todo el país, en los últimos 2 años.
Los criterios de casos emitidos por el MINSAP en mayo de 1993 se mantienen vigentes, así como las recomendaciones publicadas el propio año para el diagnóstico de la forma periférica y la óptica.
CRITERIOS DE DIAGNÓSTICO DE LA NE (DEFINICIÓN DE CASO)
Se considera caso potencial a toda persona que consulte por trastornos visuales y trastornos sensitivos periféricos, o ambos, de comienzo subagudo (de 3 a 30 días).
EVALUACIÓN PARA CONFIRMAR EL DIAGNÓSTICO DE NE PERIFÉRICA
Criterios mayores
- Síntomas sensitivos irritativos; hormigueo, calambres, adormecimientos, sensación de calor y otros.
- Alteración de la sensibilidad demostrada por disminución de la percepción de vibración del diapasón, algodón o pinchazos, predominante distal (dedos de las manos y los pies).
- Alteración de los reflejos, osteo-tendinosos bilateral y en miembros inferiores: disminución o ausencia de los reflejos aquilianos con hiperreflexia rotuliana, o sin ésta.
Criterios menores
- Alteraciones de la micción (urgencia miccional, nicturia, polaquiuría, incontinencia, poliuria).
- Alteraciones neurovegetativas: palpitaciones, taquicardia, frialdad o sudoración de manos y pies.
- Otros: hipoacusia, disfagia, ataxia sensorial, disfonía, irritabilidad, constipación o diarreas, impotencia sexual, pérdida inexplicable de peso, adinamia, fatiga y cansancio fácil.
El paciente debe reunir 3 o 2 criterios mayores y al menos 1 de los criterios menores. Siempre deben estar presentes los criterios mayores 1 y 2.
EVALUACIÓN PARA CONFIRMAR EL DIAGNÓSTICO DE LA NE ÓPTICA
Criterios mayores
- Disminución bilateral de la agudeza visual de al menos 0,8.
- Alteraciones de la visión a color en ambos ojos: falla en la identificación de 2 o más de las primeras 8 láminas de la cartilla de 24 láminas de Ishihara, o 3 o más de las 10 primeras láminas de la cartilla de 34 láminas de Ishihara.
- Escotoma bilateral relativo o absoluto de tipo central o cecocentral, que no sobrepasen los 10 grados.
- Alteraciones en ambos ojos del test de sensibilidad al contraste con la carta de Vistech (menos de 18 puntos).
- Defecto bilateral en la capa de fibras ópticas (cuña en el haz papilomacular después de un mes de evolución).
Criterios menores
- Palidez del sector temporal de la papila óptica en pacientes con más de 1 mes de evolución.
- Fotofobia, ardor y versiones laterales en rueda dentada (motilidad ocular).
- Pérdida inexplicable de peso, adinamia, fatiga y cansancio fácil.
Para el diagnóstico de la enfermedad debe tenerse en cuenta que el problema no constituye 2 entidades diferentes, sino un mismo proceso morboso con una verdadera constelación de signos y síntomas, en el cual se pueden presentar signos difusos de afectación del sistema nervioso (periférico o central), muy especialmente dependientes del nervio óptico, nervios periféricos y vías largas ascendentes y descendentes que transitan por la médula espinal.
En la anamnesis deben recogerse de forma pormenorizada y cronológica los síntomas que han estado afectando al paciente. Se debe anotar la fecha de comienzo de los síntomas y detallar en qué consistían, cómo fueron agregándose otros nuevos y progresando los ya presentes.
Debe precisarse bien acerca de la ocurrencia de parestesias y detallar su ubicación: peribucal, distal en dedos de manos o pies, con patrón de "guante" o "medias", sensación de banda apretada alrededor del tronco. Igualmente señalar la calidad de las parestesias, es decir, si consisten en sensación de adormecimiento, hormigueo, sensación quemante o de frialdad, ardor, dolor agudo, punzante, etcétera.
La ocurrencia de ataxia o inestabilidad, durante la marcha y estación de pie, debe buscarse en la anamnesis, pues puede estar presente muchas veces desde los inicios y en otras ocasiones aparecer evolutivamente, y llegar a ser importante, en algunos casos moderada, en otros ligera o estar ausente.
La debilidad muscular puede estar presente y afecta la musculatura de las 4 extremidades, generalmente con predominio distal. Las extremidades inferiores suelen estar más afectadas que las superiores y en ocasiones son las únicas alteradas.
Suele referirse como cansancio, pesadez en las piernas y brazos, dificultad para subir escaleras, contenes, levantarse desde asientos bajos, hacer cuclillas, levantar pesos con las manos, etcétera. Tiene tendencia a progresar de forma aguda, subaguda o crónica.
Debe hacerse hincapié en relación con los trastornos esfinterianos, que se ponen de manifiesto por dificultades para iniciar la micción, la urgencia urinaria, la incontinencia urinaria, la constipación o la incontinencia rectal. En el hombre puede aparecer impotencia sexual.
Cierto número de enfermos puede presentar, desde el principio o en estadios ulteriores, hipoacusia bilateral, que a veces se describe por el mismo paciente o puede ser percibida por el médico al interrogarlo.
La pérdida de la agudeza visual, suele ser un síntoma comúnmente referido y denota afectación del nervio óptico, el paciente la refiere como visión borrosa o empañada, con falta de nitidez de las imágenes, sin poder definir bien sus contornos. Estos síntomas tienen curso progresivo en días o semanas.
Los antecedentes patológicos personales suelen incluir hábitos tóxicos: cigarro y alcohol.
El examen físico se realizará de forma completa e integralmente, pero los signos neurológicos son relevantes, por lo que debe hacerse una cuidadosa exploración neurológica. Se tendrán en cuenta los aspectos siguientes.
- Actitud del paciente de pie. Observar si hay inestabilidad, mediante la maniobra de Romberg.
- Marcha. Observar si el paciente avanza en zig-zag, con inestabilidad manifiesta. Si es capaz de caminar en puntas de pies y en talones (debilidad de musculatura flexora y dorsiflexora de los pies respectivamente). Observar si mientras camina arrastra la punta de los pies o tiene que elevar mucho las rodillas.
- Fuerza muscular. Comprobar si el paciente es capaz de poner resistencia a los esfuerzos del examinador por vencer desplazamientos activos de éste, con los distintos segmentos de las extremidades (flexión y dorsiflexión del pie, flexión y extensión de pierna, muslo, dedos, antebrazos, aducción y abducción de las extremidades, etcétera).
- Reflectividad. Precisar si existe hiporreflexia, hiperreflexia o arreflexia, al explorar los reflejos profundos y osteotendinosos. Buscar la presencia del signo de Babinski (respuesta extensora plantar).
- Sensibilidad superficial. Examinar con un pedazo de algodón y después con una aguja, las modalidades de tacto y dolor respectivamente. Se debe insistir en comparar las porciones más distales de las extremidades inferiores y superiores con otras más proximales con el fin de evidenciar si hay hipoestesia e hipoalgesia con patrón de "media" o "guante". Muchas veces al explorar el tacto, el paciente puede aquejar sensaciones desagradables al roce, denominadas disestesias.
- Sensibilidad profunda. La sensibilidad vibratoria o palestesia debe explorarse en las porciones más distales de las falanges, maléolos, rodillas, apófisis estiloides del cúbito y codo. Generalmente el paciente aprecia menos intensa la vibración en las regiones más distales que en las proximales, en ocasiones está abolida. La batiestesia o sentido de posición, debe explorarse en los dedos de los pies y manos, y puede estar también perturbada.
Cuando el paciente refiere disminución de la agudeza visual, debe ser evaluado por el oftalmólogo. No obstante, aún sin aquejar afectación visual y en presencia de manifestaciones neurológicas evidentes, debe ser valorado por el especialista de oftalmología, pues pueden existir alteraciones subclínicas. La evaluación oftalmológica sospechosa del paciente es indispensable para la confirmación y clasificación de la afectación visual.
El interrogatorio debe dirigirse a identificar síntomas iniciales, tiempo transcurrido, enfermedades que padece o ha padecido, hábitos tóxicos (tiempo, magnitud, frecuencia), pérdida de peso (magnitud y tiempo), ocupación, síntomas asociados, hipoacusia, etcétera.
El examen físico estará encaminado a descartar enfermedad ocular acompañada de déficit visual, como opacidades de los medios refrigentes (catarata, queratitis, etcetera), lesiones maculares o paramaculares, glaucoma y otros. Es importante para la caracterización de la enfermedad la exploración de los reflejos pupilares, el aspecto de la papila en el fondo de ojo y la motilidad ocular intrínseca.
El examen objetivo del nervio óptico en sus períodos iniciales puede ser negativo (apariencia normal) no obstante puede encontrarse desde las etapas iniciales ligero engrosamiento o borramiento de las fibras retinales en el borde del nervio óptico. En casos de evolución más prolongada, los hallazgos del examen pueden ser más definidos:
- Borramiento de los bordes papilares. En estos casos puede persistir el borramiento del nervio óptico o detectarse la disminución o adelgazamiento de las fibras nerviosas retinales que penetran a éste con el uso de luz intensa y anaeritra.
- Más adelante en la evolución (2 a 3 meses) puede observarse un grado de palidez papilar temporal en cuña, de intensidad variable.
- En los casos más severos y con tiempo de evolución prolongado, puede detectarse pérdida de la sustancia neural de la cabeza del nervio óptico, que se evidencia como excavación temporal.
Un examen más acucioso del nervio óptico puede realizarse con pupila dilatada y mediante biomicroscopio y luz anaeritra.
El estudio de la agudeza visual central, se hará con refracción dinámica a los pacientes mayores de 40 años y con refracción estática o ciclopéjica a los menores de esa edad. Se emplean los proyectores con optotipos convencionales, utilizando la E invertida o los anillos de Landot, en casos de personas analfabetas o niños. Si el paciente no percibe el mayor de los tamaños, se procederá a mostrar los dedos de la mano para que los cuente a diferentes distancias, o un estímulo luminoso, de no ver estos últimos.
En los lugares donde no se disponga de proyector se puede usar la cartilla de Snellen, con buena iluminación. El paciente debe estar sentado a la distancia de 5m (cuando el local es pequeño se puede usar un espejo colocado a 2,5 m). La agudeza visual de cerca se tomará con la cartilla de Jaeguer colocada a 33 cm de distancia con buena iluminación. En los pacientes mayores de 40 años se adicionará el cristal correspondiente según la edad.
Una vez concluida la refracción, puede utilizarse el agujero estenopeico para conocer si se produce un empeoramiento de la visión como ocurre cuando hay estocoma central.
Se usarán ciclopéjicos de corta duración como el midriacil o similares.
Cuando el paciente tiene agudeza visual de la unidad o discretamente disminuida aun con corrección, el empleo del test de sensibilidad de contraste es de utilidad para determinar afectación visual incipiente.
En el país, además del test de ARDEN que poseen los servicios de oftalmología de los hospitales clínicoquirúrgicos provinciales, se cuenta con el test de VISTECH. Cada ojo se explora por separado, el uso de cristales correctores en los pacientes amétropes es indispensable para la realización del test. La distancia de la lectura es de 33 cm.
El estudio de la visión del color con test de Ishihara se debe realizar colocando el test a la distancia de 50 cm, con una buena iluminación, con luz fría (no incandescente), perpendicular a las láminas. El tiempo de exposición de cada lámina es de 3 segundos. El examen se realizará a cada ojo por separado, pues en esta afección, por ser adquirida, existen variaciones entre un ojo y otro. El local debe ser el mismo cada vez. Se contabilizarán las láminas visibles expresándose el resultado en una relación número de láminas visible/ total de láminas expuestas, que serán 21 (para el de 38 láminas), y 15 (para el de 24 láminas).
El estudio del campo visual central con pantalla tangente de Bjerrun será realizado bajo iluminación de 7 piebujía con el paciente sentado a 1m de distancia de la pantalla. Se pueden utilizar tanto las técnicas cinéticas como las estáticas supraluminales. Debe explorarse cada ojo por separado empezando por el ojo de mejor visión. Los índices deben estar limpios y perfectamente pintados.
Los tipos de escotomas que por lo regular se encuentran en esta entidad, son centrales o cecocentrales y pueden tener varios núcleos de pequeños escotomas con diferentes grados de intensidad, los que son mayores con estímulos rojos.
En los casos incipientes sin alteraciones del campo visual en la pantalla, se pueden observar alteraciones del umbral de la retina en la perimetría estática.
El límite periférico del campo visual central se puede explorar en los meridianos vertical y horizontal a las horas 12;6;3 y 9 desplazando el índice de la periferia hacia el punto de fijación. El estudio de la MC es realizado con igual estímulo que la periferia.
Según el estado inicial y la magnitud de las alteraciones se han descrito 3 grados de severidad para cada una de las formas clínicas (tablas 1 y 2).
TABLA 1. Forma óptica
| Grado visual de color visual | Agudeza | Visión | Campo |
| Ligera | 0,6 a 0,8 | No ve entre 3 y 6 láminas relativo al rojo | Escotoma central o cecocentral |
| Moderada | 0,2 a 0,5 | No ve entre 7 y14 láminas | Estocoma central o cecocentral absoluto< 3 grados |
| Severa | 0,1 ó menor central o | No ve 15 ó más láminas | Escotoma cecocentral absoluto 3 grados |
TABLA 2. Forma periférica
| Ligera | Moderada | Severa |
| 1. Síntomas sensitivos irritativos (hormigueo, calambres, quemazón, adormecimiento y otros). | 1. Lo señalado en el grado ligero en los puntos 1, 2 y 4. | Lo planteado para el grado moderado, y al menos uno de los siguientes trastornos: |
| 2. Alteración de la sensibilidad demostrada por disminución de la percepción del diapasón algodón o pinchazo, predominantemente distal. | 2. Alteraciones de los reflejos osteotendinoso, bilateral en forma de: hiporreflexia o arreflexia aquileana con o sin hiperreflexia rotu liana. | 1. Ataxia u otro trastorno de la marcha. |
| 3. Alteración del los reflejos osteotendinosos bilaterales en forma de hiperreflexia rotuliana y aquiliana sin otros reflejos morbosos. | 3. Puede encontrarse disminución ligera de la fuerza muscular. | 2. Afectación de pares craneales (hipoacusia, disfonía, disfagia y otros) |
| 4. Cualesquiera de los criterios menores de la definición de caso, excepto ataxia, impotencia funcional y toma de pares craneales (hipoacusia, disfagia, disfonía y otros). | 4. Impotencia sexual. | 3. Disminución marcada de la fuerza muscular. |
|
|
| 4. Ausencia de ataxia. |
La hipoacusia se clasifica según el grado de severidad de acuerdo con los criterios siguientes:
- Ligera. Pérdida auditiva de 10 decibeles a partir de los 30 de la escala o valores normales.
- Moderada. Pérdida auditiva de 20 decibeles, curvas auditivas en los 40 a 50 decibeles.
- Severa. Pérdida auditiva de 30 decibeles o más, curva audiométrica máxima de 50 decibeles o más.
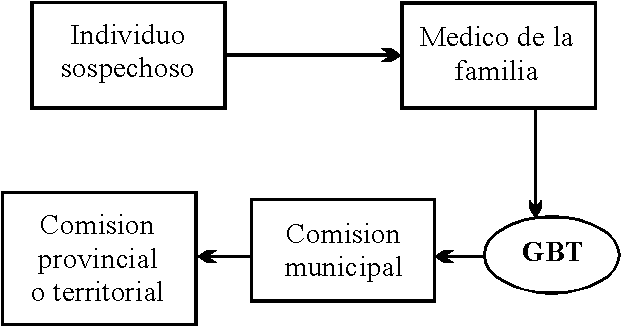
PASOS QUE SE DEBEN SEGUIR PARA LA CONFIRMACIÓN DIAGNÓSTICA (FLUJOGRAMA)
Una vez que el médico de la familia atiende a un individuo sospechoso de NE, debe interconsultarlo con el especialista correspondiente o profesor del grupo básico de trabajo (GBT) (pediatría o medicina interna). Después de constatar la presencia de las manifestaciones sugestivas de la enfermedad se valora con la comisión municipal, la cual después de evaluarlo lo envía para su confirmación y notificación a la comisión provincial o territorial que le corresponda (figura).
FIGURA. Flujograma.
Seguimiento y categorías evolutivas
Una vez confirmado el paciente con NE y debidamente clasificado de acuerdo con la forma clínica (óptica o periférica) y el grado de severidad (ligera, moderada o severa), el caso debe ser evaluado al mes y luego cada 3 meses durante 1 año, a partir de la fecha en que se estabiliza en una de las categorías evolutivas, y se define el criterio evolutivo para determinar el alta clínica. Los criterios aplicados antes del alta clínica se reflejan en la tabla 3.
TABLA 3.
|
| Forma óptica | Forma periférica |
| Recuperado o alcanza la visión anterior a la enfermedad. | Mantiene AV entre 0,8 y 1,0 neurológicas subjetivas y objetivas de la enfermedad. | Desaparición de manifestaciones de menor afectación o los síntomas iniciales desaparecen o disminuyen su intensidad. |
| Mejorado | Mejora la AV en 0,2 o más en cualquiera de los ojos. | Cambia la categoría inicial a una y/o cuando después de mejorar aparecen nuevas manifestaciones neurológicas. |
| Igual | No se modifican los signos y síntomas iniciales. | No se modifican los síntomas y signos detectados en el examen inicial. |
| Empeorado | La AV disminuye en 0,2 o más en cualquiera de los ojos. | Aparecen nuevos elementos de afectación lesional de otras estructuras del sistema nervioso. |
A partir del año de estabilizado el paciente en una de las categorías evolutivas de la enfermedad, se aplican los siguientes criterios de evaluación:
- Alta clínica sin secuela: paciente que se recupera o se mantiene estable durante un año.
- Alta clínica con secuela: paciente que evolutivamente recupera parcialmente o no sus capacidades funcionales de estructura del sistema nervioso, pero que no presenta cambios nuevos por el período de 1 año.
- Recaída: Todo empeoramiento de 1 o más de los síntomas y signos enumerados en los criterios mayores para el diagnóstico de la enfermedad y que ocurra a partir del alta clínica.
Los criterios de evaluación de la afectación auditiva son:
- Mejoría ligera: ganancia auditiva de 10 decibeles, tomando como referencia las cifras audiométricas iniciales.
- Mejoría moderada: ganancia audiométrica de 20 decibeles, tomando como referencia las cifras audiométricas iniciales.
- Empeoramiento: pérdida de 10 decibeles o más, tomando como referencia las cifras audiométricas iniciales.
- Recuperación: ganancia audio-métrica hasta cifras normales de 30 decibeles.
Si el enfermo durante el primer año no se recupera y se mantiene sólo mejorado o igual, debe evaluarse trimestralmente, pero si se recupera antes de los 12 meses, debe evaluarse cada 6 meses. Por otra parte, si el paciente empeora en cualquier momento de su evolución o tiene una recaída después de habérsele dado el alta, se remitirá a la comisión central, así como los pacientes que permanezcan después del año bajo peritaje médico.
El paciente de alta con secuela debe seguirse con una periodicidad semestral después del año. Una vez clasificado con secuela óptica o periférica, la comisión municipal determinará el grado de invalidez que presenta en ese momento. Para ello debe participar el fisiatra del área de salud y de acuerdo con la categoría que se establezca se remitirá al área terapéutica, servicio de fisioterapia del policlínico o centro de rehabilitación especializado, según corresponda.
El paciente con secuela óptica será clasificado como de baja visión cuando tenga una visión de 0,3 o menos, en el ojo de mejor visión; en cuyo caso será remitido a la consulta especializada de pacientes con hipovisión, para rehabilitación. Cuando se trate de un enfermo con visión superior se le indicará el uso de espejuelos convencionales, de requerirlo, y haciendo constar que se trata de un enfermo de NE. Los pacientes con alta clínica sin secuelas se evalúan anualmente.
El médico de la familia desempeña una función importante en el seguimiento del enfermo de NE pues lo visita sistemáticamente en el hogar, identifica los factores de riesgo en el ambiente familiar y debe influir en lo posible para su control y eliminación, debe mantener un contacto sistemático con aquellos que a pesar de insistirse en la eliminación de los factores predisponentes o agravantes, no siguen las orientaciones médicas. Interviene, además, conjuntamente con la enfermera, en el proceso de rehabilitación del paciente, no sólo desde el punto de vista físico sino psicológico y social. De igual forma ofrece seguimiento a la incorporación de sus enfermos a la rehabilitación.
Subjects headings: NEURITIS/diagnosis; PATIENT CENTERED CARE; DISEASE OUTBREAKS; CUBA.