Introducción
La maculopatía por inmunoganmapatía es una enfermedad macular inusual que se caracteriza por la presencia de fluido intra- y subretinal en asociación con ganmapatías monoclonales.1 Su incidencia no ha sido estimada, aunque se ha reportado con relativa frecuencia en la macroglobulinemia de Waldenström (MW) y en menor medida en el mieloma múltiple (MM).2
La MW se considera una enfermedad linfoproliferativa asociada a inmunoglobulina M (IGM). La presencia de IGM monoclonal confiere una dimensión única a la enfermedad por su capacidad de producir un síndrome de hiperviscosidad sanguínea.3) El MM es una enfermedad hematológica maligna que se caracteriza por una proliferación clonal de células plasmáticas atípicas inmaduras en la médula ósea, lo cual provoca una síntesis de inmunoglobulinas monoclonales anormales.4
La maculopatía por inmunoganmapatía se caracteriza por ser una enfermedad macular atípica. La angiografía con fluoresceína y la tomografía de coherencia óptica son importantes herramientas para su diagnóstico y seguimiento. Se distingue de otras maculopatías con desprendimientos serosos de retina por la ausencia de goteo de fluoresceína en las distintas fases del angiograma, “silencio angiográfico”, y por una respuesta pobre al tratamiento convencional.5,6) Por ser un cuadro inusual y una entidad en la cual se necesita de un alto nivel de suspicacia para poder hacer un diagnóstico precoz, se decidió realizar una revisión detallada de la literatura, así como de presentaciones de casos publicados recientemente, con el objetivo de exponer contenido actualizado sobre maculopatía por inmunoganmapatía para entender mejor su comportamiento.
Métodos
Se realizó una revisión de las publicaciones más relevantes relacionadas con el tema durante los últimos ocho años. Para la búsqueda y localización de la información se utilizaron palabras clave/descriptores. Se utilizó el vocabulario controlado Encabezados de Temas Médicos (MeSH, por sus siglas en inglés). Se realizó una revisión en Google Académico y otros mega buscadores de revisión sistemática mediante TripDatabase y Cochrane.
Se utilizaron los siguientes descriptores: ganmapatías monoclonales, maculopatía por inmunoganmapatía. Se recuperaron 23 artículos (presentaciones de casos), con fecha de publicación entre primero de enero del 2014 y 31 agosto del 2022 en los que se documentaron 24 pacientes y 48 ojos con maculopatía por inmunoganmapatía.
Ganmapatías monoclonales
Las ganmapatías monoclonales rara vez pueden provocar cambios patológicos en el globo ocular y en los tejidos circundantes; aunque cuando sucede, pueden afectar gravemente la función visual. La enfermedad ocular puede preceder al desarrollo de la enfermedad sistémica y los síntomas generales asociados son indicativos de una enfermedad maligna (de células B).1
La maculopatía por inmunoganmapatía es una inusual manifestación macular de las paraproteinemias, que se caracteriza por la presencia de edema macular (líquido intrarretiniano) y desprendimientos serosos de retina (líquido subretinal). La patogenia exacta de la enfermedad es desconocida, se postula que la infiltración de la retina neurosensorial y del espacio subretiniano por inmunoglobulinas en exceso provoca un aumento en el gradiente de la presión osmótica hacia el espacio extracelular con un incremento en la trasudación de fluido intra y subretinal. Este incremento de fluido no puede ser manejado de forma eficaz por la bomba del epitelio pigmentario de la retina (EPR), lo cual resulta en edema macular y desprendimiento seroso de retina. Estudios histopatológicos en pacientes con MW y MM han documentado la presencia de inmunoglobulinas intrarretinales, en el espacio subretinal y en el EPR. El factor de crecimiento del endotelio vascular y las citoquinas también pueden tener un papel importante en la fisiopatología.7,8,9
Algunas publicaciones (tabla) reportan que un 90,9 % la maculopatía por inmunoganmapatía se presenta asociada a una retinopatía por hiperviscosidad, de estas, el 80 % tienen una apariencia clínica similar a la oclusión de la vena central de la retina, en el 5 % de los casos presentan un cuadro que recuerda a una oclusión de rama venosa y en el 15 % restante con microaneurismas y hemorragias retinales profundas escasas y esparcidas en el polo posterior.
Tabla Estudios en los que la maculopatía por inmunoganmapatía se presenta asociada a una retinopatía por hiperviscosidad
| Referencia | Autor | Título | Año |
|---|---|---|---|
| 7 | Georgakopoulos CD, |
Dexamethasone implant for immunogammopathy maculopathy associated with IgA multiple myeloma | 2019 |
| 8 | Ferreira Santos da Cruz N, |
MilhomensFilho JAP, Ferraro DMN, Polizelli MU, de MoraesAmbrogini NSB. Hyperviscosity Retinopathy and Immunogammopathy Maculopahy as New Onset of Multiple Myeloma | 2021 |
| 9 | Xu LT, |
Bevacizumab therapy and multimodal ultrawide-field imaging in immunogammopathy maculopathy secondary to Waldenström'smacroglobulinemia | 2015 |
| 10 | Ratanam M, |
Intravitreal bevacizumab: a viable treatment for bilateral central retinal vein occlusion with serous macular detachment secondary to Waldenströmmacroglobulinaemia | 2015 |
| 11 | Leskov I, |
Serous macular detachment associated with Waldenstrom macroglobulinemia managed with ibrutinib: A case report and new insights into pathogenesis | 2021 |
| 12 | Amaador K, |
What the Silent Retina Tells You: Serous Retinal Detachment in Waldenström'sMacroglobulinemia | 2021 |
| 13 | Ayanniyi AA, |
Blinding bilateral hyperviscosity retinopathy in a 43-year-old nigerian male with lymphoplasmacytic lymphoma: a case report and management challenges | 2014 |
| 14 | Ratra D, |
Localized retinal degeneration secondary to Waldenström'smacroglobulinemia | 2017 |
| 15 | Blau-Most M, |
Bilateral simultaneous central retinal vein occlusion in hyperviscosity retinopathy treated with systemic immunosuppressive therapy only | 2018 |
| 16 | Dogan B, |
Serous macular detachment, yellow macular deposits, and prominent middle limiting membrane in multiple myeloma | 2015 |
| 17 | Rao K, |
Multiple myeloma masquerading as diabetic macular o edema | 2018 |
| 18 | Kuo HH, |
Hyperviscosity retinopathy as the initial presentation of aggressive multiple myeloma | 2020 |
| 19 | Li J, |
Optical coherence tomography angiography characteristics in Waldenströmmacroglobulinemia retinopathy: A case report | 2020 |
| 20 | Loos D, |
Bilaterale subretinale Flüssigkeit und pigmentierte Ablagerungen bei einer jungen Patientin | 2021 |
| 21 | Xu HR, |
Multimodal imaging in immunogammopathy maculopathy secondary to Waldenstrom'smacroglobulinemia: a case report | 2022 |
| 22 | Kapoor KG, |
Bevacizumab in macular serous detachments associated with Waldenstrom'smacroglobulinemia | 2015 |
| 23 | Bouraoui R, |
Multimodal imaging of bilateral immunogammopathy maculopathy associated to Waldenström'smacroglobulinemia | 2021 |
| 24 | Lai CC, |
Hyperviscosity-related retinopathy and serous macular detachment in Waldenström'smacroglobulinemia: A mortal case in 5 years | 2022 |
| 25 | Remolí Sargues L, |
Multimodal imaging of two cases of retinal vein occlusion secondary to Waldenstrommacroglobulinemia | 2022 |
| 26 | Lam LA, |
Bilateral macular detachments, venous stasis retinopathy, and retinal hemorrhages as initial presentation of multiple myeloma: a case report | 2014 |
| 27 | Reddy SV, |
Angiographically Silent Macular Edema | 2016 |
La retinopatía por hiperviscosidad se caracteriza por la presencia de hemorragias retinales, edema del disco óptico, exudados algodonosos, dilatación y tortuosidad venosa y manchas de Roth. Existe la hipótesis de que la retinopatía generada por la hiperviscosidad es una entidad independiente de la maculopatía por inmunoganmapatía, con una fisiopatología diferente.8
Las inmunoglobulinas en exceso tienden a formar dímeros que a su vez producen complejos de alto peso molecular, lo cual trae como consecuencia un aumento de la viscosidad sanguínea. Esto conlleva a una disminución de la velocidad de los hematíes dentro de los vasos retinales, se produce un aumento de la presión intraluminal desencadenándose un mecanismo compensatorio que genera dilatación y tortuosidad arteriolar. Esta presión intraluminal también induce cambios patológicos en los complejos de unión de las células endoteliales lo cual provoca una ruptura de la barrera hematorretiniana interna, esto explica la presencia de hemorragias retinales.
La extensión del aumento de la presión intraluminal al sistema venoso provoca, a su vez, dilatación y tortuosidad venosa. La hiperviscosidad en los vasos sanguíneos retinales genera hipoxia debido al daño en el tránsito de los hematíes lo cual explica la presencia de exudados algodonosos en las zonas de no perfusión.7,9
Según casos publicados en los últimos 8 años,7-27,28,29 el 58,3 % de los pacientes con maculopatía por inmunoganmapatía tenían MW, el 37,5 % MM y el 4,2 % linfoma linfoblástico.
En una serie anterior, con 33 pacientes con maculopatía por paraproteinemias, se reportó que el 60,9 y el 24,2 % de los casos tenían MW y MM, respectivamente.2 En los últimos años se ha encontrado un discreto aumento de casos con maculopatía por inmunoganmapatía secundaria a MM, desde un 24,2 hasta un 37,5 %.7-29
En el 80,9 % de los pacientes los síntomas visuales constituyen la primera manifestación de la enfermedad sistémica.7-21,24-26,28-29) La disminución indolora de la visión es el síntoma cardinal y el cuadro se presenta de forma bilateral y asimétrica en la gran mayoría de los casos.7-29
La edad media de los pacientes afectados es de 58,3 ± 11,8 años (media ± desviación estándar) con un rango entre los 35 a 87 años.7-21,23-29 La agudeza visual mejor corregida media al diagnóstico es de 0,3 ± 0,2.7,11-14,21,23,25,27 y los niveles de inmunoglobulina muestran un rango entre 1226 a 9818 mg/dl con una media de 5572 ± 5025 mg/dl.2,6,10,16,18,22,24,26,28) Si un paciente se aqueja de disminución de la visión, con historia de pérdida de peso, dolores musculares, articulaciones, decaimiento, sangramiento espontáneo, sin historia médica anterior conocida, con un cuadro de edema macular y desprendimientos serosos de retina asociado o no a un cuadro de hiperviscosidad, entonces se necesita realizar una exploración hematológica completa para confirmar o descartar el “debut” de una enfermedad maligna.
Los medios diagnósticos oftalmológicos más empleados en el estudio de pacientes con maculopatía por inmunoganmapatía son la tomografía de coherencia óptica (OCT), la angiografía fluoresceínica (AGF) y más recientemente la OCT-angiografía (OCT-A).7-29 En la OCT se observa la combinación de un edema macular caracterizado por la presencia de fluido intrarretiniano con espacios quísticos en la capa plexiforme externa y un desprendimiento seroso de retina caracterizado por la presencia de fluido subretinal.7-29) En el 33,3 % de los casos puede observarse la presencia de depósito de un material hiperreflectivo en la retina interna y externa y bajo el epitelio pigmentario, principalmente en la retina externa. Estos depósitos parecen estar relacionados con la cronicidad del fluido intra y subretinal7,9,14,16,20,25,27 que resultan en daño difuso y disrupción de los fotorreceptores, desorganización de la retina externa y alteraciones en la zona elipsoide.9,13,14,21
Desde nuestro punto de vista la AGF es clave para el diagnóstico. Se distingue por la ausencia de goteo de fluoresceína en el angiograma, lo cual se conoce como “silencio angiográfico”. Esto indica que la barrera hematorretiniana en el área macular permanece intacta o, al menos, no es el mecanismo primario para la acumulación de líquido subretinal. La AGF, además, permite diferenciar a la maculopatía por inmunoganmapatía de otros trastornos maculares con desprendimientos serosos: coriorretinopatía serosa central, degeneración macular relacionada con la edad en su forma húmeda, enfermedad vascular hipertensiva y coroidopatia infecciosa e inflamatoria.7,8,16
Recién, la OCT-A se ha incluido en el estudio de estos pacientes con hallazgos variables, según los casos publicados, que oscilan desde una densidad normal de la coriocapilar hasta un engrosamiento con aumento del grosor de los vasos coroideos y disrupción de la retina vascular.(11,19, 23,25)
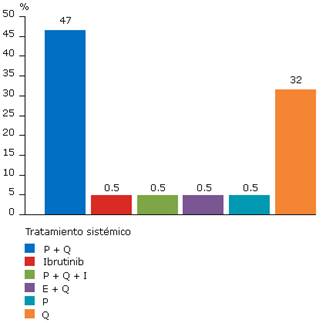
La terapia sistémica constituye la piedra angular del tratamiento, principalmente la plasmaféresis combinada con la quimioterapia. Su eficacia se sustenta en la disminución considerable de los niveles de inmunoglobulina.15,21 La elección de la terapia sistémica depende de la disponibilidad de recursos y tecnologías de cada país o región. Algunas publicaciones (fig.) muestran una heterogeneidad en el régimen terapéutico sistémico.7-21,24,25,28,29
A pesar de que sistémicamente los pacientes experimentan una mejoría considerable, la respuesta ocular es variable. Al ser esta una enfermedad poco frecuente, no existen guías clínicas que protocolicen su tratamiento. Las elecciones de las terapias oculares se basan en revisiones de casos y juicios clínicos, en un esfuerzo por proteger a la retina y al epitelio pigmentario y evitar daño permanente en los fotorreceptores.7,8,10,12
Según casos publicados7-22,24-26,28,29) en los últimos ocho años, en el 47,6 % se asoció tratamiento ocular al tratamiento sistémico. Las modalidades utilizadas fueron los antiangiogénicos intravítreos (60 %), dexametasona intravítrea (20 %), triamcinolona intravítrea (10 %) e implantes de dexametasona intravítreo (10 %).7-10,12,17,19,22,25 El empleo de estas terapias estaría dirigido a contrarrestar el aumento del factor de crecimiento vascular y de las citoquinas, lo cual resultaría en la disminución de la permeabilidad vascular y en el control de los procesos enzimáticos que se desencadenan en la red vascular.7-9
Con el tratamiento se logra una resolución de la retinopatía por hiperviscosidad, la cual desaparece en la totalidad de los casos,7-16,18,19,21-24,26,27 mientras que solo en el 30 % se logra una resolución completa del fluido intra y subretinal. En el 70 % restante se observa una resolución parcial. El líquido intrarretinal desaparece casi completamente pero el subretinal, aunque disminuye, persiste. Existen dos hipótesis para explicar estos resultados, la primera, es que a pesar de la disminución considerable de las inmunoglobulinas luego del tratamiento sistémicos, algunas persisten en el espacio subretinal por un largo período de tiempo, enlenteciendo el proceso de recuperación. La segunda plantea que, al disminuir la permeabilidad vascular, el fluido intrarretinal se reabsorbe considerablemente, aunque parte de este puede pasar al espacio subretinal.7,22,24,26,28,29 Se necesitarían estudios más sólidos para confirmar estas teorías.
Con el tratamiento, el resultado visual, según casos publicados recientemente,7,14,16,21,25 de forma general, es aceptable. Se reporta una ganancia de 0,3 ± 0,2 décimas, con un rango de agudeza visual mejor corregida final entre 0,05 a 1,0 y una media de 0,5 ± 0,3 décimas.
Consideraciones finales
La maculopatía por inmunoganmapatía es una inusual manifestación ocular de las paraproteinemias. Puede constituir la primera manifestación de la enfermedad en un número considerable de pacientes. El número de casos reportados con mieloma múltiple y maculopatía por inmunoganmapatía ha aumentado discretamente en los últimos años. La plasmaféresis asociada a quimioterapia constituye la primera línea del tratamiento. El uso de antiangiogénicos intravítreos combinado al tratamiento sistémicos se ha implementado recientemente como terapia coadyuvante. El líquido intrarretinal mejora considerablemente mientras el subretinal persiste en la mayoría de los ojos.