My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Archivo Médico de Camagüey
On-line version ISSN 1025-0255
AMC vol.18 no.4 Camagüey July.-Aug. 2014
CASOS CLÍNICOS
Actinomicosis de una pierna: una localización infrecuente
Actinomycosis of the leg: an infrequent location
Dr. Rafael Pila Pérez; Dr. Pedro Rosales Torres; Dr. Rafael Pila Peláez; Dr. Javier Artola González
Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
RESUMEN
Fundamento: la actinomicosis es una enfermedad rara que después del advenimiento de los antibióticos se diagnóstica menos, puede asentar en cualquier sitio pero la localización primaria en una pierna es excepcional.
Objetivo: presentar el caso de un paciente con actinomicosis de la piel de la pierna derecha, el cual constituye el primero reportado en el país.
Caso clínico: paciente masculino de 32 años sin antecedentes patológicos de interés, el cual en un viaje al campo sufre de una lesión punzante en la pierna derecha. A los dos días de lo ocurrido, presentó lesión de 3 a 4 cm en dicha región, acompañado de fiebre de 38oC, acudió a un facultativo que le indicó antibiótico y antiinflamatorio y no mejoró. Concurrió al servicio de urgencia, ya con una lesión en peor estado por lo que se le realizó desbridamiento del absceso y antibiótico. Se le indicaron múltiples exámenes y sólo fueron positivos la velocidad de sedimentación globular, la proteína C reactiva y el cultivo, el cual fue positivo por primera intensión para estafilococo áureo y por segunda oportunidad se aisló el actinomyces israelii. Se realizó estudio histopatológico que confirmó el diagnóstico de actinomicosis. Se impuso tratamiento con penicilina G, 4 millones de UI cada 6 horas durante 4 semanas y tratamiento quirúrgico. Al mes se instauró terapéutica con amoxicilina (500 mg), 1 cápsula cada 6 horas durante seis meses. Después de esta terapéutica el paciente se encuentra asintomático.
Conclusiones: esta enfermedad debe considerarse en el diagnóstico diferencial de cualquier nódulo, induración o absceso en tejidos blandos. El diagnóstico definitivo requiere cultivo en un medio especial y la histopatología como complemento.
DeCS: ACTINOMICOSIS/patología; ACTINOMICOSIS/diagnóstico; ABSCESO; TRAUMATISMOS DE LA PIERNA; INFORMES DE CASOS.
ABSTRACT
Background: acticnomycosis is an uncommon disease which has diminished since the introduction of antibiotics. It can appear in any site of the body but the primary location in the leg is exceptional.
Objective: to present the case of a patient with actinomycosis of the skin of the right leg which constitutes the first case reported in the country.
Clinical case: a thirty-two-year-old male patient without pathological antecedents of interest that suffered a stabbing injury in the right leg while camping. Two days later, the patient presented a 3-4cm lesion in the mentioned region, as well as a fever of 38oC. The patient went to the doctor who prescribed him an antibiotic and an anti-inflammatory but he did not get better. He went to the emergency service presenting the lesion in worse conditions. The patient underwent multiple exams and only the following were positive: erithrosedimentation rate, C reactive protein, and the culturing that was first positive for staphylococcus aureus and secondly actinomyces israelii was isolated. A histopathological study confirmed the diagnosis of actinomycosis. The patient had to undergo a treatment with penicillin-G, 4 million IU every 6h for four weeks, and surgery. A month later, a therapeutic treatment with amoxicillin (500 mg), a capsule every 6h for six months, was established. After the treatment, the patient is asymptomatic.
Conclusions: this disease should be considered in the differential diagnosis of any nodule, induration or abscess in soft tissues. The definitive diagnosis requires a culturing in a special environment and histopathology as a complement.
DeCS: ACTINOMYCOSIS/pathology; ACTINOMYCOSIS/diagnosis; ABSCESO; LEG INJURIES; CASE REPORTS.
INTRODUCCIÓN
La actinomicosis es una infección supurativa crónica, no contagiosa, producida por bacterias anaerobias o microaerófilas del género Actinomyces y, con menor frecuencia, del género Propionibacterium. La enfermedad se caracteriza por la presencia de una induración inflamatoria crónica en los tejidos afectos, con tendencia a la formación de fístulas por las que fluyen unos gránulos blanco-amarillentos característicos (gránulos de azufre).1,2 Las formas más comunes clínicamente son: la cérvico facial (50- 70 %), pulmonar (15-20 %) gastrointestinall (10-20 %) y en mujeres la actinomicosis pélvica puede ser posible en aquella que emplean anticonceptivos uterinos. 1,2 No obstante, se han descrito otras ubicaciones. 3
Los actinomices son prominentes en la flora normal de la cavidad bucal pero mucho menos en el tracto gastrointestinal y en la región genital femenina. 1 Como estos organismos no son tan virulentos ellos requieren la ruptura en la integridad de las membranas mucosas y la presencia de la desvitalización de los tejidos para invadir las estructuras más profundas del organismo y causar la enfermedad. 1-4 Esta es una enfermedad polimicrobiana ya que se han aislado entre 5-10 especies.3 El establecimiento de la infección humana puede requerir la presencia de otras bacterias en su compañía en la producción de la enfermedad por la elaboración de tóxicos, enzimas o por inhibición inmunitaria. 5
Estas bacterias acompañantes actúan como copatógenos que mejoran la baja invasividad de los actinomices, específicamente ellos pueden ser los responsables de las primeras manifestaciones de los actinomices y ser los primeros en recibir tratamiento. 5 Cuando la infección está establecida el huésped desarrolla una respuesta inflamatoria rápida, ya sea supurativa, granulomatosa o fibrótica, invadiendo los tejidos u órganos a su alrededor. 2 La diseminación hematogéna a distancia puede ocurrir en cualquier estadio de la enfermedad, mientras que la diseminación linfática es excepcional. 3
El objetivo de este trabajo es presentar el caso de un paciente con una actinomicosis de la piel de la pierna derecha, el cual constituye el primero reportado en el país.
CASO CLÍNICO
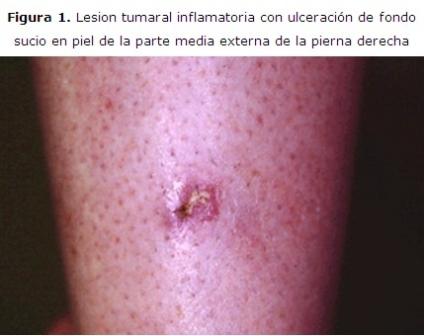
Paciente masculino de 32 años de edad, de raza blanca, sin antecedentes patológicos o familiares de interés, el cual señala que en una visita a familiares en el campo, acude a una zona con abundante hierba donde recibe un traumatismo punzante en la piel de la parte media externa de la pierna derecha dolorosa, sangrante, acudió a la casa de su familia curó localmente sin otras alteraciones. A los dos días presenta una lesión dolorosa, algo dura de 3 a 4 cm de diámetro acompañándose de fiebre de 38 oC. Acude a un facultativo que le indica cefalexina e ibuprofeno de 400 mg pero no mejora, con aumento del dolor e impotencia funcional. Debido a la poca mejoría acude al servicio de urgencia ya que la tumoración era mayor de 6 cm más blanda rojiza y dolorosa. (Figura 1)
Se le practicó desbridamiento del absceso logrando alivio de la lesión. El resto del examen físico incluyendo cavidad oral y genitales eran normales.
Se le practican múltiples exámenes tales como Hemoglobina 13,5g/l, leucocitos 11 500 x 109 /l con diferencial normal, glicemia, creatinina, ácido úrico, iones, enzimas hepáticas y pancreáticas, Veneral Disease Research Laboratory (VDRL), Virus de la Inmunodeficiencia Humana (VIH): negativos. Hemocultivos, coprocultivos, urocultivos, Rosa de Bengala, 2-mercaptoetanol, conteo de Addis (2 horas), exudado faríngeo todos negativos. Velocidad de sedimentación globular 50 mm/h, proteína C reactiva 74 mg (valor normal hasta 20 mg), antígenos de superficie para virus B y anticuerpos para virus C: negativos. Factor reumatoideo: negativo. Radiografía de tórax normal al igual que el electrocardiograma. El ultrasonido no mostró ningún tipo de alteración. El cultivo realizado del absceso fue positivo a estafilococos áureos en la primera oportunidad y mostró actinomyces en la segunda ocasión después de 15 días.
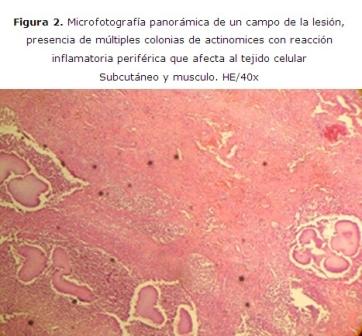
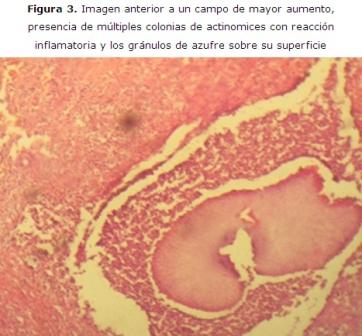
Se practicó tratamiento con ceftriaxone 2 g endovenoso por siete días y mejoró otorgándose el egreso. A las dos semanas presentó una tumefacción localizada de lento desarrollo con tendencia a abscedarce y fistulizar, con reacción fibrótica de tejidos circundantes, lo que ofrecía una consistencia leñosa, simulando un proceso maligno. Se realiza estudio histológico de la lesión la cual pone en evidencia la presencia de una infección por actinomicosis. (Figuras 2 y 3)
Debido a la importante fibrosis que tiene este paciente junto a los abscesos se realizó un tratamiento quirúrgico (debridación y limpieza) asociado a antimicrobianos, en este caso penicilina cristalina G cuatromillones UI/cada 6 horas durante cuatro semanas, seguido por amoxicilina 500 mg c/6 horas durante seis meses. Después de chequeo periódico el paciente se encuentra asintomático.
DISCUSIÓN
La actinomicosis es una enfermedad rara. Durante la década de los 1970 reportaba un solo caso de esta enfermedad en Cleveland en un áreas de 3 000 000 habitantes, todo esto debido a la mejor higiene dental y al amplio uso de antibióticos por múltiples infecciones, pero no obstante esta enfermedad puede ser encontrada en el interior de ciudades importante de Estados Unidos, 1,2 pero todavía es un problema en los países subdesarrollados y de pobre higiene dental. 3
Esta enfermedad no tiene predilección por ningún color de piel , afectando a los enfermos en todas las edades, el empleo de los antibióticos ha mejorado grandemente el pronóstico de la misma ya que la cura es muy alta y prácticamente no existe mortalidad por ella, por razones aún desconocidas es más común en hombres que en mujeres con una relación 3:1, con excepción de la actinomicosis pélvica,1,3 este caso es un hombre de 32 años sin antecedentes de enfermedad anterior, buen estado de la cavidad oral, así como un correcto status social, no obstante hay autores que reportan que la mayor frecuencia de enfermos se reportan entre los 20-50 años, 4-6 es muy rara en niños. 12
La actinomicosis es una infección supurativa crónica, no contagiosa, producida por bacterias anaerobias o microaerófilas del género Actinomyces, caracterizada por trayectos sinuosos que descargan material purulento en forma de gránulos de azufre, no suelen aparecer adenopatías regionales y muy raramente puede producirse una diseminación hematogéna, 1,2 está producida por varias especies del género Actinoyices fundamentalmente actinomyces israelii son bacilos filamentosos, pleomórficos, ramificados, Gram positivos, anaerobios estrictos o facultativos, no ácido-alcohol resistente, que forman parte de la flora habitual de la boca, el tracto gastro- intestinal, del aparato genital femenino y respiratorio sin causar enfermedad. 7
Histológicamente se pueden confundir con una enfermedad micótica por su apariencia y por el crecimiento lento de la lesión, esta confusión fue tan grande que durante muchos años los Actinomyces se considerados como intermediarios entre hongos y bacterias. 1,2 La Actinomicosis no parece ser una enfermedad oportunista, pues no se asocia a enfermos inmunosuprimidos o con SIDA. 2,7 Se distinguen según su localización cuatro formas clínicas principales: cérvico - facial la más común, torácica, íleo–cecal y pélvica. 1,7 Hay autores que opinan que otros microorganismos como staphyloccocuss aureos, puede actuar con sinergia creando un entorno anaeróbico favorable para la replicación de la Actinomyces, este se reproduce con facilidad en presencia de tejido necrótico 5 y lo que ocurrió con seguridad en este enfermo.
Inicialmente, la sintomatología más común es el dolor y la inflamación localizada y en las zonas circundantes; a medida que pasa el tiempo la hinchazón se vuelve firme y las masas nodulares se vuelven leñosas y hay cambios de color de la piel. Posteriormente la masa se ablanda, se convierte en un absceso y en gránulos múltiples, los cuales pueden fragmentarse y crear trayectos fistulosos sobre la superficie cutánea que emiten un material purulento,3 como se observó en el enfermo hasta el desbridamiento del absceso.
Estos gérmenes tienen muy poca patogenicidad por lo que requieren una lesión tisular previa (cirugía, traumatismo, cuerpo extraño, procesos inflamatorio previo etc.) como se pudo observar en el paciente, requiriendo la presencia de otros gérmenes colaboradores (copatógenos ) para producir la infección, 8 que tienden a abscesificarse y fistulizar, esta es una característica no patognomónica la presencia de gránulos amarillentos de 1–2 mm en el exudado ( gránulos de azufre ) corrientemente se reconocen cuatro especies de Actinomicosis en orden de importancia: actinomicosis israelii, actinomicosis naeslundii, actinomicosis viscosus y actinomicosis odontolyticus.1,2
El diagnóstico diferencial debe de efectuarse con: aspergiliosis, necrosis relacionada con bisphos phonate, erisipelas, leishmaniasis, nocardiosis y osteomielitis.1,2,8
El diagnóstico definitivo requiere el cultivo y la identificación del agente infeccioso. Los actinomyces son bacterias muy complicadas de cultivar pues requieren un medio enriquecido, esterilizado con levadura de pectona-glucosa. Así mismo crece en un medio anaeróbico con un 5 % de dióxido de carbono durante seis días. 6 El primer cultivo que se le practicó al enfermo fue negativo para Actinomyces y positivo para S. Áureos, donde fue positivo en el segundo al igual que el estudio histológico que mostró las características propias de esta enfermedad lo cual requiere tinciones especiales mediante Gram o Gonoris con lo que se excluye gránulos por bacilos no filamentosos (botriomicosis ) o gruesas ifas de hongos ( eumicetomas ) y que no son bacilos filamentosos ácido-alcohol resistentes, descartando actinomicetomas y nocardiosis.8,9 La intensa fibrosis que rodea a los abscesos en esta enfermedad dificulta la llegada de antibióticos por lo que el tratamiento debe ser una combinación de limpieza quirurgica con antibióticos, el de elección es la penicilina, por lo que se recomienda un tratamiento prolongado de tres a 18 meses 9 para evitar recidivas lo cual varía según la presentación.
Se sugirieren pautas de 1-6 millones de UI/ día hasta 10-20 millones de U / día de penicilina G intravenosa durante dos a seis semanas seguido de penicilina oral o amoxiciclina de 500 g. c/ 6 horas durante seis a 12 meses. Otras alternativas consisten en amoxicilina/ácido clavulanico oral en dosis de 2 000 mg c/ 12 h durante un período de seis meses otros autores emplean además de penicilinas, tetraciclinas, eritromicina, clindamicina, sulfadiazina y cloranfenicol y otros fluorquinolonas. Solo un 10 % de las infecciones por Actinomyces se diagnostican correctamente en el inicio de su presentación 3 esta enfermedad continua confundiendo al clínico y es frecuente el diagnóstico erróneo al inicio aunque el tratamiento es excelente y la mortalidad prácticamente nula. 1,2,9,10
CONCLUSIONES
Esta enfermedad debe considerarse en el diagnóstico diferencial de cualquier nódulo, induración o absceso en tejidos blandos. El diagnóstico definitivo requiere cultivo en un medio especial y la histopatología como complemento.
REFERENCIAS BIBLIOGRÁFICAS
1. Okulicz J, Polenakovik H, Lucey D,Talavera F, Cunha B. Actinomycosis. New York: Emedicine; 2002.
2. Najjar T, Fairley J, Wells M, Eisen D, Quirk C, Elston D. Dermatologic Aspects of Actinomycosis. New York: Emedicine; 2002.
3. Appiah-Anane S, Tickle M. Actinomycosis-an unusual presentation. Br J Oral Maxillofac Surg. 1995 Aug;33(4):248-9.
4. Ozaras R, Mert A. clinical Image: Primary actinomycosis of the hand. Arthritis & Rheumatism. 2010 Feb;62(2):419.
5. Arnillas E. Varón de 53 años con masa cervical. Rev Clin Esp. 1999 May;199(5):321-2.
6. Göçmen G, Varol A, Göker K, Basa S. Actinomycosis: report of a case with a persistent extraoral sinus tract. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. Dec 2011;112(6):e121-3.
7. Lan MC, Huang TY, Lin TY, Lan MY. Pathology quiz case 1. Actinomycosis of the lip mimicking minor salivary gland tumor. Arch Otolaryngol Head Neck Surg. 2007 May;133:411–4.
8. Brook I. Actinomycosis: diagnosis and management. South Med J. 2008 Oct;101(10):1019-23.
9. Katanic N, Pavlovic M, Bojovic K, Dulovic O, Gvozdenovic E, Simonovic J. [Therapeutic approach to actinomycosis--experience gained at the department of infectious and tropical diseases]. Med Pregl. 2011 Mar-Apr;64(3-4):207-10.
10. Ferreira D de F, Amado J, Neves S, Taveira N, Carvalho A, Nogueira R. Treatment of pulmonary actinomycosis with levofloxacin. J Bras Pneumol. 2008 Apr;34(4):245-8.
Recibido: 25 de mayo de 2014
Aprobado: 8 de julio de 2014
Dr. Rafael Pila Pérez. Especialista de II Grado en Medicina Interna. Profesor Titular y Consultante. Servicio de Medicina Interna. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. Email: rvpila@finlay.cmw.sld.cu