Introducción
El tromboembolismo pulmonar (TEP) es una enfermedad de relevancia clínica, en pacientes que se le han realizado intervenciones quirúrgicas. La tasa de mortalidad por esta causa ha disminuido en los últimos años, pero en los centros donde no se cuente con las herramientas óptimas para su diagnóstico y tratamiento continúa alta, ya que se requiere del uso del método clínico y un alto grado de sospecha para llegar a la correcta identificación de este evento tan fatal.1,2
En la actualidad, a pesar de la profilaxis con anticoagulación y antiagregación en pacientes hospitalizados, la mortalidad por enfermedad tromboembólica es alta, sobre todo en los pacientes que ingresan con diagnóstico (conocido o no) de trombosis venosa profunda.3 En este sentido, existen escalas que permiten determinar de manera bastante específica el riesgo de presentar un TEP en los pacientes hospitalizados, como la escala de Wells, la escala de Ginebra y el Índice de Severidad del Embolismo Pulmonar (PESI, por sus siglas en inglés) que utilizan solo variables clínicas y han demostrado su efectividad en varios estudios publicados recientemente.4,5
La clasificación del TEP en cuanto al riesgo de mortalidad está dada principalmente por la clínica, el uso de las escalas, los biomarcadores y las pruebas complementarias. De este modo, se clasifica en TEP de alto riesgo aquel que se presente con inestabilidad hemodinámica, riesgo intermedio el que conserve una adecuada hemodinamia pero con resultados desfavorables en las escalas y pruebas complementarias alteradas y bajo riesgo los que no cumplan con ninguno de los criterios anteriores.6
El uso de la angiotomografía axial computarizada de tórax helicoidal multicorte (angio-TAC), conjuntamente con las pruebas de ventilación/perfusión han logrado facilitar el diagnóstico de la enfermedad tromboembólica pulmonar, ya que además de ser el examen de elección según las guías de práctica clínica más actualizadas, en combinación con algunos biomarcadores específicos como el Dímero D, ayudan a descartar el TEP en pacientes con cuadros que pueda simularlos, ya que presenta una alta sensibilidad y especificidad.7,8
No obstante, el uso de otras herramientas como el ecocardiograma, sin ser un método de rutina para el diagnóstico de TEP puede ser útil al ser aplicado en centros que no cuenten con otros métodos, o en pacientes con inestabilidad hemodinámica. En estos casos, la presencia de hipocinesia de la pared libre del ventrículo derecho con movimiento normal o hipercinético del vértice (signo de McConnell) puede ayudar al diagnóstico al combinarse con la clínica y las escalas de riesgo.9
En cuanto al tratamiento, la profilaxis se debe aplicar a todos los pacientes con diagnóstico de trombosis venosa profunda, aquellos con alto riesgo según las escalas antes mencionadas. Una vez establecido el cuadro, la toma de decisiones debe ir encaminada a las opciones disponibles en el centro donde se presente y a la estabilidad hemodinámica del paciente, ya que en pacientes con inestabilidad hemodinámica se prefieren las técnicas intervencionistas (fragmentación, trombectomía, embolectomía pulmonar, trombolisis guiada por catéter, etc.), mientras que en pacientes clínicamente estables se aplica el tratamiento trombolítico establecido con una alta tasa de éxito.10
Por lo relevante que resulta el tromboembolismo pulmonar intrahospitalario, se presenta el caso del paciente con el objetivo de describir el manejo diagnóstico y terapéutico de esta enfermedad.
Presentación del caso
Paciente masculino de 62 años, de piel mestiza, con antecedentes patológicos personales de hipertensión arterial esencial sisto-diastólica de varios años de evolución, para la cual tiene tratamiento regular con amlodipino (tableta de 10 mg) una tableta al día, además de hidroclorotiazida (tableta de 25 mg) una tableta al día por vía oral. El día 13 de diciembre de 2022 es intervenido quirúrgicamente de apendicitis gangrenosa, sin complicaciones en el transoperatorio y mediante el uso de anestesia raquídea. Luego de ocho días de operado comienza en sala de cirugía con palpitaciones, dificultad respiratoria, tos seca y dolor torácico localizado en hemitorax izquierdo de carácter punzante que aumentaba de intensidad con el esfuerzo inspiratorio y la tos. Al examen físico del sistema respiratorio se constató taquipnea de 28 respiraciones/minuto, tórax no doloroso a la palpación, murmullo vesicular disminuido en hemitorax izquierdo en el cual se auscultaban estertores crepitantes hacia la base. A la pulsioximertría se observaba SpO2 88 % respirando oxigeno suplementario por tenedor nasal a cuatro litros/minuto. El examen cardiovascular mostró ruidos cardíacos rítmicos, de buen tono e intensidad, no soplos ni roce pericárdico, tensión arterial 110/70 mmHg, frecuencia cardíaca 130 latidos/minuto. No se constataba cianosis distal ni gradiente térmico.
Se solicitaron estudios analíticos que mostraron: hematocrito 0,37 %, leucograma 10x109/L, tiempo de coagulación siete minutos, tiempo de sangrado un minuto, CK-total: 80 u/i, CK-MB: 30 u/i. El electrocardiograma mostró una taquicardia sinusal, patrón electrocardiográfico rsR´, en las derivaciones V1, V2 y V3, tiempo de duración del complejo rsR´ de 120 milisegundos, además de trastornos inespecíficos de la repolarización, evidenciando un bloqueo de rama derecha del haz de His y destacando que las manifestaciones electrocardiográficas que aparecieron con las manifestaciones clínicas y que no se encontraban en el estudio electrocardiográfico realizado antes de la intervención quirúrgica (Figura 1).
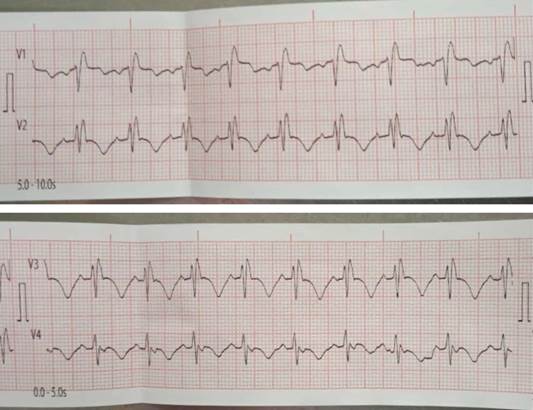
Figura 1 Derivaciones V1, V2, V3 y V4 del electrocardiograma realizado al comenzar el cuadro. Obsérvese el patrón rsR´ que evidencia un bloqueo de rama derecha del haz de His.
Dados los antecedentes de encamamiento y la presentación clínica se pensó a inicios en la posibilidad, ante infrecuente, de un tromboembolismo pulmonar en el posoperatorio mediato de apendicectomía. En este sentido, se solicitó de urgencia ecocardiograma transtorácico doppler y en la evaluación inicial se observó diámetro basal del ventrículo derecho: 43 mm, diámetro medio: 64 mm, relación ventrículo derecho/ventrículo izquierdo mayor que uno, así como el signo de McConell, dado por hipocinesia de la pared libre del ventrículo derecho con preservación apical en la vista de cuatro cámaras. No se encontraron masas en las imágenes bidimensionales (2D) dentro de la aurícula ni ventrículo derecho. Llamó la atención en el eje corto paraesternal derecho a nivel de los músculos papilares la conformación que adoptó el tabique interventricular durante la sístole, rectificándose en medio de esta etapa del ciclo (efecto Bernheim).
Con el estudio doppler a color se observó una gran regurgitación tricuspídea que alcanzaba el techo de la aurícula receptora con nivel de Nyquist de 60 cm/segundo y velocidades mayores de 2,8 m/segundo usando el doppler continuo. La evaluación de la excursión sistólica del anillo tricuspídeo o TAPSE mostro 13 mm y la fracción de acortamiento del ventrículo derecho 17 %. En la ventana subcostal vista sagital a nivel de la vena cava inferior se observa que su diámetro máximo es 19 mm con índice de colapsabilidad de la misma de 15 % (Figura 2).
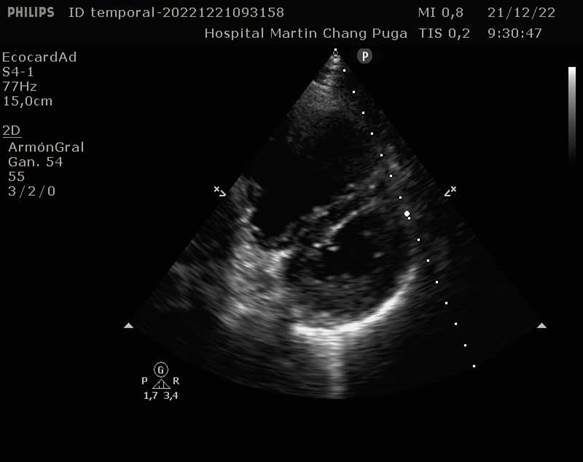
Figura 2 Ecocardiograma transtorácico inicial. Obsérvese desplazamiento del tabique hacia el ventrículo izquierdo durante la diástole.
Se discutió en colectivo el diagnóstico presuntivo y se tuvo en cuenta la dificultad para realizar otros exámenes más específicos de imagen para descartar un tromboembolismo pulmonar como tomografía axial computarizada (TAC), angio TAC y biomarcadores, se planteó como impresión diagnostica un tromboembolismo pulmonar de riesgo intermedio, por lo cual se trasladó hacia sala de cuidados intensivos polivalente con la consiguiente necesidad de realizar terapia trombolítica sistémica estandarizada con estreptoquinasa (250 000 U por vía intravenosa durante 30 min) y seguir con infusión continua a 100 000 U/hora, valorando los riesgos y beneficios de la misma ya que el paciente se encontraba en el posoperatorio mediato de apendicetomía y al descartar la posibilidad de realización de otras técnicas intervencionistas como la trombo-embolectomía por no estar disponible en el centro.
Luego de someter al paciente al tratamiento trombolítico por 24 horas, la mejoría clínica fue sustancial y las cavidades cardíacas derechas comenzaron a mejorar su rendimiento. La medida en la que inicialmente se evidenció esta evolución fue la TAPSE, incrementándose hasta 21 mm (valor normal) a este tiempo. No hubo cambios significativos con la fracción de acortamiento, que alcanzó cifras de 19 %. Los diámetros se redujeron de manera moderada, llegando a 40 mm basalmente y a 50 mm a nivel medio. El movimiento de la pared mejoró de manera discreta, aumentando el diámetro en un 10 % aproximadamente durante la sístole a nivel medio, pero en la base comenzaba a observarse un movimiento más acentuado, con una mayor cantidad de pared miocárdica involucrada en el desplazamiento. En comparación con la imagen inicial, el tabique interventricular se mostró ligeramente menos rectificado durante la sístole (Figura 3).

Figura 3 Ecocardiograma transtorácico al tercer día postrombolisis. Obsérvese la medición normal de la TAPSE.
Después de ocho días de evolución en sala de cuidados intensivos polivalente y con terapia anticoagulante, el paciente asintomático y con parámetros ecocardiográficos dentro de los límites normales, se trasladó al servicio de Cirugía General donde posteriormente se le concedió el alta hospitalaria.
Discusión
Para la predicción del riesgo en pacientes con tromboembolismo pulmonar se utilizan escores y escalas complejas. Las guías de la Sociedad Europea de Cardiología propone subclasificar los pacientes de riesgo intermedio en dos grupos, el riesgo intermedio-alto e intermedio-bajo, para lo cual recomienda valorar dos aspectos (función sistólica de ventrículo derecho y Biomarcadores de daño miocárdico). Sin embargo hay reportes de casos y estudios que aconsejan utilizar simplemente la función ventricular derecha como elemento para definir la intensidad de la estrategia a tomar con el paciente.1,11
En este caso, no solo se utilizó la medida TAPSE para definir una conducta más agresiva, sino que la respuesta precoz de este parámetro a la terapia se asoció con una mejora clínica y evolución favorable del paciente a los 8 días, egresando de la institución a los 26 días del ingreso hospitalario.
Se conoce que la mortalidad asociada a los eventos tromboembólicos es mayor cuando existe retraso en el diagnóstico.12 En este sentido, el uso del ecocardiograma permite identificar signos de repercusión funcional de las altas presiones de la circulación pulmonar sobre el ventrículo derecho, mediante la identificación de elementos como el signo de McConnell, la dilatación ventricular derecha y los trombos móviles en el corazón derecho.13 Iñigo et al.,14 afirman que el ecocardiograma transtorácico por sí solo tiene un valor predictivo negativo de un 50 % en el diagnóstico del TEP, lo cual aumenta sustancialmente al sumarse a este la clínica y el resto de los exámenes complementarios.
En el presente caso, debido a los antecedentes del paciente, la presentación clínica e imposibilidad de realizar otras pruebas más específicas, unido a la identificación en el ecocardiograma del signo de McConnell (hipocinesia de la pared libre del ventrículo derecho sumado a movilidad conservada en el ápice), manifestaciones a las que se agregó la regurgitación tricuspídea severa con dilatación del ventrículo derecho medio ventricular permitieron definir el diagnóstico y tomar la decisión de comenzar el tratamiento trombolítico.
En relación a la conducta terapéutica, las opciones tradicionales son la anticoagulación, colocación de un filtro de vena cava superior, la terapia trombolítica sistémica y la trombectomía por varios métodos. Esta última medida se refiere en pacientes con TEP masivos de alto riesgo, con mayor tasa de éxito y cada vez menos complicaciones,15) pero en casos como el de este paciente con trombosis pulmonar de riesgo intermedio la trombolisis sistémica resulta altamente efectiva, además de ser la pauta establecida por las guías de práctica clínica más actualizadas y así lo han validado estudios nacionales e internacionales.16,17
Conclusiones
Se describió el diagnóstico y tratamiento del tromboembolismo pulmonar de riesgo intermedio en el posoperatorio mediato de apendicectomía, evidenciando la utilidad del uso del ecocardiograma doppler transtorácico con la identificación de los signos característicos y la aplicación exitosa de trombolisis sistémica.















