My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
MEDISAN
On-line version ISSN 1029-3019
MEDISAN vol.18 no.2 Santiago de Cuba Feb. 2014
CASO CLÍNICO
Diagnóstico y tratamiento de la neurocisticercosis en una mujer joven
Diagnosis and treatment of the neurocysticerchosis in a young woman
MsC. Emma Luisa Sombert Limonta, MsC. Juana Adela Fong Estrada y Dr. Roberto González Castilla
Hospital Universitario "Dr. Ambrosio Grillo Portuondo", Santiago de Cuba, Cuba.
RESUMEN
Se describe el caso clínico de una paciente de 41 años de edad con antecedentes de cefalea migrañosa, que se había agudizado durante el primer semestre del 2012, quien fuera ingresada en el Hospital Clinicoquirúrgico Docente "Dr. Ambrosio Grillo Portuondo" de Santiago de Cuba, luego de haber sido estudiada por diferentes especialistas y no mostrar signos de mejoría. Al realizársele la resonancia magnética nuclear de cráneo, se observaron imágenes compatibles con neurocisticercosis, de modo que se comenzaron a aplicar los medicamentos adecuados para curar esta infestación. Actualmente la paciente continúa bajo tratamiento médico.
Palabras clave: cisticercosis, neurocisticercosis, cefalea migrañosa, atención secundaria de salud.
ABSTRACT
The case report of a 41 year-old patient with a history of migrainous headache which had worsened during the first semester of 2012, who was admitted in "Dr. Ambrosio Grillo Portuondo" Teaching Clinical-Surgical Hospital in Santiago de Cuba is described, after being studied by different specialists without showing signs of improvement. In her nuclear magnetic resonance of skull, compatible images with neurocisticercosis were observed, so, appropriate medications began to be applied to cure this infection. At present the patient continues under medical treatment.
Key words: cisticercosis, neurocisticercosis, migrainous headache, secondary health care.
INTRODUCCIÓN
La cisticercosis es una enfermedad causada por la Taenia solium y endémica de América Latina, el sudeste asiático, África subsahariana y China.1,2
El ser humano es el principal hospedero definitivo de este parásito, aunque también puede encontrarse en perros y gatos. Las manifestaciones clínicas suelen estar influidas por factores como la individualidad del hospedero (reacción inmunológica), los parásitos (número y localización) y los factores sociales.1
Pueden producirse 2 tipos de infecciones: la teniosis adulta del intestino, que ocupa la parte superior del yeyuno, y las formas larvarias que infectan los tejidos, fundamentalmente el músculo esquelético, el tejido celular subcutáneo, los ojos y el sistema nervioso central. Estas últimas se enquistan en 60 a 90 días y se les denomina cisticercos, los cuales pueden sobrevivir durante meses o años y cuando mueren, producen una reacción granulomatosa.2
Cuando el cisticerco se localiza en el cerebro, el paciente suele presentar un cuadro clínico determinado por cefalea, crisis convulsiva (ocurre en 65 % de los casos debido a la inflamación que rodea al cisticerco), alteración de la visión, inestabilidad, ataxia, confusión, hidrocefalia, meningitis (si se localiza en el espacio subaracnoideo) o accidente vascular encefálico; aunque el afectado también puede estar asintomático.2-6
Se diagnostica a través de la tomografía axial computarizada y la resonancia magnética, cuyas imágenes muestran los quistes, así como por medio de los métodos de determinación inmunológica: inmunoelectrotransferencia y ELISA (siglas en inglés de ensayo inmunoabsorbente ligado a una enzima) en placa.7-9
En cuanto al tratamiento, deben ser aplicados el albendazol y praziquantel, pero si el parásito se localiza en la región ventricular, con manifestaciones oculares, deben ser extraídos quirúrgicamente. Además, se usan los corticosteroides (dexametasona y prednisona) con vistas a disminuir el daño causado por el proceso inflamatorio.2,5
CASO CLÍNICO
Se presenta el caso clínico de una paciente de 41 años de edad, con antecedentes de salud, quien fuera remitida a la Clínica del Dolor del Hospital Clinicoquirúrgico Docente "Dr. Ambrosio Grillo Portuondo" de Santiago de Cuba por presentar cefalea migrañosa. Le fue aplicado tratamiento acupuntural (du 20, VB 21, VB 20, IG 4, Yintang, Yuyao, Taiyin) en un ciclo de 10 sesiones, con el cual presentó mejoría, de modo que se inició la siembra de catgut asociada al microsistema auricular (Vértex-Shenmen-ansiolítico-corazón-SNA) y se realizó un total de 4 siembras. La paciente mejoró por un período de aproximadamente 18 meses.
Al trascurrir ese tiempo, comenzó nuevamente la cefalea y la adulta fue tratada con los siguientes fármacos: benadrilina, dipirona y gravinol. No sanaba, por lo que fue remitida de nuevo a la Clínica del Dolor, donde se le aplicaron fármacopuntura y terapia floral. La cefalea no desapareció y empezaron otros síntomas como depresión, labilidad afectiva e insomnio. Se determinó que fuera valorada por un especialista en psiquiatría, quien diagnosticó depresión endógena (en marzo del 2011) y le indicó una terapéutica a base de imipramina, nitrazepam y amitriptilina. Además, se señaló continuar seguimiento médico en consulta externa.
La paciente continuó con cefalea más aguda y frecuente; asimismo, mostró lenguaje "tropeloso" ocasional y leve disminución del surco nasogeniano izquierdo. En mayo del 2011, se realizó interconsulta con medicina interna y se indicaron tomografía axial computarizada (TAC) de cráneo y electroencefalograma (EEG).
Exámenes complementarios
• TAC de cráneo: En los cortes tomográficos practicados no se observaron alteraciones encefálicas, ni compresión ni desvío del sistema ventricular. El tallo y cerebelo eran normales. No había imagen alguna de enfermedad cerebrovascular ni de proceso morboso expansivo intracraneal.
• EEG: Anormal, con signos de irritación focal localizado en las regiones parietotemporales de ambos hemisferios, el área central de la línea media y la región temporoparietal de hemisferio izquierdo.
Sobre la base de los resultados anteriores, la afectada fue remitida a consulta de neurología en julio del 2011, donde se le diagnosticó una cefalea vascular, de modo que se le prescribió tratamiento con medicina natural y tradicional. Regresó a la Clínica del Dolor, donde se le administraron acupuntura, homeopatía y terapia floral. Sin embargo, la paciente aún presentaba cefaleas con períodos de agudización y de calma; estos últimos se mantenían cada vez con menor frecuencia.
En abril del 2012 fue nuevamente valorada por un especialista en neurología debido a la persistencia de los síntomas. Fue remitida al psiquiatra por segunda vez porque habían empeorado la depresión y la labilidad afectiva; este le indicó psicometría y solicitó la evaluación de un oftalmólogo, quien diagnosticó astigmatismo hipermétrope compuesto en el ojo derecho y astigmatismo miópico simple en el ojo izquierdo, además de presbicia, de modo que comenzó a usar lentes.
Al mes siguiente, la paciente se mantuvo con cefalea sin regresión, que se hizo más aguda, unida a las manifestaciones neurológicas descritas anteriormente, por lo que fue llevada al Cuerpo de Guardia. Fue hospitalizada por la sospecha de un proceso expansivo intracraneal, a pesar de que el examen de fondo de ojo fue normal.
Luego de 8 a 10 horas repitió el cuadro clínico espontáneamente y fue aplicada acupuntura para disminuir o curar la parálisis facial, que desapareció en 8 días; por lo que se indicaron otros estudios.
Radiodiagnóstico
• Rayos X de cráneo: Negativo.
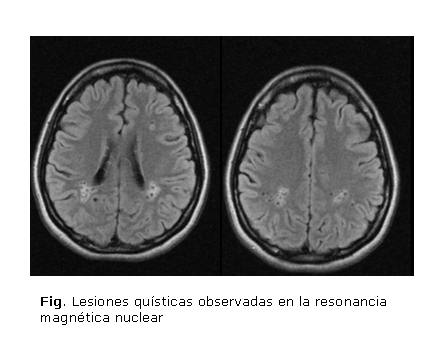
• Resonancia magnética nuclear (RMN): Numerosas imágenes de aspecto quístico con diámetro de 2 a 3 milímetros, que se manifestaban como hipointensas en T1 y FLAIR e hiperintensas en T2, en la región periventricular, predominantemente sobre las astas posteriores, rodeadas de edema de posible causa infecciosa. No dilatación del sistema ventricular. Las estructuras de la fosa posterior tenían forma e intensidad normales (figura).
Se concluyó que la paciente padecía una neurocisticercosis, diagnosticada mediante las imágenes de la RMN. Además, ella refirió que había criado cerdos en su hogar durante 5 o 6 años y en su centro laboral se consumía con frecuencia esta carne. Actualmente se encuentra bajo tratamiento médico.
COMENTARIOS
La entidad clínica descrita resulta poco frecuente en los hospitales de la provincia de Santiago de Cuba; sin embargo, dado que la carne de cerdo es la más consumida entre la población santiaguera, es necesario que se considere su posible presencia al atender a un paciente con un cuadro clínico similar.
Cabe agregar que la cisticercosis afecta 50 millones de personas en el mundo9 y actualmente hay que tenerla en cuenta en las personas con virus de la inmunodeficiencia humana/sida, a pesar de que algunos investigadores no encuentran relación.10
Se pudo observar que la cefalea es uno de los síntomas más frecuentes y el primero en aparecer, por lo que se hace necesario realizar un buen examen físico y un estudio exhaustivo en todos los afectados que acudan con este síntoma, incluido el fondo de ojo, con el cual se puede hallar papiledema.
REFERENCIAS BIBLIOGRÁFICAS
1. San Juan Orta D. Manifestaciones clínicas de la neurocisticercosis. Neurología. 2009; 24(5): 331-5.
2. Harrison TR. Helmintos. Cestodos. Teniosis solium y cisticercosis. En: Harrison TR. Principios de medicina interna. 16 ed. México DF: McGraw-Hill Interamericana; 2006.
3. Neurocisticercosis. En: Red Médica [citado 21 Sep 2012]. Disponible en: http://www.redmedica.com.mx/medicina/neurocisticercosis.html
4. Nash TE, Mahanty S, García HH. Corticosteroid use in neurocysticercosis. Expert Rev Neurother. 2011; 11(8): 1175-83.
5. Nash TE, García HH. Diagnosis and treatment of neurocysticercosis. Nat Rev Neurol. 2011; 7(10): 584-94.
6. Garcia HH, Rodriguez S, Dorny P. Diplopia, headaches and papilledema. N Engl J Med. 2012; 367(7):679-80.
7. Sahu R, Garg RK, Malhotra HS, Lalla R. Spastic foot-drop as an isolated manifestation of neurocysticercosis. BMJ Case Rep. 2012 [citado 16 Nov 2012]; 1136. Disponible en: http://casereports.bmj.com/content/2012/bcr-2012-006795.full.pdf+html
8. Mesraoua B, Deleu D, D'souza A, Imam YZ, Melikyan G. Neurocysticercosis presenting as a vertical one-and-a-half syndrome with associated contralesional horizontal gaze paresis. J Neurol Sci. 2012; 523(1-2): 250-3.
9. Gardner E, Chang M, Mancuso P, Chaney SE. Neurocysticercosis in pregnancy: not just another headache. Nurs Womens Health. 2012; 16(2): 118-24.
10. Parija SC, Gireesh AR. A serological study of cysticercosis in patients with HIV. Rev Inst Med Trop. 2009; 51(4): 185-9.
Recibido: 16 de noviembre de 2012.
Aprobado: 22 de diciembre de 2012.
Emma Luisa Sombert Limonta. Hospital Clinicoquirúrgico Docente "Dr. Ambrosio Grillo Portuondo", Carretera Central, km 21 ½, Melgarejo, Santiago de Cuba, Cuba. Correo electrónico:adela@medired.scu.sld.cu