My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
MEDISAN
On-line version ISSN 1029-3019
MEDISAN vol.21 no.3 Santiago de Cuba Mar. 2017
ARTÍCULO ORIGINAL
Factores de riesgo de enfermedad renal crónica en pacientes del municipio de II Frente
Risk factors of chronic renal disease in patients from the II Frente municipality
Dra. Gertrudis Torres Rondón, I Dr. Yoandri Bandera Ramos, I Dr. Pablo Yulior Ge Martínez I y Dr. Irlán Amaro Guerra II
I Hospital General Docente "Dr. Juan Bruno Zayas Alfonso", Universidad de Ciencias Médicas, Santiago de Cuba, Cuba.
II Facultad de Medicina No.1, Universidad de Ciencias Médicas, Santiago de Cuba, Cuba.
RESUMEN
Se realizó un estudio analítico observacional, de tipo caso-control, que incluyó a 65 pacientes (casos), atendidos en Consulta de Nefrología por presentar enfermedad renal crónica y 130 personas supuestamente sanas (controles), desde enero hasta diciembre del 2014, con vistas a determinar algunos factores de riesgo asociados a la aparición de dicha enfermedad en los consultorios de la zona urbana del municipio de II Frente. El sexo, los antecedentes patológicos familiares, la hipertensión arterial, la diabetes mellitus y el tabaquismo, estuvieron relacionados con la aparición de la enfermedad renal crónica. También se determinó el riesgo atribuible en expuesto porcentual para identificar aquellos factores predisponentes que al actuar sobre ellos, se lograría un mayor impacto en la población expuesta, a saber: hipertensión arterial, diabetes mellitus y tabaquismo.
Palabras clave: enfermedad renal crónica, factor de riesgo, hipertensión arterial, diabetes mellitus, tabaquismo.
ABSTRACT
An observational analytic case-control study, that included 65 patients (cases) was carried out. They were assisted in the Nephrology Service due to chronic renal disease and 130 supposedly healthy patients (controls), from January to December, 2014, aimed at determining some risk factors associated to the emergence of this disease in the doctor´s offfices of the urban area in II Frente. Sex, the family pathological history, hypertension, diabetes mellitus and nicotine addiction were related to the emergence of the chronic renal disease. The attributable risk in exposed percentage was also determined to identify those predisposing factors that when acting on them, a higher impact would be achieved in the exposed population, that is: hypertension, diabetes mellitus and nicotine addiction.
Key words: chronic renal disease, risk factor, hypertension, diabetes mellitus, nicotine addiction.
INTRODUCCIÓN
Se asume que la enfermedad renal crónica (ERC) tiene proporciones epidémicas y junto a las cardiacas, cerebrovasculares y el cáncer constituye una de las principales causas de mortalidad. Así, en Estados Unidos, el número de pacientes con insuficiencia renal crónica terminal (IRCT) ha aumentado más de 3 veces en las últimas 2 décadas, con una incidencia de 334 por cada millón de habitantes. Se proyecta que en el 2030 habrá aproximadamente 2,2 millones de pacientes que requerirán diálisis o trasplante.1,2 Asimismo, en Cuba, entre 2000-2009, la cifra de pacientes necesitados de métodos dialíticos creció a más del doble en relación con el número de enfermos.3 Teniendo en cuenta lo anterior, numerosos especialistas en nefrología plantean que mundialmente la ERC en su etapa terminal (con requerimientos de diálisis o trasplante renal) se ha convertido en un problema de salud. 4-6
Debido a sus repercusiones humanas, sociales, éticas, políticas, el grado de discapacidad que ocasiona y sus elevados gastos, esta entidad es considerada catastrófica.
Las situaciones de riesgo que favorecen la ERC son múltiples, según el modelo conceptual inicialmente publicado por la Fundación Nacional del Riñón (NKF, por sus siglas en inglés).4 Este modelo representa la ERC como un proceso continuo en su desarrollo, progresión y complicaciones; además, incluye las estrategias posibles para mejorar su evolución y pronóstico, así como los factores de riesgo en cada una de sus fases, los cuales se clasifican como sigue:
- Factores de susceptibilidad a ERC: aumentan la posibilidad de desarrollar dicha enfermedad.
- Factores iniciadores: aquellos que pueden iniciar directamente el daño renal.
- Factores de progresión: pueden empeorar y acelerar el deterioro de la función renal.
Algunos factores predisponentes pueden ser a la vez de susceptibilidad, iniciadores y de progresión; de ellos son potencialmente modificables: diabetes mellitus, obesidad, hipertensión arterial (HTA), tabaquismo y dislipemia.
El control de estos factores puede evitar el inicio del daño renal y favorecer la regresión de la enfermedad en fases iniciales, además de ralentizar su progresión cuando ya existe. La identificación precoz de los pacientes con dicha afección permite realizar tratamientos que limitan la progresión del daño renal y modificar los factores de riesgo asociados que contribuyen al aumento de la morbilidad en los afectados. En esta labor de detección juegan un papel fundamental los equipos de atención primaria, dado que, en sus estadios iniciales, la ERC es habitualmente asintomática; su identificación suele tener lugar de forma accidental o en análisis solicitados a pacientes de riesgo (hipertensos o diabéticos).
Ahora bien, al conjunto de medidas encaminadas a corregir estos factores que aceleran la enfermedad renal se le conoce como renoprotección. En el municipio de Santiago de Cuba la prevalencia de ERC es muy elevada, lo cual constituye además una de las principales causas de muerte; sin embargo, poco o nada se ha investigado acerca de las posibles causas de dicha enfermedad en este medio. Ante esta situación, los autores se propusieron determinar algunos factores de riesgo asociados a la aparición de la enfermedad renal crónica en los consultorios de la zona urbana.
MÉTODOS
Se realizó una investigación analítica observacional, de tipo caso-control, que incluyó a todos los individuos, pertenecientes a los consultorios de la zona urbana del municipio de II Frente (Policlínico "Eduardo Mesa Llul"), desde enero hasta diciembre del 2014.
El universo de estudio estuvo constituido por 195 pacientes; 65 atendidos en Consulta de Nefrología por presentar enfermedad renal crónica (casos) y 130 supuestamente sanos (controles).
• Criterios de selección
- Casos: todos los pacientes que fueron atendidos en la Consulta de Nefrología del municipio, quienes presentaron durante, al menos 3 meses, un filtrado glomerular inferior a 60 mL/min/1,73 m2 o superior a 60mL/min/1,73 m2 y marcadores de daño renal, lo cual permitió considerar la existencia de una enfermedad renal crónica.
- Controles: afectados que asistieron a Consulta de Medicina Interna por diferentes causas, en los cuales no se constató la presencia de ERC.
Se determinó el filtrado glomerular mediante método matemático a través de la fórmula de Cockcroft-Gault y marcadores de daño renal, lo cual permitió considerar la existencia o no de ERC, cuya selección se realizó mediante la aplicación de un muestreo simple aleatorio y se confeccionó un listado ordenado de todos los pacientes. Luego, a través de una tabla de números aleatorios (auxiliados por el procesador estadístico Epidat), se seleccionaron los individuos y se escogieron 2 controles por caso visto, cuyos números asociados en el listado fueron menores o iguales que el tamaño de la población.
RESULTADOS
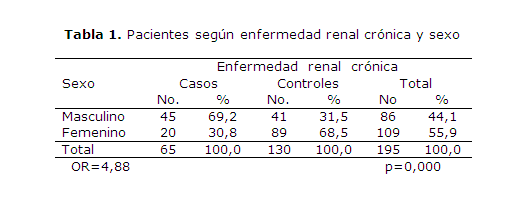
En la tabla 1 se observa un predominio del sexo femenino (55,9 %); sin embargo, en los enfermos con daño renal primaron los varones (69,2 %), mientras que en quienes no presentaron este daño prevalecieron las féminas (68,5%), con un nivel de significación de 5 % y una asociación estadísticamente significativa entre el sexo y la ERC.
La edad promedio de los pacientes con ERC fue de 52,1 años y de 53,2 en aquellos que no la padecían; estas diferencias no fueron estadísticamente significativas (p=0,88).
Como muestra la tabla 2, 44,6 % de los pacientes tenían antecedentes de ERC, con predominio de los casos (55,4 %), para un nivel de significación de 5 %, de lo cual se infiere que la proporción de afectados con antecedentes fue significativamente superior en los que presentaron la enfermedad; por tanto, se asume que es 1,92 veces más probable desarrollar ERC si han existido antecedentes familiares de esta afección.
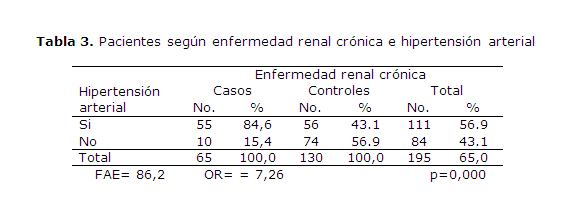
En la casuística (tabla 3) existió un liderazgo de pacientes con hipertensión arterial (56,9 %), hallazgo más evidente en los aquejados de ERC (84,6 %), pues de aquellos que no la padecían solo 43,1 % eran hipertensos; estas diferencias fueron altamente significativas (nivel de significación de 5 %). Asimismo, los pacientes con HTA tuvieron un riesgo 7 veces mayor (OR=7,26) de desarrollar una ERC que los no hipertensos. Según la fracción atribuible en expuesto porcentual (FAE) 84,6 % de los afectados con ERC e hipertensión arterial pudieran evitarse o disminuir la incidencia de la primera si se eliminara la segunda.
De forma genérica, la mayoría de los pacientes estudiados no presentaron diabetes mellitus (54,9 %); sin embargo, la manifestación de dicha enfermedad difiere según la tenencia o no de una ERC. Ahora bien, se observó un predominio de individuos no diabéticos en los controles con 66,2 %, mientras que en el grupo de casos la frecuencia de pacientes con dicha afección estuvo más marcada con 67,7 y 32,3 % respectivamente, con un nivel de significación de 0,05; por tanto, existió una asociación estadísticamente significativa entre la diabetes mellitus y la aparición de la enfermedad renal crónica (tabla 4)
Resulta hasta 4,1 veces más probable padecer una ERC si se tiene diabetes mellitus; la fracción atribuible en expuesto porcentual muestra además la importancia de prevenir esta última que constituye un factor de riesgo, pues 75,6 % de los pacientes con ambas afecciones pudieran disminuir, en el caso hipotético, que se eliminara la segunda.
En la serie (tabla 5) se encontró que 54,4 % de los individuos eran fumadores, lo cual fue superior en los casos (70,8 %) que en los controles (46,2 %), para un nivel de significación de 5%; además, los pacientes con ese hábito tienen 2,82 veces más posibilidades de padecer una ERC que quienes no lo practican.
DISCUSIÓN
En un estudio se mostró elevada prevalencia de ERC en la población (17,9 %;139 por cada 775 personas) donde 1 de cada 4 hombres (25,7%; 88 por cada 343) y más del doble de las mujeres tenían la enfermedad (11,8 %; 51 por cada 432).5 En otras investigaciones relacionadas con esta temática, entre ellas la realizada por Santa Cruz et al 6 en la provincia de Camagüey, se halló que el deterioro crónico de la función renal aparecía mayormente en personas que se encontraban en la sexta década de la vida, con factores de riesgo asociados sobre todo del sexo masculino, lo cual coincide con la casuística de esta investigación.
Por otra parte, la presencia de antecedentes de enfermedad renal crónica en la historia familiar, sobre todo en familiares de primera consanguinidad, se relaciona con la aparición o desarrollo de daño renal crónico.7 Al respecto, los resultados encontrados en este trabajo coinciden con otro estudio5 donde se hallaron antecedentes familiares de ERC en 51,6 % de los participantes y también con una investigación realizada en Chile,8 en la cual se demostró que la presencia de familiares de pacientes con diálisis o que han recibido un trasplante renal tienen mayor riesgo de desarrollar una ERC que quienes no tienen este antecedente.
La hipertensión arterial constituye una de las causas que más inciden en la aparición de insuficiencia renal, siendo la nefropatía hipertensiva (complicación renal de la hipertensión) la segunda en el mundo y primera en esta provincia.3 La prevalencia de HTA en este estudio fue superior a la notificada en otros.7,9,10
Teniendo en cuenta los resultados anteriores, para el control tensional en pacientes con alto riesgo de desarrollar la enfermedad renal se recomienda considerar cifras inferiores a 130/80 mmHg; incluso en afectados con proteinuria superior a 1 g/día. De igual manera, algunos autores aconsejan una reducción más marcada de la presión arterial, por debajo de 125/75 mmHg.10,11
Recientemente, la Sociedad Europea de Hipertensión ha recomendado el control de la tensión arterial cercano a 130/80 mmHg en pacientes con alto riesgo cardiovascular; sin embargo, excluye a los afectados con enfermedad renal. Esta revisión de los objetivos concuerda con los resultados de algunas investigaciones recientes, tales como extensión del Estudio de hipertensión y enfermedad renal en afroamericanos (AASKD, por sus siglas en inglés)12,13 y Acción para controlar el riesgo cardiovascular en la diabetes (ACCORD, por sus siglas en inglés) donde un objetivo de control con menos de 120/80 mmHg no se acompaña de beneficio a la función renal. Por otro lado, los resultados de la investigación sobre acción en diabetes y enfermedades vasculares (ADVANCE, por sus siglas en inglés)14 sostienen el beneficio de un objetivo tensional estricto en pacientes con nefropatías. Igualmente, aquellos afectados con enfermedad renal y proteinuria pueden beneficiarse con una mayor reducción de la presión arterial.
La diabetes mellitus constituye un factor predisponente de deterioro renal que puede presentar durante su evolución algún grado de neuropatía; por ello es la primera causa de inclusión de enfermos en planes de diálisis y trasplante, a escala mundial. En la hiperfiltración y primeras fases de la nefropatía, la hiperglucemia por un mecanismo insulinodependiente, actúa sobre el túbulo proximal renal y produce incremento en la reabsorción de sodio. Esta sobrecarga salina incrementa la presión arterial y puede revertir o mejorar este efecto con la restricción de sal. Por otra parte, la hiperglucemia crónica favorece el paso de agua libre del espacio intracelular al extracelular y contribuye a una expansión de la volemia. Los resultados encontrados en este estudio son semejantes a lo expresado por Hunsicker et al,15 quienes plantean que la corrección de los factores de riesgo, entre los cuales se encuentra la diabetes mellitus, ha demostrado prevenir la progresión de la ERC y disminuir el riesgo cardiovascular en la población en sentido general.15
El hábito de fumar representa uno de los factores directos involucrados en la progresión de la enfermedad renal. También se conoce que es uno de los principales factores de riesgo cardiovascular, siendo las complicaciones de este tipo la principal causa de muerte en los pacientes con la citada afección. En tal sentido, desde hace algunos años se obtienen datos sobre la asociación entre el hábito de fumar y el deterioro de la función renal en la población.16
Los mecanismos involucrados en el daño renal inducido por el tabaquismo incluyen: disfunción de células endoteliales, activación de factores de crecimiento (endotelina I, angiotensina II y TGF-β1), efectos tubulotóxicos, estrés oxidativo, alteraciones en la coagulación y resistencia a la insulina. Varios estudios vinculan el consumo de tabaco con la exposición alimenticia a: cadmio, plomo, sílice, mercurio y otros metales de forma prolongada; también se relaciona con disfunción tubular, acumulación en la corteza renal y aparición temprana de nefropatía diabética.4 La nicotina, al intervenir en la elevación de la presión arterial, favorece la progresión de la ERC. Asimismo, el aumento de la tensión arterial se debe a un incremento del gasto cardiaco y de la resistencia vascular periférica. En los fumadores parece estar alterado el ritmo circadiano de la PA y además el tabaco reduce el efecto de algunos antihipertensivos (betabloqueantes, amlodipino).2,17 Diversos hallazgos sobre las alteraciones inducidas por el tabaco en los riñones (engrosamiento pared arteriolar, proliferación de la íntima, a nivel sobre todo de la arteria renal y arteriolas intrarrenales), muestran que la mayoría de las ERC en población fumadora se deben a nefroesclerosis.
Se pudo concluir que el sexo, los antecedentes patológicos familiares, la hipertensión arterial, la diabetes mellitus y el tabaquismo son factores de riesgo que se asocian a la aparición de la enfermedad renal crónica en el municipio de II Frente. Se debe realizar un control efectivo de los 3 últimos para reducir la incidencia de dicha enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. Coresh J, Astor B, Sarnak MJ. Evidence for increased cardiovascular disease risk in patients with chronic kidney disease. Curr Opin Nephrol Hypertens. 2004; 13(1):73-81.
2. KDIGO 2012. Clinical practice guideline for the evaluation and management of chronic kidney disease. Kidney Int (Suppl). 2013; 3(1):1-308.
3. Pérez Oliva Díaz JF. Enfermedad renal crónica. En: Programa enfermedad renal, diálisis y trasplante. Cuba: Instituto Nacional de Nefrología "Dr. Abelardo Buch López"; 2012.
4. Levey AS, Stevens LA, Coresh J. Conceptual model of CKD: applications and implications. Am J Kidney Dis. 2009; 53 (3 Suppl 3):S4-16.
5. Fernández Fresnedo G, Sánchez Plumed J, Arias M, Del Castillo Caba D, López Oliva MO. Factores de progresión de la enfermedad renal crónica. Mecanismos no inmunológicos. Nefrología. 2009; 29(Sup. 1):16-24.
6. Santa Cruz PL, Pereira Castro I, Collot David J. Prevalencia de la insuficiencia renal crónica. Estudio en una población abierta en Camagüey. Importancia de la atención primaria de salud. La Habana: II Simposio Nacional de Nefrología; 1993.
7. Otero A, de Francisco A, Gayoso P, García F. Prevalence of chronic renal disease in Spain: results of the EPIRCE study. Nefrología. 2010; 30(1):78-86.
8. Flores JC, Alvo M, Borja H, Morales J, Vega J, Zúñiga C, et al. Enfermedad renal crónica: Clasificación, identificación, manejo y complicaciones. Rev Méd Chile. 2009; 137(1):137-77.
9. D'Achiardi Rey R, Vargas JG, Echeverri JE, Moreno M, Quiroz G. Factores de riesgo de enfermedad renal crónica. Rev Fac Med. 2011 [citado 8 Jun 2016]; 19(2). Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-52562011000200009
10. Herrera Valdés R, Almaguer López M. Estudio epidemiológico en la comunidad de la enfermedad renal crónica, enfermedad cardiocerebrovascular, hipertensión arterial y diabetes mellitus. Estudio ISYS, Isla de la Juventud, Cuba. La Habana: Editorial Ciencias Médicas; 2008. p. 419.
11. Martínez Castelao A, Górriz JL, Bover J, Segura de la Morena J, Cebollada J, Escalada J, et al. Documento de consenso para la detección y manejo de la enfermedad renal crónica. Nefrología. 2014 [citado 28 Dic 2014]; 34(2). Disponible en: http://www.revistanefrologia.com/es-publicacion-nefrologia-articulo-documento-consenso -deteccion-manejo-enfermedad-renal-cronica-X0211699514053919
12. Mancia G, De Backer G, Dominiczak A, Cifkova R, Fagard R, Germano G, et al. 2007 guidelines for the management of arterial hypertension: The task force for the management of arterial hypertension of the european society of hypertension (ESH) and of the european society of cardiology (ESC). J Hypertens. 2007; 25(6): 1105-87.
13. Mancia G, Laurent S, Agabiti Rosei E, Ambrosioni E, Burnier M, Caulfield MJ, et al. Reappraisal of European guidelines on hypertension management: a European Society of hypertension task force document. J Hypertens. 2009; 27(11):212158.
14. Appel LJ, Wright JT, Greene T, Agodoa LY, Astor BC, Bakris GL, et al. Intensive blood-pressure control in hypertensive chronic kidney disease. N Engl J Med. 2010; 363(10):918-29.
15. Hunsicker LG, Adler S, Caggiula AW, England BK, Greene T, Kusek JW, et al. Predictors of the progression of renal disease in the Modification of Diet in Renal Disease Study. Kidney Int. 1997; 51(6):1908-19.
16. Informe anual del registro SEN-ONT. Las Palmas de Gran Canaria: 42º Congreso Anual SEN; 2012.
17. Levey AS, Coresh J. Chronic kidney disease. Lancet. 2012; 379(9811):165-80.
Recibido: 16 de abril de 2016.
Aprobado: 14 de octubre de 2016.
Gertrudis Torres Rondón. Hospital General Docente "Dr. Juan Bruno Zayas Alfonso", avenida Cebreco, km 1½, reparto Pastorita, Santiago de Cuba, Cuba. Correo electrónico: yoandri@hospclin.scu.sld.cu