Introducción
El accidente vascular isquémico (AVI) lo ocasiona el bloqueo u oclusión en la vasculatura cerebral. Es un infarto en un lugar del cerebro, producido por un trombo formado en una arteria cerebral o por un émbolo desarrollado en algún sitio del cuerpo, que viaja en la corriente sanguínea hasta alojarse en una arteria del cerebro.1
De 80 % de los ACV isquémico, entre 40-50 % ocurren son oclusión de los grandes vasos, 25 % por infartos lacunares; mientras que 5 % por embolia, alteraciones sanguíneos y por oclusión no ateromatosa, respectivamente.1
Según la Organización Mundial de la Salud (OMS), la enfermedad cerebrovascular (ECV) se caracteriza por un rápido desarrollo de signos clínicos de alteración focal o global de la función cerebral, con síntomas que duran 24 horas o más, que conducen a la muerte sin otra causa diferente a la vascular.2
La causa más frecuente de ECV isquémica es la aterosclerosis, aunque existen múltiples motivos, a saber: enfermedad oclusiva arterial de pequeños vasos, encefalopatía hipóxica isquémica, trombosis venosa y de los senos durales, jaqueca, encefalopatía hipertensiva, disección arterial, vasculitis, lupus eritematoso sistémico, poliarteritis nudosa y drepanocitosis, entre otras.3
Como bien se conoce, los factores de riesgo son las circunstancias que exponen a los individuos durante el estado de aparente salud a una posibilidad aumentada de contraer una enfermedad; no obstante, si estos se controlan se logra disminuir considerablemente la incidencia, prevalencia y mortalidad por estas enfermedades.3
Entre los factores de riesgo más importantes figuran las características individuales y el estilo de vida que incluyen el hábito de fumar, el sedentarismo, el alcoholismo, la obesidad, la edad y el sexo, por citar algunos.4,5) En relación con las enfermedades y marcadores biológicos sobresalen la hipertensión arterial (HTA), las enfermedades cardíacas (arritmias, cardiopatía isquémica, la hipercolesterolemia y la diabetes mellitus.6
Por su parte, el infarto cerebral es el conjunto de manifestaciones clínicas, radiográficas o patológicas que aparecen como consecuencia de la alteración cualitativa o cuantitativa del aporte circulatorio a un determinado territorio encefálico, que determina un déficit neurológico de más de 24 horas de duración, lo cual es expresión de necrosis hística.5
Si bien el examen clínico debe regir la atención a los pacientes, no constituye por sí solo un método definitivo para distinguir las variadas formas de la ECV, por lo cual es importante el uso de medios de diagnóstico basado en imágenes, como la tomografía axial computarizada (TAC), que permite investigar aspectos morfológicos y funcionales del cerebro, tanto en condiciones normales como patológicas.7,8,9
Este moderno equipo permite conocer los cambios más tempranos relacionados con el infarto cerebral en las primeras 24-48 horas, como el efecto de masa moderado, la pérdida de la limitación entre las sustancias blanca y gris o la disminución de la densidad.10
La ECV, alterna entre la segunda y tercera causa de muerte en el país y afecta fundamentalmente a los mayores de 65 años, con una tendencia a aumentar en los grupos de edades más jóvenes.11) Al respecto, en la provincia de Santiago de Cuba egresan anualmente 2 400 pacientes con dicha enfermedad y, a medida que se incrementa la expectativa de vida, también aumentan los riesgos y, por tanto, la prevalencia. Todo esto, unido a los largos períodos de hospitalización, las secuelas que produce, los gastos en rehabilitación y las pérdidas laborales por incapacidad, hace que sea una de las enfermedades más costosas, pues afecta la economía de la medicina, de la familia y del individuo. Realmente, las elevadas tasas de mortalidad que se registran constituyen un problema en ascenso, tanto en el mundo como en Cuba.4
En el Hospital Provincial Docente Clinicoquirúrgico Saturnino Lora Torres de esta provincia, en los últimos 5 años fueron atendidos 1 803 pacientes con el diagnóstico de accidente cerebrovascular (ACV), de los cuales 1 197 (66,3 %) correspondieron a la enfermedad cerebrovascular isquémica. Definitivamente, urge que todo el personal de la salud que tenga que laborar directamente con estos pacientes conozca las características clínicas y tomográficas que presentan, de ahí el objetivo del presente estudio.
Métodos
Se efectuó un estudio descriptivo y transversal de 269 pacientes con infarto cerebral, ingresados en el Servicio de Medicina Interna del Hospital Provincial Docente Clinicoquirúrgico Saturnino Lora Torres de Santiago de Cuba, desde enero hasta diciembre de 2019, a quienes se les realizó TAC en ese período.
Se tuvieron en cuenta algunas variables clínicas y tomográficas, entre las cuales figuraron: edad (según los grupos de edades siguientes: 20- 29; 30-39; 40-49; 50-59; 60-69; 70-79; 80-89; 90 y más), sexo (masculino y femenino), enfermedades asociadas y factores de riesgo (hipertensión arterial, diabetes mellitus, cardiopatías, epilepsia, migraña, insuficiencia renal, enfermedad de Parkinson, enfermedad cerebrovascular anterior, hiperlipidemias, hábito de fumar y alcoholismo), color de la piel (negra y blanca), manifestaciones clínicas (alteraciones motoras, afectación de la conciencia, trastorno del lenguaje, relajación de esfínteres, cefalea, trastorno visual, vómito, convulsión, alteración del equilibrio, amnesia y rigidez de la nuca), resultados tomográficos (negativos, indirectos, directos de infarto cerebral) evolución (satisfactoria sin secuelas, mejorado con secuelas y muerte).
La información se obtuvo de la base de datos de los pacientes con dicho diagnóstico y mediante la revisión de la historia clínica de cada uno de ellos. Se procesó a través del paquete estadístico SPSS, versión 11,5 que permitió la elaboración de tablas y gráficos. Como medida de resumen se utilizó el porcentaje.
Resultados
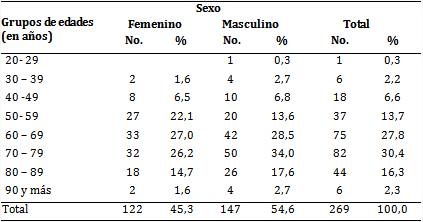
En esta casuística (tabla 1) predominaron el sexo masculino (54,6 %) y el grupo etario de 70-79 años (30,4 %), seguido por el de 60-69 (27,8 %) y por el de 80-89 (16,3 %).
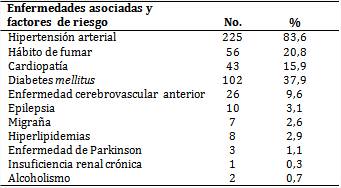
Según se muestra en la tabla 2, entre los factores de riesgo preponderantes figuraron la hipertensión arterial (83,6 %), la diabetes mellitus y el tabaquismo, en ese orden.
Entre las manifestaciones clínicas (tabla 3) sobresalieron las alteraciones motoras en 206 pacientes (76,5 %), la afectación de la conciencia y el trastorno del lenguaje (51,3 y 50,5 %, respectivamente).
Como se aprecia en la tabla 4, en 38 pacientes (57,5 %) los resultados de la tomografía fueron negativos antes de las 24 horas de evolución, no así al repetirlos a las 48 horas.
De los 269 pacientes, 172 mejoraron con secuelas (64,0 %); 73 evolucionaron satisfactoriamente, sin secuelas (27,0 %) y 24 fallecieron (9 %).
Discusión
Las enfermedades cerebrovasculares predominan en las edades avanzadas de la vida y ocupan la tercera causa de muerte en países desarrollados. En Cuba afectan alrededor de 5 % de la población mayor de 65 años y representan de 9-10 % de los fallecidos.
El grupo etario de 60 años y más, por sí solo, constituye un factor de riesgo para las enfermedades cerebrovasculares en ambos sexos; mientras que para las féminas se incrementa principalmente después de la menopausia.
El sexo es un factor de riesgo para diferentes tipos de ictus. La aterosclerosis carotídea extracraneal es más frecuente en varones y la intracraneal en las mujeres, en las que las lesiones carotídeas ateroscleróticas son más graves.
Varios autores6,12 plantean el predominio de la hipertensión arterial como factor de riesgo, por lo que está demostrada la relación causa-efecto entre esta y las ECV.
Al respecto, Nentwich LM,8) en un estudio de 1 991 pacientes con ACV en 74 hospitales públicos y privados, describió que 83 % fueron eventos isquémicos y 17 % hemorrágicos; también refirió que el principal factor de riesgo resultó ser la hipertensión arterial sistémica (81,6 %), lo que coincide con lo obtenido en esta casuística.
En una investigación llevada a cabo en Santiago de Cuba durante un bienio, Berenguer y Pérez13) identificaron que la edad (mayores de 60 años), la hipertensión arterial, la obesidad, el sedentarismo y la dislipidemia fueron los factores de riesgo de los accidentes cerebrovasculares. También refirieron que el tabaquismo aumentó el riesgo relativo de la ECV isquémica a 1,56 en los hombres y a 1,86 en las mujeres; mientras que el sedentarismo también se asoció con la enfermedad, por lo que los hallazgos anteriores son similares a los del presente estudio.
De acuerdo con lo que se ha venido analizando, la mejor prevención de los accidentes cerebrales se logra con el adecuado control de la hipertensión arterial, de la diabetes mellitus, así como de factores de riesgo como el tabaquismo, la dieta inadecuada, entre otros, de ahí la importancia de normalizar los valores de colesterol en sangre mediante el control de la dieta y de la práctica de ejercicios físicos.14
Arch et al15 observaron en su estudio afectaciones de las funciones motoras, sensitivas, mental, perceptiva y del lenguaje, aunque las manifestaciones neurológicas de estas alteraciones pueden variar en relación con la localización y la extensión de las lesiones; resultados que concuerdan con los encontrados en esta investigación.
El diagnóstico mediante tomografía resulta polémico a partir de la diversidad de resultados en las diferentes series. Al respecto, se ha expresado que tiene un alto índice de sensibilidad, pues la imagen se obtiene inmediatamente después de producida la lesión, lo cual posibilita un diagnóstico muy confiable para establecer el tratamiento adecuado;16) por el contario, un gran número de los integrantes de esta serie no presentaron indicio de lesión en las primeras 24 horas , de manera que no deben hacerse antes de este período y, por tanto, ante un estudio negativo con síntomas sugerentes de la enfermedad debe realizarse una tomografía evolutiva.
Los hallazgos de la TAC en pacientes con infarto cerebral agudo evolucionan con el tiempo. Aunque casi 60 % de las imágenes obtenidas en las primeras horas son normales, a menudo es posible reconocer varios signos precoces de ictus agudo con menos de 4-6 horas de ocurrido.7
Autores como González et al17) plantean en su serie que al evaluar la condición al alta médica y una vez excluidos los fallecidos, 48 % de los pacientes se encontraban aún en condiciones de incapacidad moderada a grave.
Por su parte, otros autores18 destacan que actualmente fallecen en los 3 primeros meses entre 16 y 23 % de los afectados; en tanto 25 % logra una recuperación funcional total, lo que deja 55 % de los casos con un diverso grado de incapacidad y dependencia, evaluados al tercer mes y al año, lo que guarda cierto grado de similitud con esta serie.
De todas las enfermedades cerebrovasculares, la isquemia cerebral es la de mayor incidencia y prevalencia, de manera que constituye la afección neurológica que más discapacidad e institucionalización ocasiona, pero su alta supervivencia no está aparejada a una recuperación total, pues hasta 90 % de quienes la padecen presentan secuelas que incapacitan al individuo para su autonomía en las actividades de la vida diaria, lo que genera una demanda de cuidados y un considerable gasto sanitario y social.19) Afortunadamente, hoy día se cuenta con estrategias y tratamientos que permiten a los pacientes evolucionar favorablemente, con la consiguiente mejora de la supervivencia y la recuperación.
En sentido general se plantea que solo uno de cada 4 pacientes con enfermedad cerebrovascular de tipo isquémica muere y esta proporción aumenta según se incrementan los factores de riesgo.20
Los novedosos medios de diagnóstico como la tomografía axial computarizada y los tratamientos más efectivos disponibles hoy día están dirigidos a las causas subyacentes del evento inicial, por lo que prevenir la repetición del ataque y reducir los factores de riesgo permitirá en un futuro no muy lejano minimizar las funestas secuelas de esta enfermedad. Al respecto, los progresos logrados en los últimos años permiten vislumbrar un futuro promisorio en la prevención y tratamiento de quienes presentan esta terrible enfermedad.
Se concluye que la ECV isquémica predominó en pacientes de edades avanzadas y la hipertensión arterial fue el principal factor de riesgo; asimismo, el déficit motor resultó ser el síntoma predominante, con una evolución favorable mayoritariamente con secuelas. Por otra parte, la tomografía antes de las 24 horas demuestra una baja positividad y los hallazgos evolucionan con el tiempo, aunque es posible reconocer varios signos precoces de ictus agudo en menos de 4-6 horas.