INTRODUCCIÓN
Los desórdenes eosinofílicos gastrointestinales descritos por primera vez por Kaijser en 1937, son un grupo heterogéneo de trastornos poco frecuentes que afectan tanto a niños como adultos, sin preferencia de género. Se caracterizan por la presencia de un intenso infiltrado eosinofílico en la histopatología de uno o múltiples segmentos desde el esófago hasta el recto, donde se describen trastornos órgano específicos: esofagitis, gastritis, gastroenteritis y colitis eosinofílica (CE), en dependencia de la zona afectada y en ausencia de causas conocidas de eosinofilia tisular (reacciones medicamentosas, infecciones parasitarias, malignidad, enfermedades extraintestinales).1,2,3
La afectación de colon y recto (colitis eosinofílica), tiene una baja incidencia y se presenta de uno a 20 habitantes por cada 100,000, la etiología es poco clara, pero se ha determinado que hay un componente genético y alérgico importante: el 16 % de los pacientes presentan familiares con desórdenes similares, el 80 % tienen evidencia de atopia y el 62 % sensibilidad alimentaria; esta última provocada por la alergia a la proteína de leche de vaca, es la más frecuente.1,3,4
En el tracto gastrointestinal es habitual encontrar eosinófilos encargados de la inmunidad innata parasitaria, regulación de linfocitos, presentación de antígenos y vigilancia tumoral. El reclutamiento de los eosinófilos desde la circulación periférica hasta los tejidos, se logra por la IL-5, una citoquina producida por células Th2 que induce el crecimiento, diferenciación, activación y supervivencia de los eosinófilos, estos a su vez poseen diversas citocinas, quimiocinas (eotaxin 1), que al liberarse producen daño tisular con inflamación crónica y posterior fibrosis; mecanismos responsables del desarrollo de la enfermedad.3,5,6
Las manifestaciones clínicas son variables y los síntomas están condicionados por la capa intestinal que esté infiltrada por eosinófilos. La enfermedad que predomina en mucosa es la forma más común de la enterocolitis eosinofílica que ocasiona enteropatía perdedora de proteína, dolor abdominal, náuseas, vómitos, malabsorción, malnutrición, y diarrea sanguinolenta. En la muscularis propia prevalece la enfermedad que se manifiesta con obstrucción intestinal y engrosamiento de la pared intestinal, esto ocasiona invaginación intestinal, perforación y vólvulos; la manifestación clínica en serosa es la presencia de ascitis secundaria a la inflamación local que afecta al peritoneo visceral adyacente.3,4,6
La eosinofília periférica está ausente en casi el 20 % de los pacientes, por lo que no se considera un criterio diagnóstico.7
Los cambios endoscópicos son inespecíficos, pues pueden presentarse edema, pérdida del patrón vascular normal, eritema en parches, hiperplasia linfonodular e incluso, ulceraciones superficiales, y en algunos casos la mucosa puede tener una apariencia normal.3,4
La biopsia suele evidenciar grupos de eosinófilos que infiltran la lámina propia, es frecuente que sea extensivo a la submucosa a través de la muscular propia, y con un gradiente eosinofílico de proximal a distal, con la mayor densidad (mayor de 20/campo de alto poder) sobre todo en el ciego.4
Los corticoesteroides son el tratamiento de primera elección con excelentes resultados y tolerancia, en especial las formas con afectación serosa y muscular en las que se consigue la reversión de los cuadros obstructivos en pacientes que ha sido diagnosticados, sin necesidad de tratamiento quirúrgico.4,7
Un número importante de pacientes con gastroenteritis eosinofílica permanecen sin diagnóstico o no son reportados, por lo que se requiere una alta sospecha diagnóstica. La localización más frecuente es la gástrica y duodenal, la afectación exclusiva del colon excepcional y la toma de su capa muscular en forma de obstrucción intestinal es la menos frecuente; (6, 7,8) por lo que se consideró importante presentar este caso.
PRESENTACIÓN DEL CASO
Paciente femenina, de la raza blanca, 12 años de edad, con antecedentes de episodio de dolor y distensión abdominal. Es evaluada en el servicio de urgencia del Hospital Pediátrico Docente Pepe Portilla de Pinar del Río, por dolor en región lumbar que se irradiaba al hipogastrio, de cinco días de evolución.
Síntomas: intensificación del dolor abdominal, rechazo al alimento, vómitos postprandiales precoz y temperatura de 37,4°C.
Examen físico: piel pálida, boca seca, abdomen: ligeramente distendido en hipogastrio, suave, depresible, no reacción peritoneal, timpánico a la percusión, aislados ruidos hidroaéreos.
Por tal motivo, se interconsulta el caso con el servicio de cirugía y radiología.
Se le realizan exámenes complementarios:
Ultrasonido abdominal: se constata escasa cantidad de líquido libre en cavidad, que bordea la cara posterior del bazo, desde el polo superior y en ángulo parieto-cólico derecho e inter-asas. Gran cantidad de gases que ocupan todo el epigastrio y mesogastrio. Hígado de tamaño normal, con aumento de la ecorrefrigencia peri-vascular hepática. Vejiga vacía.
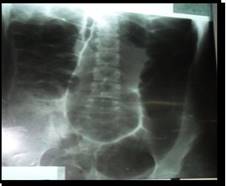
Rx abdomen simple: se visualizan asas intestinales gruesas, distendidas de forma marcada, en toda su extensión (fig.1), con edema de su pared. En la vista de pie, presencia de niveles hidroaéreos en escalera, y gas en la proyección de la excavación pélvica (fig.2).
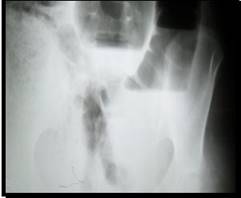
Fig. 2 Rx abdomen simple: niveles hidroaéreos, presencia de gas en la proyección de la excavación pélvica.
Analíticas completas de sangre y de heces: normal.
Por el estado clínico de la paciente, con signos clínicos y radiológicos de un íleo mecánico, se decide traslado a unidad de cuidados intensivos pediátricos (U.C.I.P.), con el siguiente tratamiento: vía oral suspendida, sonda nasogástrica abierta a bolsa, oxigenación por catéter nasal, sonda rectal, administración de volumen a 20 cc/kg.
A las dos horas de ingreso en UCIP persisten los signos de deshidratación, a pesar del aporte de volumen en cantidad de 45 ml/kg/h, el abdomen se mantiene distendido y doloroso a la palpación, con ruidos hidroaéreos de lucha. Se decide realizar radiografía de abdomen simple anteroposterior y lateral evolutiva, donde se observa gran dilatación de asas intestinales, con edema interasas, presencia de niveles hidroaéreos, no gas en recto. Se discute en conjunto con cirugía y es llevada al quirófano con diagnóstico presuntivo de obstrucción intestinal mecánica.
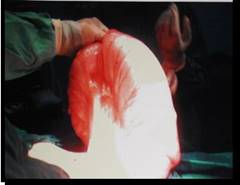
Informe operatorio: marcada distensión de todo el colon, con prevalencia del sigmoide y colon descendente (fig.3). Se revisa de manera externa todo el intestino delgado y grueso (fig.4) y no se encuentra lesión orgánica de pared, ni brida congénita como causa de la distensión. Se toma muestra para biopsia.
Por los hallazgos encontrados en la cirugía se realiza evaluación conjunta con cirugía, gastroenterología, y ante la sospecha de enterocolitis eosinofílica se inicia tratamiento esteroideo con una mejoría clínica y radiológica a las 72 horas. Durante su estadía hospitalaria se recibe informe de la biopsia.
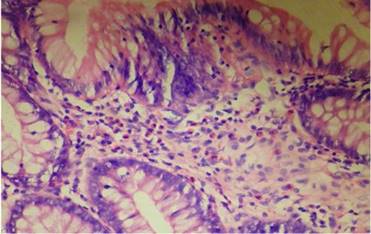
Informe: fragmento de mucosa con extensión a la capa muscular colónica, que muestra infiltración intensa, de eosinófilos, en toda la pared. (Fig.5) Presencia de células ganglionares maduras.
DISCUSIÓN
La infiltración exclusiva del colon, es una enfermedad rara, que afecta cualquier grupo de edad, pero en la infancia tiene una distribución bimodal; un primer pico en lactantes, desde recién nacidos hasta los dos o tres meses, y un segundo pico de los 10 años en adelante, coincidente con la edad de la paciente (12 años de edad).4,7,8
La colitis eosinofílica es una enfermedad de difícil diagnóstico. Los criterios que la definen son: a) síntomas gastrointestinales en dependencia de la profundidad de la afectación, b) imagen histológica con infiltrado eosinofílico colónico (más de 20 eosinófilos por campo), c) descarte de eosinofília secundaria (parasitosis, medicamentosa, neoplasia) y d) ausencia de afección eosinofílica en otro órgano (síndrome hipereosinofílico primario), donde el estudio histológico es concluyente. (9,10
Su presentación clínica varía en función de la capa del epitelio intestinal que esté afectada. La enfermedad que predomina en la muscularis propia se manifiesta con obstrucción intestinal y engrosamiento de la pared intestinal que ocasiona invaginación intestinal, perforación y vólvulos.4,7
El caso que se presenta ilustra la variedad clínica en la que se afecta la capa muscular, con un cuadro de obstrucción intestinal y la biopsia muestra infiltración intensa, de eosinófilos en toda la pared del colon.
La presencia de eosinófilos en el colon puede ser resultado de diversas condiciones, por lo que la colitis eosinofílica es un diagnóstico de exclusión. Diversas condiciones pueden originar infiltración de eosinófilos en el colon, tales como: infecciones parasitarias (Trichuristrichiura, Enterobius vermicularis y Strongyloides stercoralis), o fármacos (carbamacepina, rifampicina, naproxeno, inhibidores de calcineurina, oro y clozapina). Otras asociaciones incluyen enfermedades autoinmunes (esclerodermia, síndrome de Churg- Strauss, y el síndrome hipereosinofílico idiopático).3,8
En la literatura se reportan casos de CE inducida por drogas, pero en el caso que se presenta no se recoge el antecedente de la toma de alguna medicación que pudiera estar relacionada con los hallazgos, lo que descarta esta posibilidad.11
El Strongyloides stercoralis es un helminto que se localiza en el intestino delgado en el humano, la hiperinfección resulta de una autoinfección acelerada, con extensión a todo el intestino delgado, e incluso colon. Se han reportado con frecuencia diferentes asociaciones de: dolor abdominal, constipación, anorexia, pérdida de peso, náusea, vómito, peristalsis disminuida, obstrucción intestinal y trastornos electrolíticos. El antecedente de estancia o residencia en zonas endémicas y la presencia de eosinofília periférica son de utilidad, así como la eliminación, aunque irregular, de larvas en materia fecal, hacen el diagnóstico.12
Se deben excluir otras infecciones parasitarias como la Tricuriasis, parásito que habita en el ciego y colón ascendente, se asocia con infección, molestias abdominales vagas, cólicos, distención abdominal y en las infecciones severas: anemia, diarrea sanguinolenta y prolapso rectal, no se describen cuadros de oclusión intestinal.13
Es importante tener en cuenta otras enfermedades que pudieran confundir a la hora de realizar el diagnóstico diferencial, como sería el síndrome hipereosinofílico, una enfermedad con prevalencia en los adultos, rara vez, o nunca, se manifiesta en niños pequeños, aunque puede aparecer en la adolescencia con criterios establecidos para el diagnóstico, en 1968 por Chusid, y revisados en el 2010: recuento de eosinófilos mayor a 1500/mm3 en al menos dos ocasiones, ausencia de causas secundarias evidentes de eosinofília y síntomas o signos de disfunción de órgano blanco, que incluyen la participación de la piel, el corazón, los pulmones, el tracto gastrointestinal o el nervioso.14
En este grupo se incluyen la enfermedad de Churg Strauss que se caracteriza en un inicio por manifestaciones atópicas de asma, rinitis, y en una segunda fase ocurren infiltrados eosinofílicos en pulmones y tracto gastrointestinal, se manifiesta como un abdomen agudo; el examen de laboratorio que apoya el diagnóstico es la eosinofília sanguínea (˃ de 10 % del conteo diferencial de glóbulos blancos o ˃ de 1500 celulas/μl).15