Introducción
La enfermedad arterial periférica de los miembros inferiores (EAP) representa la más común entre todas las enfermedades arteriales periféricas; aún en este siglo xxi, mantiene su vigencia como problema de salud por sus elevadas tasas de prevalencia, incidencia y de morbimortalidad.1,2
Estudios epidemiológicos han estimado que más de 200 000 millones personas en el mundo tiene esta enfermedad, que es poco frecuente antes de los 55 años y que más de dos tercios de las personas que la padecen no presentan síntomas, por lo que pasa inadvertida y, por ende, es subdiagnosticada. El síntoma más común es la claudicación intermitente.1,2,3
La enfermedad puede diagnosticarse por la toma de los pulsos arteriales y la medición de los índices de presiones tobillo brazo (ITB), ya que los valores disminuidos de este parámetro indican la presencia de aterosclerosis en los miembros inferiores; además, esta presenta los mismos factores de riesgo de las enfermedades coronaria y cerebrovascular.1,2,3
La EAP es responsable de más del 50 % de las amputaciones no traumáticas en no diabéticos y diabéticos, porcentaje que se incrementa con la edad y que puede llegar a resultar aún mayor si la diabetes mellitus (DM) de las personas es del tipo 2.4,5,6
En las personas con diabetes, la EAP tiene características diferentes a la de los no diabéticos y se denomina macroangiopatía diabética de los miembros inferiores (MAD). La MAD resulta una enfermedad vascular de progresión acelerada y centrípeta, que tiene características topográficas, clínicas, hemodinámicas, radiológicas y bioquímicas diferentes a la del los pacientes no diabéticos; sus manifestaciones clínicas son tardías, aunque en ocasiones suele estar presente al momento del diagnóstico de la DM.5,6,7,8
Entre los factores de riego más estudiados se encuentran la hiperlipemia, la hipertensión arterial (HTA), el tabaquismo, la DM y la obesidad;8 si estos concomitan, se eleva 16 veces el riesgo de presentación de las manifestaciones clínicas o de progresión de la EAP.9,10,11
En ocasiones no se puede realizar una pesquisa activa en la población general para obtener datos que permitan un diagnóstico precoz de la EAP, de ahí el interés de realizar este trabajo; máxime ante el conocimiento de que está fuertemente asociada y constituye un factor de riesgo para la enfermedad coronaria y cardiovascular. Además, sus resultados podrían servirle a la especialidad para incrementar el nivel de evidencia y de conocimiento científico sobre el tema, y ser generalizados y útiles como referencia para otros estudios. Contar con datos como los que se brindan permitirá perfeccionar las políticas de salud (preventivas y económicas) para el diagnóstico precoz y el tratamiento efectivo de la EAP en no diabéticos y diabéticos del país.
El objetivo de este trabajo fue pesquisar la enfermedad arterial periférica de miembros inferiores en personas mayores de 50 años de la población.
Métodos
Se realizó un estudio descriptivo-prospectivo y analítico en 235 personas mayores de 50 años, seleccionadas de la pesquisa activa realizada en la población general de diferentes áreas de salud de los municipios Diez de Octubre, Arroyo Naranjo y Boyeros, que participaron en el megaproyecto “Magnitud y trascendencia de las enfermedades vasculares periféricas en la República de Cuba”, presentado en la Convocatoria del Programa Nacional de Ciencia y Técnica. Todas las personas dieron su consentimiento informado para participar en el estudio.
Se realizó una entrevista durante la cual se les llenó a todos un cuestionario que incluía datos sociodemográficos y clínicos como: edad (años), color de piel (blanca, negra), masa corporal (kg), talla (m) y los factores de riesgo aterosclerótico (HTA, tabaquismo, DM, hiperlipemia, cardiopatía isquémica y obesidad). También se les realizó un examen físico-vascular donde se palpaban los pulsos arteriales (radiales, cubitales, femorales, poplíteos, tibiales posteriores y pedio). Se indicó la medición de los ITB ante algún signo o síntoma positivo de la EAP, y se confirmó el diagnóstico cuando los valores del ITB fueron:3,11,12
Los criterios seguidos para los factores de riesgo resultaron los siguientes:
Obesidad: cuando el índice de masa corporal fuera igual o superior a 25 kg/m2.13
Hipertensión arterial: por la declaración de las personas durante el interrogatorio o cuando la tensión arterial tomada en el momento de la entrevista fuera igual o superior a 140/90 mmHg.14
Diabetes Mellitus, tabaquismo y cardiopatía isquémica: por la declaración de las personas durante el interrogatorio.
Hiperlipemia: según los resultados de la cuantificación de las concentraciones séricas de colesterol total y de triglicéridos, para lo cual se realizó una toma de muestra sanguínea entre las 07:00 y 09:00 horas después de un ayuno de 12 horas. Se utilizaron los juegos de reactivos enzimáticos colorimétricos (HELFA® Diagnósticos) y el analizador bioquímico SELECTRA-ProM. Se consideró la presencia de hipercolesterolemia cuando los valores de concentración de colesterol total eran mayores o iguales a 6,2 mmol/L; de hipertrigliceridemia, cuando los valores de los triglicéridos fueran mayores o iguales a 1,7 mmol/L; y de hiperlipemia mixta, cuando ambos parámetros estaban elevados.15
Se confeccionó una base de datos para el procesamiento estadístico. Se utilizaron las frecuencias absolutas y relativas para las variables cualitativas.
Se analizó la distribución de los factores de riesgo más frecuentes en la EAP y en la MAD, al comparar los grupos entre sí y con el grupo de persona a los que no se les diagnosticó una EAP de los miembros inferiores.
Se estimaron las prevalencias porcentuales de la EAP y la de los factores de riesgo aterosclerótico. La comparación de los grupos se realizó mediante la prueba Z. Se utilizó el estadígrafo chi cuadrado (χ 2 ) para identificar el tipo de asociación entre la enfermedad y los factores de riesgo. Se trabajó con un nivel de confianza del 95 % (α = 0,05).
Resultados
Se encontró un predominio del sexo femenino, del color de piel blanca, del grupo etáreo entre 50 y 69 años y de la presencia de factores de riesgo. Las prevalencias porcentuales para la EAP y para algunos de sus factores de riesgo ateroscleróticos fueron elevadas. La EAP más frecuente resultó la MAD. El 64,7 % de las personas presentaban conjuntamente tres o más factores de riesgo (Tabla 1).
Tabla 1 Características generales de las personas estudiadas

Leyenda: EAP = enfermedades arteriales periféricas de los miembros inferiores; MAD = macroangioaptía diabética.
Fuente: Cuaderno de datos.
Al contrastar la presencia o ausencia de EAP según sexo, se observó una frecuencia de EAP significativamente mayor (p < 0,01) en el masculino (Tabla 2).
Tabla 2 Distribución de la enfermedad arterial periférica de los miembros inferiores según sexo
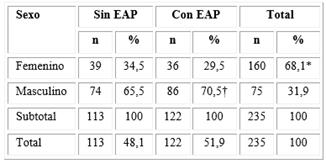
Leyenda: EAP = enfermedad arterial periférica de miembros inferiores. Prueba Z *: femenino vs. Masculino, p < 0,01; †: EAP femenino vs. EAP masculino, p < 0,01. Los porcentajes fueron calculados sobre el total en cada grupo y el total de la muestra (n = 235).
Fuente: Cuaderno de datos.
Los factores de riego con porcentajes por encima del 40 % fueron: HTA, obesidad, hiperlipemia y tabaquismo. La obesidad se mostró más frecuente en el grupo con MAD. En los resultados globales el grupo sin EAP presentó las frecuencias más elevadas de hiperlipemia y de tabaquismo, por lo que se colocó en grave peligro de enfermar. Se constató una asociación entre la EAP y la HTA (χ 2 = 23,66; p = 0,0000; OR: 3,88) y con la obesidad (χ 2 = 8,74; p = 0,0031; OR: 1,38), independiente de si las personas eran o no diabéticos (Tabla 3).
Tabla 3 Distribución de los factores de riesgo según la presencia de enfermedad arterial periférica en diabéticos y no diabéticos
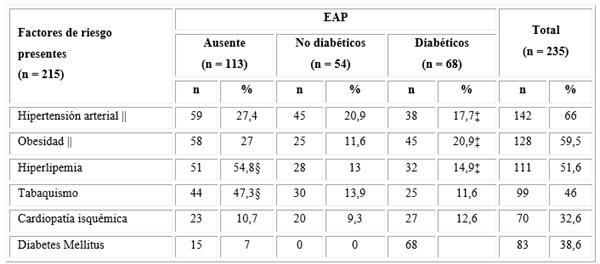
Leyenda: EAP = enfermedad arterial periférica. Se contrastaron los grupos mediante la prueba Z; p = nivel de significación; (‡): diabéticos vs. no diabéticos, p < 0,05; (§): sin EAP vs. con EAP, p < 0,05; ||: asociación de la EAP con la hipertensión arterial (χ 2 = 23,66; p = 0) y con la obesidad (χ 2 = 8,74; p = 0,0031). Los porcentajes fueron calculados sobre el total con factores de riesgo (n = 215) y el total de la muestra (n = 235).
Discusión
El haber encontrado en la muestra estudiada más mujeres que hombres se esperaba debido a que en el Anuario Estadístico de 2019 se estimó una relación de masculinidad de 988 hombres por cada 1000 mujeres,16 este fenómeno demográfico es observado en Cuba desde 2012 y aún se mantiene vigente, lo que implica una discreta tendencia a la feminización poblacional.
Otra explicación para este resultado radica en que las mujeres, con más frecuencia, asisten al médico; sin embargo, y a pesar de ello, fueron observadas las mayores frecuencias de hombres en los grupos con y sin EAP, sobre todo cuando la enfermedad está presente. Estos resultados están en correspondencia con lo señalado por otros autores.1,2,3
La prevalencia porcentual de EAP encontrada en este trabajo fue elevada, casi el doble de la hallada por Fowkes y otros17 en un estudio realizado entre 2000 y 2010 (28 %). Al respecto se conoce que no se deben comparar las prevalencias ya que ellas van a depender de diferentes factores entre los países -población estudiada, región geográfica, grupos étnicos, forma de expresión, entre otras.
El estudio de los factores de riesgo sirve para detectar individuos y poblaciones con riesgo elevado de desarrollar determinada enfermedad o para identificar las causas de estas.
Son conocidas las implicaciones que trae consigo un inadecuado control de los factores de riesgo en los adultos con y sin diabetes.18
En el análisis global de este trabajo se halló que la presencia de factores de riesgo mostró elevados porcentajes, lo que está en correspondencia, frecuencia y concurrencia con lo que informaron otros autores.19,20,21)
Lo más significativo del análisis de los datos resultó el predominio de hiperlipemia y de tabaquismo en el grupo sin EAP, que puede interpretarse como un deterioro en los estilos de vida de las personas y un aumento del riego de presentar en cualquier momento del resto de su vida una EAP, lo que pone al grupo en grave peligro de enfermar, debido a que se ha señalado que la EAP está asociada con el incremento del riesgo de las enfermedades coronaria y cerebrovascular.3
La frecuencia hallada en este trabajo para el hábito de fumar (47,3 %) es muy similar a la encontrada por Joosten y otros22 (44 %). Los autores plantearon que el tabaquismo constituye un poderoso factor de riesgo para la EAP, cuatro veces mayor en fumadores que en no fumadores; también señalaron que existen estudios basados en poblaciones donde se reporta una fuerte e independiente asociación con la EAP. Se plantea que el efecto nocivo de su práctica se mantiene 20 años después de haber dejado el hábito.
En sentido general, los valores encontrados para la razón de probabilidad en la asociación de la EAP con los factores de riesgo confirman que, cuando la HTA y la obesidad están presentes, el riesgo de padecer una EAP aumenta 3,9 y 1,4, respectivamente; de ahí la necesidad de que, en las áreas de salud, estos factores sean controlados o eliminados.
Se debe señalar que en este trabajo no se encontró asociación entre el tabaquismo y la EAP de los miembros inferiores, aunque en muchos trabajos sobre el tema es este factor de riesgo independiente el más asociado con esta enfermedad, esto pudo deberse a que se trabajó con población general. En la Atención Primaria de Salud constituye una tarea fundamental educar a la población sobre los factores de riesgo y la importancia que tiene su control sobre la salud de las personas.23,24,25,26
Se conoce el papel de los lípidos y las lipoproteínas en el inicio y la progresión de las enfermedades vasculares de origen aterosclerótico en cualquier área del árbol vascular (corazón, cerebro, miembros inferiores).16,27,28
La hiperlipemia: aumento de colesterol y triglicéridos, tiene un elevado riego para las enfermedades vasculares, afirmación confirmada por nuevas evidencias que señalan que la llave en el evento inicial de la enfermedad aterosclerótica es la retención, dentro de la pared arterial, del colesterol transportado por las lipoproteínas de baja densidad (C-LDL) y otras lipoproteínas que contienen apo-lipoproteínas ricas en colesterol (Apo-B), como el caso de las lipoproteínas de muy baja densidad (C-VLDL) responsables de la transportación de los triglicéridos en el torrente sanguíneo.16,29,30) Los triglicéridos también constituyen un factor de riesgo independiente para las enfermedades vasculares, sobre todo en las personas con DM de tipo 2.5,6,8
Estudios epidemiológicos y ensayos clínicos aleatorios controlados indicaron que si se disminuyen los niveles de colesterol y triglicéridos), disminuirá también, y en igual medida, el riesgo para futuros eventos cardiovasculares.16,31
Todas las personas diagnosticadas anticipadamente con una EAP se remitieron a sus áreas de salud para tratarse adecuadamente.
Como una limitante de este trabajo se podría señalar que no se tuvieron en cuenta, en el análisis de los datos, el estadío y la severidad de la EAP en las personas diagnosticadas.
Se concluye que las personas mayores de 50 años, del sexo masculino y con más de tres factores de riesgo tienen un peligro levado de presentar una enfermedad arterial periférica de miembros inferiores.
Se recomienda que se realicen estudios similares en otros municipios y provincias para tener la certeza de lo que ocurre en el país.














