INTRODUCCIÓN
Las alteraciones degenerativas de la columna se engloban en el término de espondilosis cervical. La espondilosis cervical es un grupo de alteraciones que involucran los discos intervertebrales, las vértebras y las articulaciones que están asociadas a los cambios degenerativos de la edad o secundarios a un trauma. El síntoma principal es el dolor cervical que frecuentemente está asociado a dolor en la región del hombro.1
La mielopatía espondilótica cervical (MEC) es la forma más común de disfunción del cordón espinal en mayores de 55 años.2
Esta es originada por un proceso degenerativo ocasionado por un Conducto cervical estrecho, es la primera causa de discapacidad funcional en la población adulta, por lo cual se han realizado esfuerzos a nivel internacional para encontrar un tratamiento adecuado para esta patología. Actualmente, se dispone de múltiples tratamientos quirúrgicos que se han ido estandarizando con el paso del tiempo.3,4
Las manifestaciones clínicas sutiles de la mielopatía cervical espondilótica precoz dificultan el diagnóstico y no hay verdaderos estudios de evolución natural. Los pacientes o sus familiares advierten cada vez más torpeza en la marcha y el equilibrio, que atribuyen a la edad avanzada o a la artritis de las articulaciones de las extremidades inferiores. Es posible que los pacientes refieran torpeza o entumecimiento difuso de las manos de comienzo insidioso, que empeora la escritura u otras habilidades motoras finas y dificulta sostener objetos. El examen físico muestra hiperreflexia tendinosa profunda, clonus, hiporreflexia superficial y presencia de reflejos patológicos.
La espasticidad, la debilidad motora y la pérdida de la propiocepsión contribuyen a la discapacidad funcional de los miembros superiores e inferiores. Los individuos con cuadros graves se encuentran cuadriparéticos o cuadripléjicos en la primera consulta. Para intentar describir la evolución natural de este cuadro, Clarke y Robinson comunicaron el avance de la enfermedad hasta el momento de la cirugía en un grupo de 120 pacientes (incluidos treinta y siete que no recibieron tratamiento, veintinueve tratados médicamente y otros cincuenta y cuatro pacientes). El tratamiento médico consistió en diversos períodos de inmovilización del cuello, reposo en cama y tracción cervical. Los autores observaron que el 5% de sus pacientes presentó síntomas de comienzo rápido seguidos de un período de latencia prolongado, el 20% mostró una evolución gradual pero sostenida de signos y síntomas y el 75% tuvo deterioro escalonado de la función clínica intercalado con períodos variables de enfermedad latente.5,6
Se considera la intervención quirúrgica en la mayoría de los casos de mielopatía cervical espondilótica evidente desde el punto de vista clínico, dado el riesgo de deterioro neurológico. Sin embargo, no hay un algoritmo de tratamiento convencional debido a la variabilidad de la presentación inicial y el curso ulterior de la enfermedad y la falta de estudios prospectivos, aleatorizados que estratifiquen las opciones terapéuticas para pacientes que padezcan mielopatía de diversa gravedad.7
Un estudio multicéntrico prospectivo llevado a cabo por la Sociedad de Investigación de Columna Cervical [Cervical Spine Research Society] demostró que se indicaba de la misma manera el tratamiento quirúrgico y conservador a pacientes que presentaban mielopatía cervical espondilótica, aun cuando la diferencia entre ambos grupos con respecto al estadio clínico en el momento de la presentación no era “inusitadamente grande”.8,9
Nürick introdujo una escala para la evaluación de la marcha en pacientes con mielopatía cervical espondilolítica, la cual consiste en 6 grados, siendo el quinto el más grave: síntomas radiculares sin signos mielopáticos (0), marcha normal con signos mielopáticos (1), leve involucro de la marcha (2), marcha atáxica (3), marcha asistida (4) y paciente en silla de ruedas (5). El índice de discapacidad funcional es un cuestionario autocumplimentado con 10 apartados. El curso clínico puede incluir periodos de remisión con periodos de deterioro neurológico progresivo.
Aunque la discectomía cervical anterior con fusión ha sido el estándar de oro para el tratamiento del conducto cervical estrecho, se han descrito técnicas para tratar la enfermedad multinivel bajo la premisa de que el uso de un implante disminuye la morbilidad, ya que no requiere de toma de injerto.10,11
La discectomía anterior y la artrodesis con injerto tricortical es la técnica que más comúnmente se utiliza el día de hoy para el tratamiento de la radiculopatía cervical y la mielopatía. Para la colocación del injerto tricortical en estudios biomecánicos no hay una relevancia estadística con respecto a la altura del injerto con la fuerza de distracción aplicada.12-14 En la mayoría de los casos de mielopatía cervical, la descompresión de la médula espinal genera estabilización o mejoría de la función de los haces largos medulares. La función es mejor cuando se restablecen bien las dimensiones del conducto vertebral después de la descompresión, cuando la descompresión es más precoz y cuando no hay comorbilidad considerable. Los pacientes que padecen mielopatía cervical mejoran la marcha después de la descompresión tanto anterior como posterior de la médula espinal.15,16
Se decide la presentación del caso con el objetivo de demostrar la efectividad de la cirugía en cuestión en el tratamiento de la mielopatía espondilótica cervical.
PRESENTACIÓN DEL CASO
Paciente de 68 años de edad con antecedentes de hipertensión arterial controlada. Acude a consulta de Neurocirugía refiriendo dificultad para la marcha, pérdida del equilibrio, adormecimiento de los miembros superiores e inferiores, así como perdida de la fuerza muscular y la habilidad para realizar movimientos finos y específicos de las manos, además de dolor cervical, todo esto con una evolución de 1 año aproximadamente pero que evolutivamente fue haciéndose mucho peor.
Examen Físico. Positivo. Examen neurológico. Escala coma de Glasgow. 15 puntos.
Parestesias en miembros superiores e inferiores, disminución de la propiocepsión, de la destreza y habilidad en las manos, fuerza muscular segmentaria de los miotomas C5, C6 de ambos miembros superiores 3/5, zona de hipoestesia en dermatomas C5, C6, C7, C8, además de clonus en ambos miembros inferiores e hiperreflexia bicipital. Exámenes Complementarios.
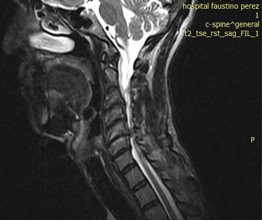
Se le realiza resonancia magnética nuclear (RMN) de columna cervical donde se constata múltiples imágenes hipointensas que comprimen el canal medular en los segmentos intervertebrales C3-C4, C4-C5, C5-C6, C6-C7, con cambios degenerativos importantes en la región cervical. (Fig. 1)
Electromiografía. Estudio electromiografico en el que se evidencia presencia de patrón neurógeno subagudo- crónico, activo, de moderado a severo caracterizado por presencia de PUM de gran amplitud, polifásicos, con abundante actividad denervativa y frecuentes fasciculaciones que afecta a musculatura dependiente de miotomas inervados por las raíces C5-C7. En la musculatura que se encuentra por debajo de este nivel se constata solo un ligero déficit de activación muscular, que afecta tanto a MI como a MS.
Estudio compatible con cuadro compresivo radicular de moderado a severo a nivel cervical desde C5 hasta C7, lesión central (SNC) de vía (s) motoras (s) o relacionadas con el acto motor voluntario por debajo de C8.
Estudio compatible con la impresión diagnostica planteada.
DISCUSIÓN
Se confirma el diagnóstico presuntivo ante el resultado imagenológico de una mielopatía espondilótica cervical, luego de una discusión en colectivo del servicio de neurocirugía se determina que la mejor opción de tratamiento es el neuroquirúrgico, se le oferta esta opción terapéutica al paciente, se aplica el consentimiento informado y se decide planificar la fecha de la intervención neuroquirúrgica.
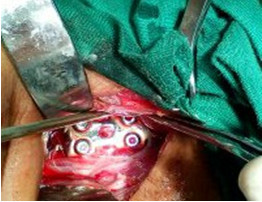
Se le aplica una discectomía de los discos intervertebrales cervicales C4-C5, C5-C6, C6-C7 por vía anterolateral, realizándole artrodesis intersomática colocando en los espacios discales Cemento Genta surgival (Methylmethacrylate), además se practicó la estabilización de los cuerpos vertebrales C4, C5, C6, C7 con lamina y 8 tornillos de 24 mm de largo. (Fig. 2)
Se le realiza un control radiográfico en el salón de operaciones para confirmar la alineación y dirección de los tornillos y se realiza un control radiográfico en la primera consulta postquirúrgica. (Fig. 3)
Evolución postquirúrgica. Se le realiza examen físico neurológico detallado donde se observa la no presencia de dolor cervical, fuerza muscular segmentaria de los miotomas afectados 4/5, sensibilidad conservada, ausencia de clonus y normoreflectividad, evidenciando así la mejoría postquirúrgica presentada.
Se puede concluir de esta manera que la discectomía, artrodesis intersomática y estabilización en mielopatía espondilótica cervical es una opción de tratamiento efectiva en esta patología.