My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Finlay
On-line version ISSN 2221-2434
Rev. Finlay vol.6 no.2 Cienfuegos Apr.-June 2016
PRESENTACIÓN DE CASO
Carcinoma cutáneo de células de Merkel de presentación acral
Carcinoma cutáneo de células de Merkel de presentación acral
Vanessa Mendez MattheyI , Lily Torres GrabielII
I Universidad Privada San Juan Bautista, Facultad de Medicina, Ex Hacienda Villa, Chorrillos, Peru
II Universidad Nacional Mayor San Marcos, Facultad de Ciencias de la Salud, Peru
RESUMEN
El carcinoma de células de Merkel es una neoplasia cutánea agresiva, rara y de baja incidencia, que afecta generalmente a adultos en la séptima década de la vida, y se considera el cáncer cutáneo de peor pronóstico. Su forma histológica es muy similar al de otros tumores cutáneos, dificultando así su diagnóstico oportuno. Clínicamente se caracteriza por lesiones asintomáticas de rápido crecimiento y se requiere la confirmación histopatológica e inmunohistoquímica, su tratamiento es quirúrgico y radioterápico para mejorar la sobrevida del paciente. Se presenta el caso de un paciente de sexo masculino, de 82 años de edad, fototipo cutáneo tipo II, que mostró lesión de rápido crecimiento y localización poco habitual, con diagnóstico histopatológico e inmunohistoquímico de carcinoma de células de Merkel. Por lo poco frecuente de esta enfermedad, se considera de valor científico la publicación de este caso.
Palabras clave: carcinoma de células de Merkel, incidencia, diagnóstico precoz.
ABSTRACT
El carcinoma de células de Merkel es una neoplasia cutánea agresiva, rara y de baja incidencia, que afecta generalmente a adultos en la séptima década de la vida, y se considera el cáncer cutáneo de peor pronóstico. Su forma histológica es muy similar al de otros tumores cutáneos, dificultando así su diagnóstico oportuno. Clínicamente se caracteriza por lesiones asintomáticas de rápido crecimiento y se requiere la confirmación histopatológica e inmunohistoquímica, su tratamiento es quirúrgico y radioterápico para mejorar la sobrevida del paciente. Se presenta el caso de un paciente de sexo masculino, de 82 años de edad, fototipo cutáneo tipo II, que mostró lesión de rápido crecimiento y localización poco habitual, con diagnóstico histopatológico e inmunohistoquímico de carcinoma de células de Merkel. Por lo poco frecuente de esta enfermedad, se considera de valor científico la publicación de este caso.
Key words: carcinoma de células de Merkel, incidencia, diagnóstico precoz.
INTRODUCCIÓN
El carcinoma de células de Merkel (CCM) es una neoplasia cutánea agresiva, rara, con una incidencia de 0,01-0,23 por 100 000 habitantes en relación a otros tumores cutáneos malignos; con tendencia a hacer metástasis ganglionares y con una alta tasa de recidiva local, que afecta con mayor frecuencia a adultos mayores e individuos inmunosuprimidos, lo cual sugiere un posible origen infeccioso.1 Su etiología no está del todo comprendida, y se considera existen varios factores de riesgo relacionados a su patogénesis. En 1972, Cyril Toker describió por primera vez un tipo de tumor de células claras de la capa basal de la epidermis, estas se podían encontrar aisladas, en racimos, en láminas o en trabéculas a las cuales llamó inicialmente carcinoma trabecular. En 1978 demostró la presencia de gránulos neurosecretores del neuropeptido metaencefalina2 asociados a la membrana de la célula tumoral. Friedrich Merkel en el año de 1875 describió este tipo de tumor con características neuroendocrinas, pero también con características epiteliales, localizadas en la capa basal de la epidermis y los folículos pilosos, en las que penetran fibras nerviosas, cuya vaina de mielina terminan en una protuberancia por fuera de la célula,3,4 asociadas con neuritas sensoriales y papilas dérmicas que eran mecanoreceptores de la piel de adaptación lenta tipo I.5 Posteriormente Wolff- Peeters y col. lo denominaron carcinoma de células de Merkel.1 En los últimos años se ha demostrado que las células de Merkel derivan de células madre pluripotenciales epidérmicas.6 Hasta la actualidad se han reportado 2 000 casos desde su descripción inicial y se considera la neoplasia maligna cutánea de peor pronóstico con una tasa de mortalidad de 33 % en 3 años.7 Los pacientes presentan lesiones únicas de aspecto nodular de rápido crecimiento, no doloroso. Por lo poco frecuente de esta enfermedad, se considera de valor científico la publicación de este reporte.
PRESENTACIÓN DEL CASO
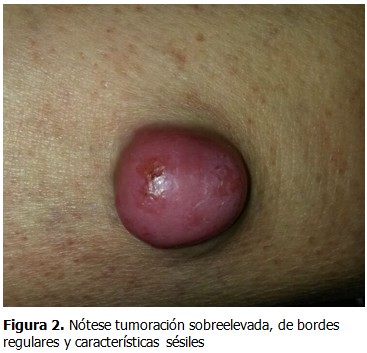
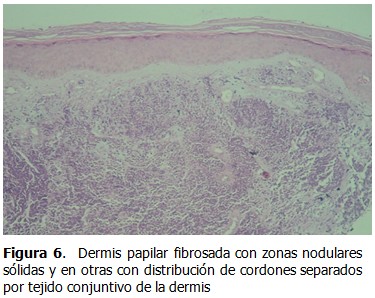
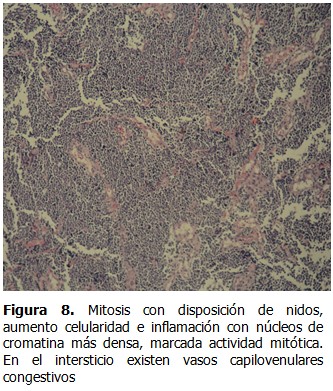
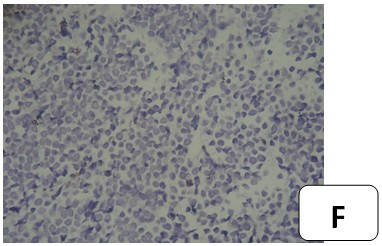
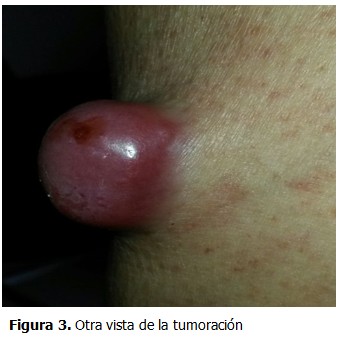
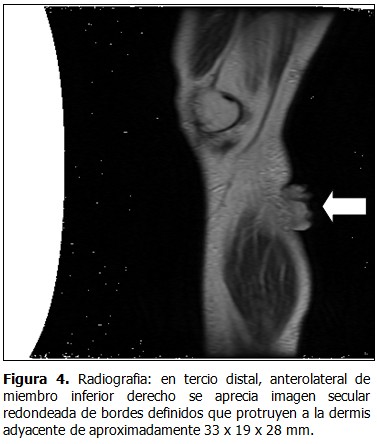
Se presenta el caso de un paciente de sexo masculino, de 82 años de edad, fototipo cutáneo tipo II, residente en la ciudad de Lima, con antecedentes de hipertensión arterial en tratamiento con captopril y aspirina. Este paciente hacía 3 años había presentado una tumoración en miembro inferior derecho de aproximadamente 2 cm. de diámetro, recibiendo diagnóstico de melanoma maligno indiferenciado, por lo que fue tratado en ese tiempo con radioterapia y quimioterapia. Transcurridos 4 meses de evolución, inició con la aparición de una pápula pequeña, eritematosa, no dolorosa en miembro inferior derecho, la cual creció progresivamente, por lo que fue ingresado en el Servicio de Emergencia por presentar malestar general, hiporexia, náuseas y astenia, además de tos con expectoración purulenta de aproximadamente dos semanas. Al examen físico se constató: paciente senil, en mal estado general, regular estado de nutrición e hidratación. Escala de Glasgow (ECG): 14 puntos, ventilando espontáneamente Sat. O2 96 % ambiental. Presión Arterial (PA): 120/60 mmHg. Frecuencia Cardiaca (FC): 78 lpm. Frecuencia Respiratoria (FR):21 x’. Temperatura: 37ºC. Aparato Respiratorio: roncantes y crepitos en ACP, respiración ruda, disminuido en base de índice de temperatura-humedad (ITH). Aparato Cardiovascular: rítmicos cardiacos (RC) de regular intensidad, no se precisaron soplos a la auscultación. Electrocardiografía: ritmo sinusal. Fosfatasa Alcalina (FA). Abdomen: globuloso, con ruidos hidroaéreos (RHA): presentes, blando, depresible, doloroso a la palpación profunda en hipocondrio derecho (HCD). Tejido celular subcutáneo (TCSC): ictericia en piel y mucosas, edema en miembros inferiores (MM.II). ++/+++ Traumatológico: presencia de tumoración nodular única, angiomatosa, sobreelevada, de bordes regulares, de aproximadamente 3,5 x 3 cm. de diámetro, de características sésiles, color rojo vinoso en miembro inferior derecho. No doloroso, de crecimiento acelerado de etiología a determinar. Cursó con linfadenomegalia de 2 cm. de diámetro, consistencia pétrea, no dolorosa y fija a planos profundos en fosa ilíaca derecha (FID). Analítica de laboratorio: Hemoglobina (Hb): 9g/dl. Leucocitos: 12 200 mm/m3. Plaquetas: 276 000 mm/m3. Urea: 20. Creatinina: 0,50. Na+ 133,K+ 3,88. Proteína C reactiva: 4,8 mg/dl. Glucosa: 117 mg/dl. Fosfatasa alcalina: 193 U/L, B 2. Microglobulina: 4,36 mg/dl. Bilirrubina total: 3,0 mg/dl. Análisis de gases arteriales. (AGA): 7,13. Antígeno carcinoembrionario (CEA): 3,14. Se solicitó radiografía de tórax póstero-anterior (AP), observándose velamiento basal izquierdo, patrón alveolo intersticial en alas de mariposa congestivo, sugestivo de neumonía. (Figura 1). Presencia de tumoracion nodular única, angiomatosa en miembro inferior derecho. (Figuras 2 y 3). Se solicitó radiografía de miembro inferior derecho así como tomografía axial computarizada (TAC) sin contrate. (Figuras 4 y 5). El paciente fue hospitalizado en Especialidades Médicas recibiendo tratamiento antibiótico para solucionar foco infeccioso, así como estudio por hiperbilirrubinemia. Se realizó interconsulta con la especialidad de dermatología, que indicó la realización de biopsia Punch de la lesión. El departamento de anatomía patológica recepcionó el fragmento elíptico de piel de 4 x 2 x 3 mm. (Figuras 6, 7 y 8). Se realizaron tinciones con marcadores inmunohistoquímicos, citoqueratina (CK) 20 (Figura A). KI 67 (Figura B). EMA (Figura C). Enolasa neuroespecifica (Figura D). Resultando positivos: CD 34 (Figura E), S-100 (Figura F), y CD 48 resultaron negativos. El diagnóstico histopatológico e inmunohistoquímico fue compatible con carcinoma de células de Merkel. Dada la condición del paciente, se prosiguió con tratamiento de fondo de sus comorbilidades con una estancia hospitalaria total de 12 días, siendo dado de alta y remitido al departamento de oncología médica para inicio de tratamiento sistémico.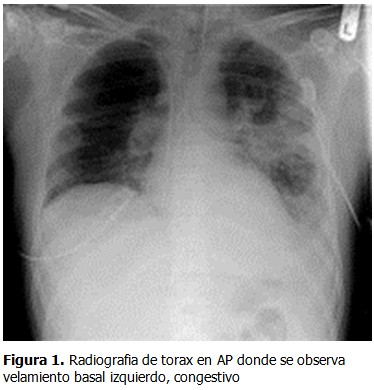
DISCUSIÓN
En el Perú, no se cuenta con datos exactos sobre la incidencia de neoplasias de la piel, sin embargo, la Dirección General de Epidemiologia del MINSA (Ministerio de Salud), por medio del Departamento de Vigilancia Epidemiológica del Cáncer realizó en el período 2006-2011 a nivel nacional, un análisis de la situación del cáncer, notificando un promedio de 18 319 casos nuevos/año, así el número de casos incidentes varió entre 16 671 (año 2006) y 19 461 (año 2011) comunicándose un total de 109 914, de los cuales 7242 corresponden a neoplasias cutáneas. Según este informe el cáncer de piel ocuparía el cuarto lugar de frecuencia a nivel nacional con un 6,6 %.1 Su etiología no está del todo clara, pero se conocen varios factores de riesgo como exposición solar y radiación ultravioleta (UVB) que asocia a mutaciones en la proteína p53; inmunosupresión por: virus de inmunodeficiencia humana (VIH), leucemia linfocítica crónica, trasplante de órganos,10 alteraciones en las vías de señalización, tales como Raf/ MEK/ ERK, en la que está involucrada las quinasas fosfatidilinositol 3 quinasa (PI3K) y Ark quinasa. También se ha comprobado una disminución en la regulación de los factores de crecimiento, la inducción de citoquinas inmunosupresoras como IL 10 y factor de necrosis tumoral alfa.6 Se han asociado determinadas anomalías cromosómicas como la deleción del brazo corto del cromosoma 1 (1p 36).11 En el año 2008, Feng y col. asociaron la presencia de un virus en 8 de 10 pacientes que padecían CCM, al que denominaron poliomavirus de células de Merkel (MCV) (descrito desde 1953); puesto que el contacto con este tipo de virus precedería a la aparición del tumor contribuyendo de esta manera a su patogenia4 lo que explicaría una oncogénesis viral.12 Este ADN virus interacciona con las células del hospedero mediante un antígeno T, a través del gen p53 y retinoblastoma (RB) con esto influirían en el ciclo celular de la célula huésped. Su localización más frecuente es la piel de la cabeza y el cuello (62 %), extremidades superiores (28 %), siendo un 10 a 15 % en zonas no fotoexpuestas. Se presenta clínicamente por la aparición de una pápula única, nódulo o placa de color rojizo o violáceo, no doloroso inicialmente y de crecimiento acelerado. Factores de mal pronóstico incluyen la afectación de miembros inferiores, el tamaño de la lesión 2 cm, edad por encima de los 60 años, así como el de haber padecido una neoplasia previa; en la actualidad no existe un protocolo estandarizado para el tratamiento del CCM, se considera para ello, la exéresis tumoral amplia con márgenes de 2-3 cm. como medida única terapéutica13 o asociado a radioterapia del lecho tumoral y ganglionar.14 La radioterapia a dosis de 45 a 60 Gy se ha utilizado aisladamente, se emplea en tumores irresecables o pacientes inoperables obteniéndose controles adecuados de la enfermedad.15 Se ha propuesto un regla mnemotécnica muy acertada que define las características clínicas y descriptivas de este tipo de tumor llamada (AEIOU): asintomático, expansión rápida, inmunosupresión, mayores de 50 años, exposición ultravioleta.16
REFERENCIAS BIBLIOGRÁFICAS
1. Dinh V, Feun L, Elgart G, Savaraj N. Merkel cell carcinomas. Hematol Oncol Clin North Am. 2007;21(3):527-44
2. Toker C. Trabecular carcinoma of the skin. Arch Dermatol. 1972;105(1):107-10
3. Sánchez G. Serotonina (5-HT) y catecolaminas en las células de Merkel. Arch Argent Dermatol. 2007;57(4):175-83
4. Díaz A, Vargas A, González VM, Casas J, Larralde M. Carcinoma de células de Merkel. Rev Argent Dermatol. 2009;15(2):134-6
5. Gessner K, Wichmann G, Boehm A, Reiche A, Bertolini J, Brus J. et al. Therapeutic options for treatment of Merkel cell carcinoma. Eur Arch Othorinolaryngol. 2011;268(3):443-8
6. Becker JC. Merkel cell carcinoma. Ann Oncol. 2010;21 Suppl 7:81-5
7. Arruda EP, Higgins KM. Role of sentinel lymph node biopsy in the management of Merkel cell carcinoma. J Skin Cancer. 2012;2012:176173
8. Kerl H, Hofmann W. Merkel cell carcinoma. En: Atlas of Cancer of Skin. New York: Ed Churchill Livingstone; 2000: p. 180-5
9. Medina H, Urist MM, Fiveash J, Heslin MJ, Bland KI, Beenken SW. Multimodality treatment of Merkel cell carcinoma: case series and literature review of 1024 cases. Ann Surg Oncol. 2001;8(3):204-8
10. Pectasides D, Pectasides M, Economopoulus T. Merkel cell cancer of the skin. Ann Oncol. 2006;17(10):1489-95
11. Pérez JA, Torres M, Montoya L. Carcinoma de células de Merkel. Cuad Cir. 2008;22(1):64-72
12. Shuda M, Chang Y, Moore P. Merkel cell polyomavirus-positive Merkel cell carcinoma requires viral small T antigen for cell proliferation. J Invest Dermatol. 2014;134(5):1479-81
13. Yiengpruksawan A, Coit DG, Thaler HT, Urmacher C, Knapper WK. Merkel cell carcinoma. Prognosis and management. Arch Surg. 1991;126(12):1514-9
14. Marks ME, Kim RY, Salter MM. Radiotherapy as an adjunct in the management of Merkel cell carcinoma. Cancer. 1990;65(1):60-4
15. Ashby MA, Jones DH, Tasker AD, Blackshaw AJ. Primary cutaneous neuroendocrine (Merkel cell or trabecular carcinoma) tumour of the skin: a radiosensitive tumour. Clin Radiol. 1989;40(1):85-7
16. Heath M, Jaimes N, Lemos B, Mostaghimi A, Mostaghimi A, Wang LC, et al. Clinical characteristics of Merkel cell carcinoma at diagnosis in 195 patients: The AEIOU features. J Am Acad Dermatol. 2008;58(3):375-81
Recibido: 18 de diciembre de 2015.
Aprobado: 25 de febrero de 2016.
Vanessa Mendez Matthey. Estudiante de Medicina. Facultad de Medicina. Universidad Privada San Juan Bautista. Perú. Correo electrónico: vmmatthey@hotmail.com