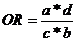INTRODUCCIÓN
Los paradigmas relativos a las enfermedades han variado a partir del descubrimiento de los genes. Los estudios de epidemiología genética y de las poblaciones a partir del proyecto genoma humano han determinado que enfermedades clasificadas como crónicas no transmisibles evidencien la presencia de genes determinantes para su desarrollo.
Estas enfermedades ahora rebautizadas como "complejas o multifactoriales" se ubican en los primeros lugares como causa de morbilidad y mortalidad y afectan la calidad de vida. Dentro de ellas se encuentra el cáncer.
Informes estadísticos mundiales reportan el cáncer de mama en la mujer como segunda causa de muerte, antecedido solo por el cáncer de pulmón. 1
El cáncer de mama en Cuba es el segundo más frecuente en la mujer y entre los tumores malignos ocupa el cuarto lugar. Reportes estadísticos en el 2018, informan una incidencia de 85,8 por 100 mil habitantes y la tasa de mortalidad fue 28,2 por mil habitantes. 2
En el municipio Banes se reportó en el año 2019 una prevalencia de 51 casos de cáncer de mama, 18 nuevos casos fueron diagnosticados y 8 mujeres fallecieron por esta causa. 3)
El incremento de la morbilidad y mortalidad sugieren que a pesar de la implementación de un programa de prevención con alcance nacional, aún es alta la proporción de cánceres diagnosticados en estadios avanzados.
La posibilidad de modificar la morbimortalidad por cáncer de mama, desde la Atención Primaria de Salud con una perspectiva clínico-genética a partir de los factores genéticos y ambientales determinó la investigación asumida por los autores.
El objetivo de esta investigación es: determinar la agregación familiar para cáncer de mama y los factores de riesgo asociados a este padecimiento.
MÉTODOS
Se realizó un estudio analítico, retrospectivo, tipo caso y control, a partir de individuos que acudieron a la consulta municipal de riesgo genético ubicada en el Policlínico Universitario César Fornet Frutos, municipio Banes, provincia Holguín en el período julio-diciembre de 2019 con el objetivo de comprobar la existencia o no de agregación familiar del cáncer de mama, identificar factores de riesgo asociados a su origen y diseñar una estrategia preventiva de acuerdo a los resultados obtenidos.
Como universo se seleccionaron 76 mujeres de la consulta de referencia municipal de riesgo genético, se aplicaron criterios de inclusión y exclusión y la muestra quedó establecida por 47 mujeres afectadas por cáncer de mama y que se constituyeron como grupo caso; a las que el autor les aplicó una encuesta para obtener datos y una entrevista con la finalidad de confeccionar el árbol genealógico.
Se conformó el grupo control a razón de 3:1 a través de muestreo aleatorio simple que incluyó 141 mujeres con similar área de residencia, edad, color de piel, y antecedentes de salud de enfermedad oncológica de mama.
El estudio se presentó y se aprobó ante el Comité de Ética del policlínico. A las pacientes se les ofreció información relativa al objeto del estudio. Se garantizó la confidencialidad y voluntariedad de participación a través de un consentimiento informado firmado por estas. Se cumplieron las directrices para investigaciones en humanos según la Declaración de Helsinky.
Se consideraron como criterios de inclusión: la voluntariedad expresada con la firma del consentimiento informado, diagnóstico clínico y anatomopatológico de cáncer de mama, residir en el área de salud y estar presentes al momento del estudio, edad mínima inferior a los 35 años, sexo femenino por baja frecuencia de la enfermedad en sexo masculino. Se consideraron como criterios de exclusión a aquellas pacientes con trastornos psicológicos que invalidaran la participación en el estudio, enfermedades asociadas descompensadas, pacientes masculinos con cáncer de mama.
Las variables operacionalizadas fueron: antecedentes personales y familiares de enfermedad oncológica, edad, menarquia, edad a la menopausia, ingestión de píldora anticonceptiva, edad de nacimiento de primer hijo, lactancia materna, ingestión de alcohol, hábito de fumar, historia familiar. Las variables se expresaron en valores absolutos y porcentuales.
A cada participante se le confeccionó el árbol genealógico, hasta cuatro generaciones para identificar familiares con diagnóstico positivo de cáncer de mama; además de una entrevista que facilitó recoger los datos para satisfacer los objetivos del estudio.
Se compararon los datos entre familiares de primer, segundo y tercer grado de consanguinidad de casos y controles con cáncer de mama o no. Se utilizó el Chi cuadrado (X2) y el Odd Ratio (OR) a través del programa estadístico MedCal versión 4.16g y se incluyó p e intervalo de confianza. La magnitud de asociación de variables se obtuvo por cálculo de OR.
Para OR mayor que la unidad se consideró un resultado significativo como evidencia de asociación y concluyendo la existencia de agregación familiar de la enfermedad. Si OR era menor que la unidad se consideró un resultado no significativo, sin evidencia de asociación. Para el estudio se evaluaron los familiares de primer y segundo grado de consanguinidad.
Para el cálculo de OR se utilizó la fórmula(fig.1).
A partir de los resultados del estudio y según los principios del asesoramiento genético, se elaboró una estrategia preventiva acorde con los factores de riesgos más relevantes identificados en el estudio.
RESULTADOS
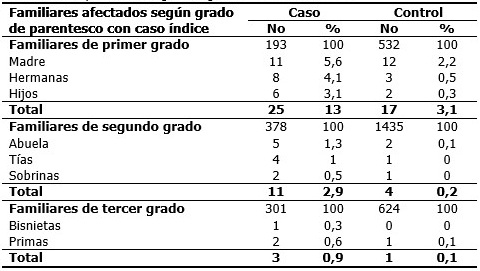
El comportamiento genealógico de la enfermedad para los casos muestra que para 193 familiares de primer grado, 25 presentaron la enfermedad (13 %) y entre los de segundo grado (total de 378) 11 (2,9 %) padecieron cáncer de mama. Para los controles, en los familiares de primer grado del total de 532; 17 (3,1 %) expresaron la enfermedad y en los de segundo grado solo 4 (0,2 %) enfermaron por cáncer de mama. (Tabla 1).
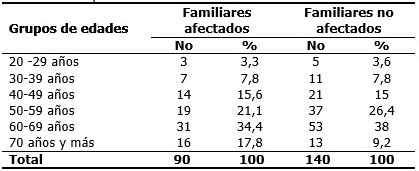
Predominó el grupo de edades 60-69 años para familiares afectados con 31 casos (34,4 %) y familiares no afectados con 53 casos (38 %). (Tabla 2).
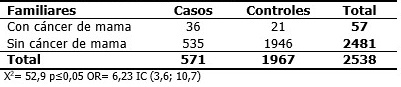
El análisis de agregación familiar tuvo en cuenta los familiares de primer y segundo grado para casos y controles. De 571 familiares casos, fueron enfermos 36 y para 1967 familiares controles, 21 de ellos presentaron la enfermedad. El estadígrafo Chi Cuadrado para asociación de variables determinó un valor de 52,9 para p menor a 0,05, interpretado como existencia de asociación entre presencia de cáncer de mama y antecedente familiar con una probabilidad mínima de que ocurra el fenómeno al azar. El cálculo de OR expresó un valor de 6,23 lo que se significó que la enfermedad es 6,2 veces más frecuente en los familiares de casos que en los familiares de los controles, con intervalo límite de confianza entre 3,6 y 10,7. Estadísticamente muestra asociación significativa entre las variables y existencia de agregación familiar para el cáncer de mama entre los familiares de los casos. (Tabla 3).
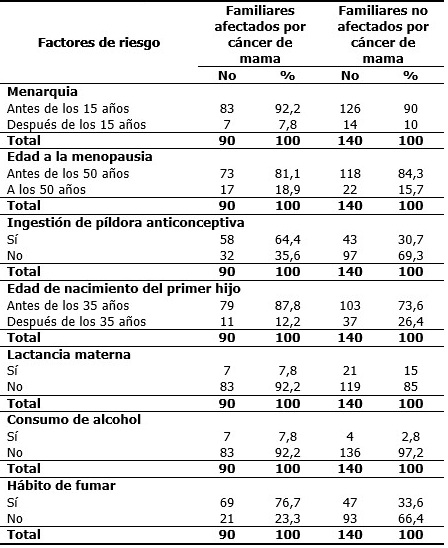
La mayoría de las mujeres presentó la menarquia antes de los 15 años, para ambos grupos. Predominó en el grupo de mujeres no afectadas, la menarquia después de los 15 años: 14 (10 %), diferencia que no contrasta con el grupo de mujeres afectadas: 7 (7,8 %). La edad de la menopausia antes de los 50 años representó valores promedios para ambos grupos (81 % para familiares afectados y 84,3 % para familiares no afectados). El grupo de familiares afectados constituyó predominante para menopausia después de los 50 años (18,9 %) y el grupo familiares no afectados obtuvo el mayor valor (15,7 %) para no menopausia. Al evaluar las cifras no se consideraron las mismas determinantes para concluir que la menarquia constituyó un factor de riesgo en el estudio. La ingestión de píldora anticonceptiva para el grupo de familiares afectados resultó de significancia (64,4 %) y para el grupo de familiares no afectados lo constituyó la no ingestión de la píldora (69,3 %). Los cambios hormonales inducidos por la ingestión de anticonceptivos podrían modificar a largo plazo el epitelio mamario y favorecer el desarrollo del cáncer. El nacimiento del primer hijo antes de los 35 años fue de resultado relevante en ambos grupos a predominio en familiares afectados (87,8 %) ante familiares no afectados (73,6 %); mientras que ambos grupos no practicaron la lactancia materna o lo hicieron por 3 meses o menos. Los autores consideran que al ocurrir la paridad en edades adecuadas (antes de los 35 años) y no practicar la lactancia materna, estos factores no se constituyen en riesgo de cáncer de mama para la presente investigación. Los hábitos tóxicos se han descrito como coadyuvantes para cáncer de mama, prevaleció el no consumo de alcohol para ambos grupos (92 % y más), mientras que el hábito de fumar se presentó en 69 familiares afectados (76,7 %) y no se presentó en 93 familiares no afectados (66,4 %). (Tabla 4).
Tabla 4 Comportamiento de factores de riesgo para cáncer de mama en familiares afectados y no afectados
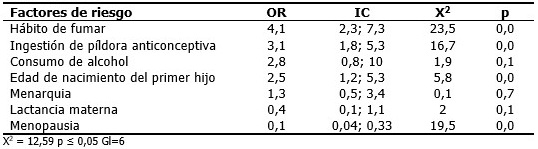
El análisis estadístico muestra que los valores mayores de OR los presentan los factores de riesgo: hábito de fumar (OR=4,1), la ingestión de píldora anticonceptiva (OR=3,1), y el alcohol (OR=2,8). (Tabla 5).
DISCUSIÓN
El cáncer de mama es una enfermedad sistémica, multifactorial, polimorfa caracterizada por la proliferación maligna, acelerada, desordenada y no controlada de células con genes mutados que se desarrolla en mujeres sin antecedentes familiares de la enfermedad. La posibilidad de herencia familiar se describe en 15-20 % de los casos, aunque se reconoce que puede ocurrir la influencia de factores ambientales o la combinación de ambos.
La presencia de genes con herencia autosómica dominante (BRCA1, BRCA2) son catalogados como responsables de la aparición del cáncer mamario hereditario que se caracteriza por una aparición en edades más tempranas, en otras localizaciones, antecedentes familiares de la enfermedad y desarrollo bilateral. 4
Múltiples estudios evidencian que mientras más cercano es el parentesco, mayor es la probabilidad de aparición de cáncer de mama, esto sugiere a su vez una probabilidad incrementada de compartir un mayor número de genes entre los individuos y encontrar antecedentes de la enfermedad. 5-7
La agregación familiar suele deberse con frecuencia a causas hereditarias, aunque no de manera absoluta, pues individuos de la misma familia comparten una herencia en cuanto a hábitos y estilos de vida, que implica otros factores de riesgo no genéticos.
En el estudio se incrementa la causalidad a partir de la quinta década de vida para ambos grupos de familiares, a criterio de los autores, por confluencia de factores como exposición a cambios hormonales, celulares y genéticos que incluyen el embarazo, la menopausia, la lactancia materna, uso de anticonceptivos entre otros, que se señalan como predisponentes de cáncer de mama.
Hunt K y cols. 8) reconocen que el riesgo promedio de cáncer de mama durante la vida en mujeres estadounidenses recién nacidas es 12 % y estiman que una mujer de 50 años de edad tiene riesgo durante su existencia de un 11 % de padecer la enfermedad y el de una de 70 años de edad es 7 %. La edad es el factor de riesgo más importante pues la incidencia del cáncer de mama ajustada, según la edad, continúa aumentando con la edad creciente de la población femenina. 9
Identificar los factores de riesgo reportados en asociación con el cáncer de mama, constituyó objetivo de la investigación. La literatura revisada 10) determina como factores no modificables: edad, sexo, la edad de menarquia y menopausia, color de la piel, nuliparidad, antecedentes familiares o personales de cáncer de mama, entre otros. Se describe además factores modificables relaciones con hábito y estilo de vida: sedentarismo, dieta, alcoholismo, exposición a radiaciones, paridad tardía, obesidad.
La menarquia precoz y la menopausia tardía aumentan el riesgo relativo de cáncer de mama. 11),(12)
La divergencia de criterios entre los investigadores es manifiesta en cuanto a la menarquia precoz o tardía como causa de la enfermedad, mientras en ocasiones se considera como factor predisponente, en otras se condiciona su accionar si la presencia de mutaciones de los genes BRCA1 y BRCA 2. 13-16
En la investigación la menarquia precoz cuantificó 83 mujeres y la menopausia tardía aportó 73 casos, pero el análisis estadístico determinó que estos factores de riesgo no constituyeron variables preponderantes. El inicio de la menarquia y la menopausia en la población femenina cubana se ha incrementado en edades preadolescentes y de la quinta década de la vida sin que esto signifique un incremento de cáncer de mama, solo la asociación de otros factores pudiera favorecer el desarrollo de la enfermedad.
El consumo de bebidas alcohólicas está claramente relacionado con un aumento en el riesgo de padecer cáncer de mama. El riesgo aumenta con la cantidad de alcohol consumido. La nocividad de los componentes del cigarro provoca cambios en el ADN celular a largo plazo y está relacionado con el tiempo de exposición. 17
Masala y cols. 18 relacionó el riesgo de padecer CM y diversos factores de riesgo como la falta de actividad física, el índice de masa corporal y el consumo de alcohol y cigarro.
La investigación arrojó que 79 mujeres fumaban y siete consumían alcohol, se demostró asociación de estas variables con el cáncer de mama y el riesgo de probabilidad mayor de la enfermedad para aquellas mujeres que consumían alcohol y cigarro respecto a las que no lo hacían, sin embargo, la investigación puede presentar un sesgo en estas variables por el precepto social que aún se considera respecto a una mujer alcohólica y fumadora, lo que provocaría la negación de estos hábitos tóxicos al momento de la entrevista
Se reconoce la interrelación de factores como el uso de píldora anticonceptiva, la edad de nacimiento del primer hijo y la lactancia materna.
El incremento de la edad materna en aquellas mujeres que deciden su primer embarazo, donde la mayoría de estas utilizan como la píldora anticonceptiva como método de control natal; además de la lactancia materna provocan un alto de nivel de estrógenos en esta etapa de la vida.
Estos factores confluyen en cambios endocrinos con altos niveles de estrógenos que a largo plazo modifican las células y el material genético, lo que facilita el desarrollo de oncogenes y la aparición de cáncer de mama. 9),(17),(19),(20)
La confluencia de factores genéticos, ambientales y personales, determinan la presencia o no de agregación familiar para cáncer de mama. 5-20
El cáncer de mama se presentó con agregación familiar en la muestra del estudio y los factores de riesgo coincidieron con los reportados en la bibliografía referenciada. La lactancia materna no se consideró un factor protector de cáncer de mama. Se elaboró una estrategia de intervención fundamentada en la educación preventiva de los factores de riesgo y conocimiento de la herencia familiar de la enfermedad.