INTRODUCCIÓN
En las últimas décadas se ha producido un aumento de la morbilidad y mortalidad por enfermedades crónicas no transmisibles (ECNT), con un gran impacto en los costos sanitarios, elevadas cifras de discapacidad y muertes prematuras, con incrementos marcados en los países en vías de desarrollo, como consecuencia de estilos de vida inadecuados.
Las enfermedades cerebrovasculares ocupan las primeras causas de muerte a nivel mundial y tienen un gran impacto social. Según datos de la Organización Mundial de la Salud (OMS), 15 millones de personas sufren un ictus cada año; entre ellas 5,5 millones mueren (el 10 % de todas las muertes producidas) y otros 5 millones quedan con alguna discapacidad permanente. A partir de estudios epidemiológicos se plantea que en una población de un millón de habitantes, ocurrirán 2 400 ictus (1800 incidentes y 600 recurrentes) y 500 ataques transitorios de isquemia. Del total de ictus, 20 % morirá en los siguientes 28 días del inicio y 600 tendrá limitación motora al final del primer año. (1
Esta entidad es la principal causa neurológica de mortalidad y la tercera causa más común de muerte en el mundo. En el año, medio millón de individuos tienen un episodio isquémico previo antes de desarrollar un ictus el cual se repite dentro de los 90 días posteriores al evento. El 8 % de las personas mayores de 65 años tienen historia de un evento anterior. De ahí la importancia de un correcto diagnóstico inicial, tratamiento adecuado y control de los factores de riesgo para disminuir la incidencia y recurrencia del ictus. (2
Constituye el paradigma de enfermedad prevalente y potencialmente grave de consecuencias evitables y cuyo pronóstico depende de la rapidez y efectividad en las actuaciones. Puede deberse a la interrupción localizada del flujo sanguíneo (ictus isquémico) o a la rotura de un vaso, generalmente arteria, en el sistema nervioso central (ictus hemorrágico). La OMS define el accidente cerebrovascular como “afección neurológica focal (a veces general) de aparición súbita, que perdura por más de 24 horas (o causa la muerte) y que tiene un presunto origen vascular”. Por otro lado, define el accidente isquémico transitorio (AIT) como “la presencia de síntomas neurológicos focales con una duración inferior a las 24 horas”, con un elevado riesgo de recurrencia desde unas horas a unos días tras el AIT inicial y con frecuencia de ser precursor del ictus. 3
Los factores de riesgo del ictus se clasifican en no modificables o modificables, entre los primeros se encuentran factores como: la edad, el sexo, el color de la piel u origen étnico y entre los segundos: la hipertensión arterial (HTA), la diabetes mellitus (DM), las enfermedades cardiovasculares y cerebrovasculares previas. (4
El profesional de enfermería realiza una labor fundamental en el cuidado de los pacientes que han sufrido un ictus, tanto a nivel físico como psicológico. Se realizan constantemente valoraciones integrales del paciente, para detectar algún problema e identificar cualquier anomalía, con el objetivo de evitar en la medida de lo posible las complicaciones, en aras de lograr una calidad de vida óptima.
La valoración de los pacientes con trastornos neurológicos es el primer punto en el proceso de atención de enfermería y constituye la base para su diagnóstico. La calidad de vida tras el ictus se relaciona de forma estrecha con la condición funcional de la persona, por lo que esta evaluación se mantiene enfocada en cualquier disfunción funcional que presente. (5
Por todo lo anterior se decidió realizar esta investigación con el propósito de caracterizar las variables clínico-epidemiológicas de los pacientes con ictus en la Unidad de Cuidados Intensivos del Instituto de Neurología y Neurocirugía de La Habana.
MÉTODOS
Se realizó una investigación retrospectiva en el Instituto de Neurología y Neurocirugía de La Habana de enero a diciembre de 2020. Se estudiaron todos los pacientes que ingresaron en la UCI del Instituto y que cumplieron los siguientes criterios de inclusión: diagnóstico confirmado clínico e imagenológico de ictus de cualquier etiología.
Se obtuvieron los datos primarios a partir de la revisión de las historias clínicas. Se utilizó como método de recolección de la información una planilla creada para tales efectos, la cual fue llenada por los autores del trabajo.
Se recogieron las siguientes variables:
Demográficas: edad, sexo, color de la piel.
Clínicas: al ingreso: naturaleza del ictus (isquémica, hemorrágica), antecedentes patológicos personales, factores de riesgo vascular (hipertensión arterial, diabetes mellitus, cardiopatía, enfermedad cerebrovascular previa, fumador, consumo de alcohol, dislipidemia, sedentarismo, obesidad, migraña).
Estadía hospitalaria.
Estado al egreso: vivo/fallecido.
Los datos recogidos se almacenaron en una base de datos de Excel. Para el procesamiento estadístico se empleó el programa SPSS versión 20.0 para Windows, se realizaron estadísticas descriptivas para las variables continuas: medias y desviación estándar y para las cualitativas: frecuencias absolutas y relativas y para conocer la posible asociación entre variables se realizó la prueba de Chi Cuadrado en tabla de contingencia o Prueba Exacta de Fisher según distribución de los datos y se fijó la probabilidad de p<0,05 con un IC de 95 %.
RESULTADOS
Los 30 pacientes estudiados tenían una edad promedio de 59,4 ± 2,8 años y 53,3 % correspondieron al sexo femenino.
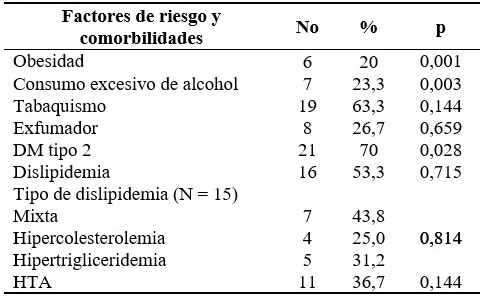
A continuación se describe la frecuencia de factores de riesgo y comorbilidades, siendo los más frecuentes la diabetes mellitus tipo 2 en el 70 % y el tabaquismo en el 63,3 %. El 53,3 % de los pacientes tenían dislipemia, con predominio del tipo mixta. (Tabla 1).
Según la clasificación del ictus 36,7 % presentaron ictus hemorrágico y el 63,3 % isquémico. Fallecieron seis pacientes lo que representó el 20 % del total. (Tabla 2).
Al relacionar el estado al egreso con las variables estudiadas, se detectó que la diabetes mellitus tipo 2, la edad mayor de 60 años y la dislipemia fueron los factores de riesgo más frecuentes. En los pacientes con ictus hemorrágico fue mayor la mortalidad (66,6 %). (Tabla 3).
Tabla 3 Estado al egreso de los pacientes (fallecidos o vivos) según las variables en estudio

p: según la Prueba Exacta de Fisher (unilateral)
La estadía hospitalaria promedio fue de 13,9 días. Los pacientes que presentaron mayor estadía fueron los que refirieron consumo excesivo de alcohol y los que presentaron ictus hemorrágico. Aunque no se apreciaron diferencias significativas para ninguna de las variables estudiadas. (Tabla 4).
DISCUSIÓN
La incidencia de ECV se relaciona estrechamente con la edad, lo que constituye el factor determinante más fuerte en la predicción de todos los tipos de ictus. En un estudio realizado por Téllez TA y cols. titulado: Prevalencia de los factores de riesgo para enfermedad cerebrovascular en los pacientes del Hospital Ciro Redondo García en el 2018 se reporta que a medida que aumenta la edad, aumenta su prevalencia. Resultados que también se reportan en el estudio de Pérez Ponce y cols. en el 2019. 6
Se reconocen como factores de riesgo no modificables la edad, el sexo y componentes genéticos y entre los modificables: la HTA, la DM, el hábito de fumar, las dislipidemias, la obesidad y el estrés, entre otros. (7,8 También se describen otros factores de riesgo para la ocurrencia de ictus como: el uso de anticonceptivos orales, 9 procesos inflamatorios crónicos y síndrome de apnea obstructiva del sueño. 10
Estudios epidemiológicos realizados en los Estados Unidos de América evidencian mayor prevalencia del ictus en hombres mayores de 80 años y el tipo de ECV más frecuente es el ictus isquémico con respecto al hemorrágico, con mayor frecuencia en la población de color de piel negra con 294 pacientes con ictus isquémico por 100.000 habitantes y 56 con hemorragia intraparenquimatosa por 100.000 habitantes. 11
En una investigación realizada en Guayaquil, Ecuador, se reporta que los factores de riesgo de las ECV que se presentaron con mayor frecuencia fueron la hipertensión arterial con un 82,7 % y la dislipidemia 40,2 %. 12) Mientras que en el presente estudio predominaron la diabetes mellitus tipo 2 y el tabaquismo.
Tanto la edad de los pacientes como el predominio de las mujeres sobre los hombres se corresponden con lo publicado sobre ECV en el Anuario Estadístico de Salud de Cuba. 13
En la población incluida en este estudio la diabetes mellitus fue uno de los factores de riesgo que se detectó con mayor frecuencia. Se describe que la mayoría de los pacientes con DM tipo 2 mueren por enfermedades vasculares, bien cerebrovasculares o cardiovasculares. (14 Se ha descrito el papel de la hipoglicemia en la neuroinflamación y el daño isquémico cerebral en diabéticos y su comprensión puede ayudar a mejorar los resultados clínicos.
La hiperglucemia tiene efecto desfavorable en la evolución de los pacientes con ictus, al ser este grupo los de mayor morbimortalidad. La DM es reconocida como uno de los factores de riesgo más importantes para la ocurrencia de ACV de tipo isquémico, sobre todo en pacientes menores de 65 años de edad; atribuyéndole entre el 37 y el 42 % de todos los ictus isquémicos, sola o en combinación con la hipertensión. 15
En los pacientes con estadía hospitalaria mayor de 7 días, aumentan las posibilidades de complicaciones, siendo la neumonía nosocomial la de mayor incidencia. La Organización Mundial de la Salud (OMS) reportó que el 20 % de los pacientes con ictus mueren en los siguientes 28 días del inicio de su presentación. 2 En general hay coincidencia entre los diferentes autores en cuanto a que los casos con ictus hemorrágico suelen tener peor pronóstico que los que presentan ictus isquémico y que la mayoría de los fallecidos del sexo femenino son de causa isquémica. 5
Más allá de la adecuada atención de urgencia y el alto impacto de la repercusión del tratamiento precoz, es importante reconocer que el modelo de atención para esta patología sigue planteando hoy importantes desafíos, como la estandarización de las prestaciones necesarias para mejorar el pronóstico funcional de cada paciente según los distintos niveles de complejidad de los centros en que puede ser atendido.
En Cuba la esperanza de vida al nacer ya se prolonga a los 76 años de edad; la existencia de una baja natalidad llevará en poco tiempo al predominio de la población mayor de 65 años, lo que representa un reto para el personal médico y de enfermería. La formación continua con el adecuado adiestramiento para enfrentar esta emergencia neurológica, es una necesidad.
Los factores de riesgo que estuvieron presentes con mayor frecuencia en el estudio fueron: el tabaquismo, la diabetes mellitus tipo 2 y la edad mayor de 60 años. Se observó un predominio del ictus hemorrágico.