Introducción
La rápida propagación del SARS‐CoV‐2 en 2019 y 2020 generó una pandemia mundial. Sus dramáticos efectos proinflamatorios dan como resultado una variedad de presentaciones clínicas. El síndrome de dificultad respiratoria aguda (SDRA) con necesidad de ventilación mecánica es el sello distintivo del nuevo coronavirus grave 2019 (COVID-19).1,2
En la literatura disponible, los pacientes intubados con COVID-19 exhiben un mal pronóstico, con una tasa de mortalidad más alta que en pacientes sin COVID-19. Esto ha sido corroborado por datos de los Estados Unidos con una tasa de mortalidad del 88 %.2,3
La intubación endotraqueal es un procedimiento que salva vidas, pero presenta el riesgo inherente de inducir daño e inflamación de la mucosa, formación de tejido de granulación, destrucción del cartílago, traqueomalacia y estenosis traqueal, especialmente en intubaciones prolongadas > 72 h, donde el riesgo de estenosis aumenta con el tiempo. La duración mínima de la intubación después de la cual se ha informado estenosis traqueal es de 24 h.1,4,5
La estenosis laringotraqueal posterior a la intubación (PILS, por sus siglas en inglés) es un evento raro, con una incidencia estimada de 4,9 casos por millón por año. Informes anteriores han demostrado que el 11 % de los pacientes de la población general que se sometieron a intubación traqueal la desarrollaron. La bibliografía actual estima la incidencia de estenosis postraqueostomía entre el 1,5 % y el 2,6 % y en pacientes sometidos a intubación orotraqueal de 1 a 2 %. Por tanto, los tipos son comparables sin diferencias sustanciales.3,4
En 1966, Cooper y Grillo identificaron la causa principal de la PILS donde los manguitos de gran volumen y alta presión son en gran parte responsables. Otros investigadores, contribuyeron a la comprensión y solución quirúrgica de este problema.6,7
Los síntomas habituales son disnea de aparición gradual y tos no productiva. El tratamiento es quirúrgico o por métodos alternativos como dilatación con balón broncoscópico o coblación con láser.5
En la literatura científica cubana no se reportan casos con estas particularidades. Su presentación en medio de la pandemia que azota al mundo en estas fechas hace de este un reporte necesario, tratando de aportar experiencia en el tratamiento de esta enfermedad. Nuestro objetivo con el siguiente trabajo fue caracterizar la presentación de una estenosis traqueal por intubación prolongada en paciente que sufrió neumonía grave por coronavirus.
Presentación de caso
Paciente de 55 años de edad con antecedentes patológicos personales de hipertensión arterial bajo tratamiento regular, exfumador, con historia de neumonía grave por SARS-CoV-2, para la cual necesitó ventilación mecánica por tubo endotraqueal de forma prolongada y traqueostomía posterior. Es egresado a las 6 semanas logrando ventilar espontáneamente. Acude a los 2 meses posteriores con disnea marcada, estridor laríngeo y tos frecuente que se fue intensificando en el tiempo siendo en ese momento insostenible. Se ejecuta traqueostomía (TQ) inmediatamente y una vez el paciente logra ventilar espontáneamente se efectúan exámenes complementarios, los hemoquímicos sin alteraciones representativas.
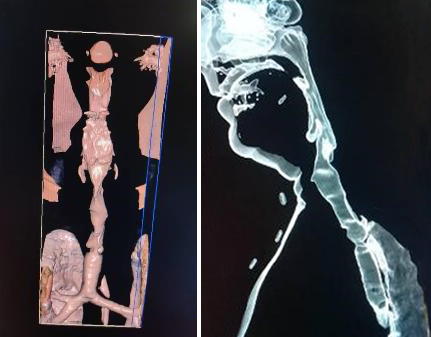
Se realiza una tomografía axial computarizada (TAC) simple de cuello y tórax con reconstrucción multiplano constatando fibrosis pulmonar a nivel de los campos pulmonares superiores asociado a imágenes en panal de abeja periféricas, compatibles con bronquiectasia; engrosamiento pleural bilateral acentuado en el lado derecho; estenosis del 1/3 medio de la tráquea de 3 cm en cuello de botella con imagen hiperdensa de aproximadamente 7 mm a nivel del bronquio superior derecho en su parte proximal (fig. 1).
Se decide realizar broncoscopia observando tejido de granulación con fibrosis marcada en la tráquea, distal al 4to anillo Se diagnostica una estenosis traqueal postintubación y se decide tratamiento médico inicial con el cual no se logra una resolución del cuadro y es cuando se impone el tratamiento quirúrgico (fig. 2).
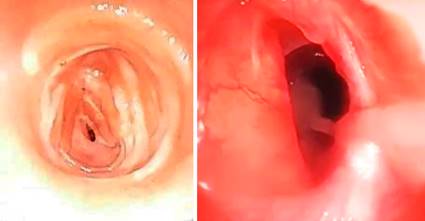
Fig. 2 Fibrobroncoscopia donde se observa área estenótica traqueal con signos de traqueomalacia asociada.
Se interviene quirúrgicamente accediendo por cervicotomía anterior transversa, se constata área estenótica traqueal que abarcaba 7 anillos por debajo del 4to cartílago traqueal, se realizó resección y anastomosis en un plano de sutura término-terminal, disección y hemostasia minuciosa, se afrontan los planos y se colocan drenajes de Penrose bilaterales exteriorizándolos por la incisión atravesando los músculos esternocleidomastoideos. La cirugía transcurrió sin accidentes quirúrgicos, se realizó fibrobroncoscopia pre-, trans- y posoperatoria; tiempo quirúrgico de 4 horas y 20 minutos, el paciente concluyó el acto operatorio ventilando espontáneamente (fig. 3).
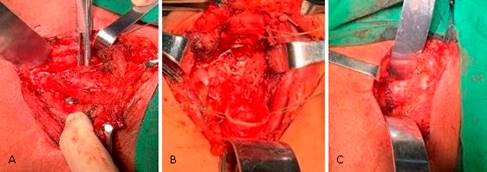
Fig. 3 A. Área estenótica a la izquierda con disección circular de la tráquea; B. Cabos proximal y distal remanentes luego de la resección; C. Anastomosis terminada a la derecha.
El paciente no sufrió complicaciones posoperatorias, tuvo una evolución satisfactoria y le dieron el alta médica.
Discusión
La estenosis traqueal postintubación (PILS) ocurre como resultado de cicatrices traqueales fibróticas por isquemia de la mucosa traqueal desencadenada por compresión, siendo la causa más común la iatrogénica, particularmente cuando se utilizan tubos endotraqueales (TET) grandes y en casos de intubación prolongada (antes de la TQ).5
Otros factores que contribuyen son la presión del manguito, la hemodinámica durante la intubación, el movimiento del tubo, la edad, el sexo, el material del TET, duración de la postraqueostomía, el manejo en la Unidad de Cuidados Intensivos (UCI) y el uso de esteroides. Además, las tasas más altas de consumo de tabaco, enfermedades cardiovasculares, obesidad y diabetes pueden aumentar la vulnerabilidad al daño isquémico y la cicatrización de heridas desregulada.5,8
Grillo y otros desarrollaron un manguito de baja presión y alto volumen que influenció dramáticamente la incidencia de la PILS. Las tasas informadas de estenosis sintomática grave están en el rango del 1 al 2 % cuando se utilizan manguitos modernos de baja presión.1,7 Los informes de casos anteriores han mostrado tiempos de aparición de la PILS de 28 días, 2 meses y 6 meses.4
Aunque el comité de Estenosis Laringotraqueal de la Sociedad Europea de Laringología hizo sonar la alarma con respecto al riesgo potencial de un número creciente de casos de PILS relacionados con COVID-19, la prevalencia sigue desconocida. Sin embargo, es razonable pensar que pueden tener un mayor riesgo de desarrollar PILS por la marcada tendencia a la inflamación tisular, cicatrización alterada y fibrosis.4,8
Las manifestaciones clínicas de PILS son similares a las del COVID-19 grave en recuperación. La aparición de los signos y síntomas dependen del grado de estenosis y de la velocidad del flujo aéreo. Inicialmente, el paciente podrá estar asintomático en reposo y presentará empeoramiento clínico con el ejercicio. Si se hace sintomática en reposo, es probable que el diámetro de la vía aérea se haya reducido al menos en un 75 %, y deja una luz no mayor de 5 mm. La incidencia de PILS es de 6-21 %, pero sólo 1 a 2 % se vuelve sintomática porque la luz traqueal tiene que estrecharse > 30 % para provocar disnea.4,5,9
Todos los pacientes intubados deben tener un control de presión del manguito cada 4 h con un objetivo de aproximadamente 30 cmH2O, presiones superiores puede resultar en necrosis por presión. La prevención de la necrosis por presión de la mucosa traqueal y la estenosis posterior es fundamental en la población con SRAS-CoV-2.10
Los estudios radiológicos, especialmente la radiografía de tórax y cuello, no son un método totalmente sensible. Una tomografía computarizada (TAC) puede brindar información precisa sobre el sitio, el nivel y la gravedad de la obstrucción. La reconstrucción multiplanar de la vía aérea y la traqueobroncoscopia virtual, obtenidas a partir del procesamiento informático de las imágenes de la TAC helicoidal, abren un nuevo horizonte en el diagnóstico de las afecciones estenosantes de la vía aérea.5,9
El diagnóstico definitivo de la PILS se realiza mediante fibrobroncoscopia, o broncoscopia flexible. Es el procedimiento más fiable en la determinación del tipo de lesión, sus características, localización y extensión. La broncoscopia rígida tiene la ventaja de que brinda un manejo terapéutico definitivo de la estenosis.9
Los pacientes con ventilación prolongada pueden requerir una traqueostomía para optimizar el destete del soporte ventilatorio o cuando se prevé un destete dificultoso y largo.11,12
Un destete temprano podría disminuir exponencialmente los riesgos de padecer una PILS. A pesar de ello en la literatura se reflejan varias vertientes, en particular con respecto al momento idóneo en la conversión a TQ; ciertamente, el momento sigue siendo un tema controvertido y los datos relacionados con el SARS-CoV-2 son limitados.1,11 La mejor forma de tratar una estenosis traqueal es previniéndola.
La conversión temprana en los primeros 7 días de la intubación no disminuye significativamente el riesgo de PILS en comparación con las conversiones posteriores. De todos modos, es demasiado pronto para definir la existencia de alguna diferencia entre pacientes COVID-19 y no COVID-19.13
La tendencia global para los pacientes con COVID-19 ingresados en la UCI es una innegable postergación de la traqueostomía cuando es factible, se recomendó evitar la traqueotomía antes de los 21 días de intubación endotraqueal.2,11
Compartir las experiencias quirúrgicas recientes en el manejo de vía aérea, puede contribuir en gran medida a las guías de mejores prácticas, por ello la Sociedad de Cabeza y Cuello de Nueva York y la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello han colaborado para brindar orientación sobre estas intervenciones durante la pandemia de SARS-CoV-2.1,12,14
Algunas recomendaciones abordan la superioridad la traqueotomía percutánea/dilatación sobre la abierta tradicional con una técnica apneica en cuanto a seguridad. Un metaanálisis reciente mostró que no había diferencias estadísticamente significativas entre estas en términos de tasa de mortalidad, hemorragia intraoperatoria y posoperatoria.1,15
La estrategia terapéutica ante una PILS dependerá de la presentación clínica, si es una emergencia o no, el aspecto de la lesión, las enfermedades concomitantes o el pronóstico. El desarrollo de la broncoscopia terapéutica ha modificado de forma sustancial el manejo de esta enfermedad, y llega a desplazar a la cirugía en determinados casos.9
En combinación con un tratamiento farmacológico, las técnicas endoscópicas con láser, dilatación y colocación de prótesis traqueobronquiales han demostrado ser muy eficaces, además de instilación de esteroides intralesionales. Las prótesis forman parte del arsenal terapéutico endoscópico dentro de lo que se ha llamado broncoscopia intervencionista. En 1990, Dumon presentó su experiencia con una nueva prótesis que es hoy la más utilizada y se ha tomado como modelo de referencia por su gran seguridad y su eficacia.9,14 Las endoprótesis estimulan a menudo la granulación y extensión de la lesión, lesionan la laringe cuando son colocadas muy proximalmente imposibilitando a veces la cirugía correctiva.7
La resección traqueal con anastomosis entre tráquea y tráquea es el procedimiento más comúnmente realizado para la PILS. Los detalles cuidadosamente pensados de la irrigación sanguínea, tensión, técnica anastomótica y anestesia, conducen a resultados sobresalientes. Esos principios definidos hacen más de medio siglo siguen aplicándose en la actualidad.7
La cantidad de tráquea a ser resecada requiere mucho juicio por parte del cirujano. El hábito corporal, longitud del cuello, procedimientos previos, y la edad, tienen un impacto sobre cuánta vía aérea puede ser resecada y reconstruida con seguridad. El aumento de la longitud de la resección lleva al aumento de la tensión anastomótica, el determinante más importante del resultado. En general, 4 a 5 cm de longitud traqueal es cercano al límite superior de resección para la mayoría de los pacientes, siendo diferente en cada caso.7
Una broncoscopia de control al 5º - 7º día se ha convertido en rutina. Esta permite la identificación de problemas antes de que sean clínicamente relevantes y ofrece una oportunidad para intervenir precozmente. La necrosis inminente del cartílago o la dehiscencia, han sido salvadas en algunos casos utilizando oxígeno hiperbárico, el cual promueve la cicatrización, reepitelización y estabilización de la vía aérea.7,16
En el estudio realizado por Wright y otros7 en el 2019 las complicaciones ocurrieron en los primeros 30 días generalmente, con una mortalidad del 2,6 %, y las posteriores a los 30 días no resultaron ser graves. Las complicaciones anastomóticas si requerían una reintervención, traqueostomía, tubo en T, o intubación se asociaron con un pobre pronóstico. La dehiscencia o necrosis ocurrió en el 4 %. La infección de la herida ocurrió en pacientes con necrosis o dehiscencia asociadas.17
Conclusiones
Incluso cuando los pacientes se recuperan de una neumonía grave por COVID-19, la estenosis traqueal debe reconocerse como una complicación potencial. Se debe considerar cuando un paciente con antecedentes de intubación prolongada se queja de tos, disnea o disfagia después de la liberación de la ventilación mecánica. Aunque la prevalencia sigue desconocida en pacientes después de una infección grave por COVID-19, puede ser mayor en estos casos. El diagnóstico definitivo se realiza mediante fibrobroncoscopia y la resección traqueal con anastomosis es el procedimiento más comúnmente realizado.